多学科协作诊疗模式在动脉栓塞治疗急性上消化道出血中的应用
崔宇航 刘未铖 黄嘉诚 康黎
上海市第十人民医院介入导管室 200072
急性上消化道出血是指屈氏韧带(Treitz韧带)以上的消化道(食管、胃、十二指肠、空肠上段、胰腺、胆道)的急性出血,是临床上常见的急危重症〔1〕。如未及时采取有效止血措施,可引起急性失血性周围循环衰竭而危及患者生命〔2〕。经动脉栓塞止血是治疗急性上消化道出血的一种安全、有效的介入治疗方法〔3〕。急性上消化道出血患者病因多、病情急、发展快、预后差,临床常常涉及多个科室会诊〔4〕,对于患者来说,快速制定正确的诊疗方案对患者治疗效果有着重要意义〔5〕。传统的会诊模式不能快速评估患者的病情,不能整体分析患者复杂的临床状况,从而影响患者的治疗时间和治疗效果〔6〕。为了提高患者的诊断及治疗效果,强化多学科、多部门间协作,共同促进急性上消化道出血的救治,多学科协作诊疗被应用到临床中来〔7〕。多学科协作诊疗是指针对某一种或者某一类疾病组成一个包含2个以上相关学科的专家组,专家组成员通过分析讨论后确定一个最有效、全面的诊疗方案〔8〕。其目的是通过多学科讨论论证,为患者制定一个临床效果最好、副作用最小的个性化的临床诊疗方案〔9〕。基于此,本研究旨在探讨多学科协作诊疗模式在动脉栓塞治疗急性上消化道出血患者救治中的应用效果。
1 对象与方法
1.1 研究对象
本研究为回顾性病例对照研究。选取上海市第十人民医院消化内科2018年2月至2019年1月收治的实施动脉栓塞治疗的急性上消化道出血患者120例。纳入标准:①所有患者均符合急性上消化道出血的诊断标准〔10〕;②所有患者均成功实施动脉栓塞治疗;③患者无意识障碍或周围循环衰竭的表现。 排除标准:①消化道以外的出血;②处于妊娠、哺乳期的妇女;③有严重外伤或吸入性损伤;④疾病终末期;⑤有其他严重的疾病(如心血管疾病、血液疾病等)。将2018年2月至2018年7月期间实施传统诊疗模式的患者作为对照组,2018年8月至2019年1月期间实施多学科协作诊疗模式的患者作为研究组。对照组60例,男32例,女28例;年龄28~76岁,平均(54.76±4.16)岁。研究组60例,男34例,女26例;年龄30~78岁,平均(55.14±5.12)岁。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。本研究经医院伦理委员会审核并批准,患者均签署知情同意书。
1.2 研究方法
对照组采取传统诊疗模式:入院后由本科管床医生诊治,护士遵医嘱执行护理操作。如出现疗效不佳或患者病情变化超出本科室医生诊治范围时,由医生请相关科室进行会诊,会诊人员根据其科室临床经验对患者提供诊疗意见,本科管床医生依会诊意见进行诊疗,护士遵医嘱实施护理。
研究组采取多学科协作诊疗模式:①成立多学科协作诊疗团队。由本科室护士长担任组长,包含本科室管床医生5名,全科室护士14名,临床药师1名,营养师1名,胃肠外科、输血科、急诊科、介入放射科、ICU资深医护人员各1名。在研究前由护士长组织相关培训,使组员意识到多学科协作诊疗的意义,并对协作需求能够迅速进行反馈。②患者入院后,管床医生根据问诊情况或初步检查结果,对判断为急性上消化道出血的患者实施初始诊治(心电监护、开放静脉通道、液体复苏、吸氧、药物止血、完善相关检查等)。③管床医生整理患者资料,发起多学科协作诊疗流程,患者在本科室接受多学科协作诊疗。④管床医生和护士对病情进行汇报,包括病史、实验室检查、检查结果、治疗和护理经过、患者预期、家庭情况、病情变化等。⑤各学科医生分析病情进行讨论并给出相应的诊疗意见,各科护士给予相应的护理操作。⑥根据各科室医生的诊疗意见,确定最合适的诊疗方案(三腔二囊管压迫止血、急诊内镜检查治疗、介入治疗或外科手术治疗等)。⑦对符合实施动脉栓塞的患者,由介入放射科医护进行相应的术前宣教,减轻患者疑惑和恐惧,迅速做好术前准备,行动脉栓塞治疗。⑧将关于患者病情讨论、方案、治疗过程、护理要点等记录在《多学科协助诊疗记录单》上并存档。⑨对术后回病房的患者,介入放射科与本科护士交接患者术中的情况,本科护士密切关注患者穿刺口压迫情况、患肢制动、迷走神经反射症等情况。⑩由管床医生和临床药师一起对术后患者进行药物治疗指导。对术后无饮食禁忌的患者,由营养科医生制定饮食方案,本科室护士配合给予具体指导。建立多学科协作诊疗微信群,及时进行效果跟踪和工作效果评价,讨论方案执行情况和患者病情变化,及时修订方案并实施规范化的诊疗,提高诊疗效果。患者病情平稳,达到出院标准,管床医生开具出院单,患者出院。
1.3 观察指标
①患者诊治等待时长和止血情况:止血情况包含首次止血有效率、止血时长。首次止血有效率=首次止血成功人数/总人数×100%。止血时长为患者入院至患者成功止血的时间间隔。②患者生命体征平稳时间、住院时间和住院医疗费用:生命体征平稳时间即患者入院后在不使用血管活性药物的前提下患者生命体征(血压、脉搏)达到正常水平 (收缩压:90~140 mmHg,舒张压:60~90 mmHg,脉搏60~100次/min)且维持在稳定状态(>72 h)〔11〕。③患者再出血发生率及死亡率:患者再出血发生率=再出血人数/总人数×100%;死亡率=死亡人数/总人数×100%。
1.4 统计学分析
2 结果
2.1 两组患者诊治等待时长和止血情况比较
研究组患者诊治等待时长明显短于对照组;研究组患者首次止血有效率和出血时长明显低于对照组,差异有统计学意义(P<0.05)。见表1。

表1 两组患者出血情况比较
2.2 两组患者生命体征平稳时间、住院时长和住院医疗费用比较
研究组患者生命体征平稳时间和住院时长明显短于对照组,差异有统计学意义(P<0.05);研究组患者住院医疗费用少于对照组,差异有统计学意义(P<0.05)。见表2。

表2 两组患者生命体征平稳时间、住院时长、住院医疗费用比较
2.3 两组患者再出血发生率及死亡率比较
研究组患者再出血发生率均低于对照组,差异有统计学意义(P<0.05);两组死亡率比较差异无统计学意义(P>0.05)。见表3。
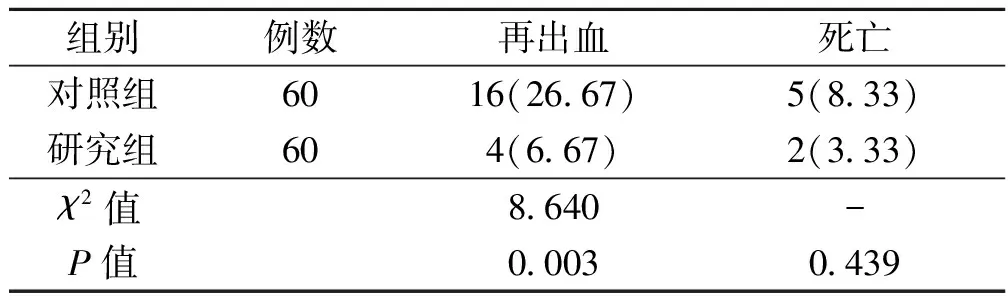
表3 两组患者再出血发生率及死亡率比较〔n(%)〕
3 讨论
急性上消化道出血是临床常见的急危重症,该病发病急、进程快、病情复杂,当出现急性消化道大出血时,会在数小时内失血量超过1 000 ml或循环血量的20%而致失血性急性周围循环衰竭危及患者生命〔12〕。因此,及早识别出血征象,严格观察病情变化,采取快速、有效的方法治疗和护理是影响患者预后的重要环节〔13〕。而采取传统单一的诊疗模式,往往不能及时识别具体出血病因行对症治疗,且因会诊错过最佳救治时间,影响最终的治疗效果〔14〕。
多学科协作诊疗模式在20世纪90年代被应用于医学领域,其强调针对某一疾病组成一个包含多个学科医护的专家组,专家组成员对此种疾病进行分析讨论,最终制定一个最有效、全面的治疗方案。通过该种诊疗模式,可以促进临床上多个学科在疾病诊疗过程中的交流,推动各科室间的协作,对于急症可迅速提供有针对性的治疗方案,有助于节省诊疗时间和成本,提高诊疗效果〔15〕。本研究通过多学科协助诊疗急性上消化道出血,研究组中各成员迅速到达本科室进行会诊,经过讨论由急诊科医生负责气道管理和液体复苏,本科室医生负责药物止血和观察生命体征,血库启动绿色通道,介入放射科医生做准备,对符合动脉栓塞的患者迅速实施治疗。通过此种方式进行诊治,将急性上消化道出血患者会诊等待时长从(35.25±9.56)min缩短至(19.23±5.02)min,为抢救患者争分夺秒,从而将患者的止血时长从(26.25±3.12)h缩短至(14.23±1.72)h,及时观察病情变化,提高了首次止血成功率(从66.67%提升至86.67%)。有研究表明,多学科协作诊疗流程能显著提高门静脉高压静脉曲张患者的诊治等待时间,提高首次止血成功率和临床总有效率,提升患者生活质量〔16〕,此结论与本研究一致。本研究也表明,研究组患者生命体征平稳时间和住院时长明显缩短,患者住院成本减少。多学科协作诊疗可以节省患者会诊时间,通过动脉栓塞治疗可达到快速、有效止血,出血停止使患者的出血量减少,生命体征逐渐趋于平稳,控制了病情发展,减少了抢救和治疗事件,从而缩短了住院时长,降低了住院成本〔17-18〕。本研究中研究组患者再出血发生率明显低于对照组。有研究表明,急性上消化道出血患者病情危重,快速有效的治疗对患者预后影响较大,能明显改善患者再出血发生率〔19〕。多学科协作诊疗综合了多个学科资源,为患者制定最有效、完善的诊疗措施,能尽快明确病灶,快速止血,达到降低再出血发生率,改善患者预后的目的〔20〕。本研究中两组患者死亡率差异无统计学意义,考虑可能与本研究样本量少有关。
综上所述,多学科协作诊疗模式应用于动脉栓塞治疗急性上消化道出血患者中,可明显缩短患者诊治等待时长,提高患者首次止血有效率,缩短止血时长、生命体征平稳时间和住院时长,节省住院成本,降低再出血发生率。
利益冲突所有作者均声明不存在利益冲突

