非辐照深冻同种异体肌腱行膝关节韧带重建的早期临床应用观察*
赵文川,陈 鸿,周景宜,吴 雷,孔浩然,李奕昕
(昆明市第一人民医院运动医学科,云南 昆明 650000)
膝关节是人体最脆弱的关节之一,其稳定性主要由内外许多结构维持,包括骨性结构、关节外结构以及关节内结构。其中,内侧副韧带(Medial collateral ligament,MCL)、外侧副韧带(Lateral collateral ligament,LCL)分别稳定和支持膝关节的内侧和外侧,并抵抗外翻和内翻负荷;前交叉韧带(Anterior cruciate ligament,ACL)、后交叉韧带(Posterior cruciate ligament,PCL)分别限制胫骨的前、后移位,均是膝关节更为重要的韧带[1]。而膝关节受伤后所致的韧带损伤越来越常见[2],膝关节韧带损伤若治疗不当,可能会引起后期患侧膝关节活动不稳定、半月板损伤甚至骨性关节炎[3]。对于具有相对禁忌症的高龄、活动性感染等患者可首选保守治疗,而大多数膝关节韧带损伤的患者为了追求更好的膝关节功能,更推荐在关节镜下重建损伤的膝关节韧带。
对于重建韧带的材料选择,自体肌腱移植重建膝关节韧带已广泛应用,但是供区容易出现并发症,例如供区术口不愈合以及供区术口感染[4]。现同种异体肌腱已经成为一种重要的替代材料,同种异体移植物来自人体死亡捐献者的尸体肌腱,该术式相较于自体肌腱移植具有更短的手术时间,并允许选择合适的移植物尺寸来适应所需膝关节,避免了自体取材的并发症状并且术后疼痛感更低[5]。多年来,同种异体移植物由于其安全性、易获得性和术后令人满意的功能而普遍运用于手术中,在临床上取得了良好的效果。
但对于非辐照同种异体肌腱的研究国内较少,本研究拟比较关节镜下非辐照深冻同种异体肌腱与自体肌腱移植物重建膝关节韧带的早期疗效差异,以期为患者提供安全、有效的选择依据。现报告如下。
1 资料和方法
1.1 一般资料
选取2022年2月-2022年10月昆明市第一人民医院运动医学科收治的膝关节韧带损伤接受关节镜下膝关节韧带重建术患者168例,根据选择的移植物来源分为观察组(非辐照深冻同种异体肌腱组)46例、对照组(自体肌腱组)122例,其中男90例,女78例,年龄17~52岁,平均37岁,其中左侧88例,右侧80例。本研究,已上报昆明市第一人民医院伦理委员会并获得批准。
纳入标准:经临床查体和MRI影像检查,并最终通过关节镜证实为膝关节韧带损伤,伴或不伴半月板损伤。
排除标准:(1)骨骺未闭合的未成年人;(2)术后随访时间不足3个月;(3)同侧肢体供体韧带缺如;(4)过度肥胖,术中屈膝无法达到120°;(5)严重的患肢畸形;(6)合并膝关节骨折,开放损伤等情况;(7)同时行自体韧带和同种异体韧带重建手术;(8)合并有其他手术禁忌,如严重心血管疾病、神经肌肉系统疾病、恶性肿瘤等。
1.2 方法
1.2.1 同种异体韧带获取及保存
在供体死亡24h内,根据云南省器官获取组织(Organ Procurement Organizations,OPO)流程无菌下获取下肢肌腱,修剪多余筋膜、脂肪及肌肉组织,将肌腱置于含有庆大霉素的生理盐水中浸泡30min,捞出后使用脉冲冲洗枪用生理盐水反复冲洗肌腱,最后擦干肌腱表面多余水分后使用2层无菌密封袋真空包装,每条肌腱贴上独立标签后置于-80℃冰箱中冷冻保存备用。
1.2.2 移植物准备
患者麻醉下取仰卧位,常规术前消毒准备。(1)自体肌腱组:在患膝同侧的胫骨结节内下方暴露鹅足股薄肌半腱肌胫骨附着处,分离二肌腱,以取腱器切取股薄肌腱和半腱肌,修整折为4股、用爱惜康2号不可吸收强力缝合线编织成长8~10 cm、直径为7~10 mm肌腱备用。(2)异体肌腱组:同种异体肌腱经-80℃低温冷冻保存,由OPO提供。术前常温下浸泡于含庆大霉素的等渗生理盐水中进行解冻备用,取异体肌腱按照上组操作修整、编织并测量直径和长度,2组移植物编织后均用10 磅的拉力预张牵拉 10 min。
1.2.3 韧带重建手术
患者屈髋、屈膝45°,取膝关节的前内、前外侧入路置入关节镜对膝关节腔内进行诊断性探查,对半月板损伤及病变滑膜进行清理。于前交叉韧带止点处放置导向器并在胫骨平台打骨隧道,于前交叉韧带起点处取股骨端骨隧道,测深后植入编织好的肌腱至骨隧道。采用长度适当的Endobutton带袢钢板固定股骨端,沿胫骨骨隧道方向拧入可吸收挤压螺钉或门钉加强固定重建肌腱尾端。待手术完成后查体重建韧带张力评估膝关节功能。
1.3 围手术期管理
康复锻炼教育 患者麻醉清醒后,由康复医师指导患者进行术后康复锻炼教育。围手术期给予静滴头孢唑林钠1g预防感染、甘露醇消肿等治疗,术后所有患者患膝佩戴可调节角度的膝关节外固定支具。患侧膝关节在外固定支具保护下逐步行膝关节伸屈锻炼,从下床进行不完全负重功能锻炼逐步恢复行走功能,逐渐过渡至完全负重行走。
1.4 评价指标
记录患者一般资料、手术时长、术后引流量、发热天数、患肢肿胀程度、膝关节活动度、膝关节功能评分、术后3d及1个月感染指标(白细胞总数、中性粒细胞百分比、血沉、CRP、PCT)及免疫排斥反应情况。。
1.5 统计学方法

2 结果
2.1 纳入研究者一般资料比较
2组研究者均获得至少3个月随访,2组患者的一般资料对比差异无统计学意义(P>0.05),具有可比性,见表1。
2.2 同种异体组与自体组术后早期指标比较
同种异体肌腱组在手术时长、发热天数、术后7d膝关节周围肿胀程度方面均优于自体肌腱组,差异具有统计学意义(P<0.05),见表2。
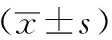
表2 同种异体组与自体组术后早期指标比较
2.3 2组膝关节功能比较
同种异体肌腱组和自体肌腱组在Lysholm评分、IKDC评分2组末次随访时均高于术前,差异均有统计学意义(P<0.05)。末次随访时2组Lysholm评分、IKDC评分比较差异均无统计学意义(P>0.05),见表3。
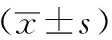
表3 2组膝关节功能比较
3 讨论
本研究结果显示非辐照深冻同种异体肌腱重建膝关节韧带与自体肌腱重建相比具有相似的临床效果,且免疫排斥反应率低,创伤较小,具有更短的手术时间及能够有合适的长度和直径的移植物,在膝关节韧带重建手术中可作为有效、安全的移植物来源。与其他相关临床研究相比具有相似的临床结果。
膝关节韧带的损伤在运动员中很常见,其损伤会影响膝关节的稳定性和控制能力[6]。有效的关节镜下膝关节韧带重建可以恢复膝关节的稳定性,甚至延缓骨关节炎的进展,使患者康复后取得更好的恢复效果[7]。因此,选择合适的移植物进行膝关节韧带重建是非常必要的。目前,韧带重建的移植物可选择自体肌腱、同种异体移植肌腱和人工韧带等。在运动医学与关节外科中,由于人体自身韧带来源有限和人工韧带增强重建系统(ligament advanced reinforcement system,LARS)发展不成熟,同种异体韧带移植成为替代自体移植物的更佳选择,特别是在膝关节手术中多韧带重建和翻修情况是同种异体移植物的理想应用领域[8]。使用同种异体移植物肌腱具有更短的手术时间,减少了自身软组织损伤,以及能够有足够的长度和直径的移植物,把分次手术变为一次手术,加快康复治疗的过程。与其他研究一致,本研究运用深低温保存非辐照的同种异体肌腱与自体肌腱行膝关节韧带修复,同种异体肌腱组在手术时长方面明显优于自体肌腱组。
移植物类型是否是前交叉韧带重建后感染因素是目前研究热点。Katz等[9]通过回顾性分析发现自体肌腱移植的感染率是同种异体肌腱移植的2倍。Maletis等[10]认为使用自体腘绳肌腱重建需要较长的肌腱获取和编织的准备时间,并且用于编织肌腱的多根不可吸收强力缝合线易被细菌定植,而且取腱处位于胫骨骨隧道附近更容易滋生细菌,但在同种异体肌腱和LARS韧带中不存在这种情况,所以感染率低。本研究中,同种异体肌腱组在术后发热天数、术后7d膝关节周围肿胀程度方面均优于自体肌腱组,这也表明非辐照深低温保存的同种异体肌腱具有较低的感染率。
目前,国内外研究人员普遍认为冷冻处理会导致肌腱免疫原性的降低。Wan F等[11]对深低温冷冻同种异体肌腱、深低温冷冻干燥同种异体腱、自体肌腱和未经干预的同种肌腱进行生物力学性能测试,结果表明深低温冷冻死亡的同种异体肌腱移植物的生物力学性能优于未经干预的同种异种肌腱,与自体肌腱移植组比较无显著性差异。这表明深低温冷冻同种异体肌腱移植物具有与自体肌腱相同的生物力学性能,可用于临床,经严格的-80℃保存下,可保持新鲜、有弹性并有活细胞活性。在Yu A等[12]的队列实验中表明手术后同种异体移植组织发生深部感染的总发生率很低(0.15%),未处理和经辐照和化学处理的处理的同种异体移植物之间的感染可能性没有差异。在作者的研究中,随访期间没有出现移植物断裂和膝关节腔感染的情况,这表明使用深低温保存的异体肌腱行膝关节韧带重建是安全、可靠的。
总之,深低温保存的同种异体肌腱重建膝关节韧带与自体肌腱重建相比具有相似的临床效果,且免疫排斥反应率低,创伤较小,具有更短的手术时间及能够有合适的长度和直径的移植物,在膝关节韧带重建手术中可根据患者的主观意愿及具体病情灵活选择移植物。

