非营养性吸吮、糖水吸吮在缓解早产儿桡动脉采血所致疼痛中的效果
陈娜 任月红 刘晓恩 张洁 张凤 李宁
近年来,疼痛引起的危害受到临床重点关注[1]。既往临床认为新生儿缺乏准确描述能力,加上对新生儿疼痛认识不足,使疼痛干预工作不到位[2]。相关资料表明,新生儿出生后已具备疼痛感知能力,在受到疼痛刺激后,出现哭闹、躁动、痛苦行为等表现,影响新生儿健康成长[3]。反复疼痛刺激均会增加新生儿外周感受器敏感性,即使在以后进行更换尿布等无痛刺激时,也会产生疼痛反应[4]。因此通过简单、合理、无创的止痛措施,减轻新生儿疼痛程度,十分必要。在此之前,一般认为婴儿的神经系统还没有完全发育,不能感觉到痛苦,也不能回想到婴儿的早期经验,因此,早期的痛苦并不会影响到他们今后的行为和成长。研究表明,与成年人相比,新生儿特别是早产儿对痛觉的敏感、强烈、弥漫、持久[2]。疼痛是一种主观的体验,而对不能用言语表达自己感觉的婴儿来说,其痛苦的评价比较复杂。痛觉体验不但会引起近期生理、行为、荷尔蒙及代谢水平的紊乱,而且还会引起长期的不良影响。因此,及时准确预测患者的病情,采取积极、有效的干预措施,不但能达到良好的治疗效果,而且能有效阻止疼痛的发生。不管是足月儿,还是早产儿,都会在一开始就会感觉到痛苦,虽然他们的神经系统还没有完全成熟,但是他们已经可以传递、感知、反应、甚至是记忆。其中,短期不良反应主要是由心率加快、血压升高、心率变异增加、颅内压升高、血氧饱和度下降、脑血流变化引起脑缺血、缺氧、脑出血、脑白质发育不良等。长期的不良反应有痛觉改变,儿童期注意力不集中,学习困难,疼痛记忆强烈可能会引起神经症或精神疾病。因此,在新生儿的临床护理中,必须加强对新生儿疼痛的控制,及早发现、识别、测量和控制疼痛,采取有效的管理措施。同时,护理工作要做到轻柔、娴熟,在手术过程中要采取适当的预防或减轻疼痛的措施,以减轻对新生儿的精神和大脑发育的不利影响。可以通过药物治疗和非药物治疗来缓解新生儿的痛苦。近年来,对新生儿疼痛的治疗有较好的疗效。非营养性吸吮、糖水吸吮是目前控制新生儿疼痛的非药物干预方法,笔者所见主要是对早产儿足跟采血进行研究,却对桡动脉采血作用缺乏报道。因此,本研究将150例桡动脉采血早产儿作为研究对象,对比非营养性吸吮、糖水吸吮镇痛效果,报告如下。
1 资料与方法
1.1 一般资料 选取2019年5月至2020年5月在我院住院的早产儿150例,按数字随机表法分为3组,每组50例。对照组:男28例,女22例;孕周32~36周,平均(34.04±0.51)周;体重1.5~2.5 kg,平均(2.01±0.43)kg;阴道分娩35例,剖宫产15例。糖水组:男30例,女20例;孕周32~36周,平均(33.96±0.54)周;体重1.5~2.5kg,平均(1.98±0.45)kg;阴道分娩32例,剖宫产18例。非营养性吸吮组:男26例,女24例;孕周32~36周,平均(33.95±0.50)周;体重1.5~2.5 kg,平均(1.95±0.42)kg;阴道分娩38例,剖宫产12例。3组早产儿一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入与排除标准
1.2.1 纳入标准:①胎龄32~36周,出生1 min Apgar评分≥8分;②采血前3 d未采用止痛、镇静治疗;③体征稳定,动脉穿刺一次性成功;④穿刺前安静、无痛;⑤家长或法定监护人对研究知情,签署同意书。
1.2.2 排除标准:① 72 h内使用纳洛酮、镇静剂或止痛剂;②先天性心、肝、肾等脏器疾病及消化道系统疾病;③中枢神经系统疾病;④辅助呼吸者。
1.3 方法 采血前室内光线柔和,减少噪音、强光等刺激,采血前早产儿清醒、安静,使用头皮针,并连接注射器。早产儿置于辐射床或暖箱,仰卧位,自然外展肢体。使用新目测定位法定位穿刺点,常规消毒,采血。非营养性吸吮组采血期间采用非营养性吸吮,于采血前2 min,为早产儿提供实心安慰奶嘴,待吸吮2 min后采血,吸吮至采血结束后2 min。糖水组采用糖水吸吮,采血前2 min,用注射器注射10%葡萄糖,注射缓慢,使早产儿充分吸吮。待吸吮2 min后开始采血,糖水吸吮整个过程贯穿采血结束2 min。采血期间,专人跟踪记录新生儿面部表情、行为变化。
1.4 观察指标 (1)比较3组早产儿急性疼痛行为:采用新生儿急性疼痛行为(douleur aigue nouveaune,DAN)[5]评分量表评估,根据面部表情(0~4分)、声音表现(0~3分)、肢体活动(0~3分),总分值10分,评分越高,疼痛越明显。(2)比较3组早产儿行为状态:1分:安静睡眠,呼吸规律,无肢体、躯干活动,不易唤醒;2分:眼睑闭合,眼球活动快速,呼吸不规律,强烈刺激后易唤醒;3分:眼睁开或闭合,肢体、躯干活动少,时间短;4分:眼睛睁开,对外界刺激有反应;5分:肢体、躯干活动多;6分:不停哭闹,声音有力。(3)比较3组早产儿一次性采血成功率及操作时间。(4)比较3组早产儿桡动脉穿刺时哭泣时长、回复基线时长以及DAN得分。(5)比较3组早产儿桡动脉穿刺前后血氧饱和度和生命体征(呼吸、心率、收缩压、舒张压)变异率。

2 结果
2.1 3组早产儿一次性采血成功率及操作时间比较 非营养性吸吮组、糖水组一次性采血成功率为96.0%、98.0%高于对照组的74.0%,采血操作时间短于对照组,差异有统计学意义(χ2=7.843、10.050,P=0.005、0.002,t=17.008、16.673、P=0.001);非营养性吸吮组、糖水组上述指标比较差异无统计学意义(P>0.05)。见表1。

表1 3组早产儿一次性采血成功率及操作时间比较 n=50
2.2 3组早产儿急性疼痛行为比较 非营养性吸吮组、糖水组采血中、采血后1 min 面部表情、声音表现、肢体活动评分低于对照组(P<0.05);非营养性吸吮组、糖水组比较差异无统计学意义(P>0.05)。见表2。
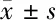
表2 3组早产儿急性疼痛行为比较 n=50,分,
2.3 3组早产儿行为状态比较 非营养性吸吮组、糖水组采血中、采血后1 min行为状态评分低于对照组(P<0.05),非营养性吸吮组、糖水组行为状态比较,差异无统计学意义(P>0.05)。见表3。
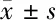
表3 3组早产儿行为状态评分比较 n=50,分,
2.4 3组早产儿桡动脉穿刺时行为反应比较 3组早产儿操作时哭泣时长、回复基线时长、DAN 评分比较,差异均有统计学意义(P<0.05)。见表4。
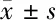
表4 3组早产儿桡动脉穿刺时行为反应比较 n=50,
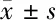
表5 3组早产儿桡动脉穿刺前后血氧饱和度和生命体征变异率比较 n=50,%,
2.5 3组新生儿桡动脉穿刺前后生命体征变化 3 组新生儿的生命体征参数变异率差异均有统计学意义(P<0.05),其中非营养性吸吮组和糖水组的变异率均低于对照组(P<0.05), 非营养性吸吮组和糖水组间差异无统计学意义(P>0.05)。见表 5。
3 讨论
早产儿在出生前的疼痛感觉以及刺激传导解剖结构已发育完善,神经内分泌物质释放完全,使其对疼痛感知更为敏感、强烈及持久[6]。当前各种侵入性操作导致早产儿疼痛仍未得到理想控制,可能是止痛药物会产生不同程度的不良反应,影响其成长发育。目前早产儿疼痛非药物干预疗法分为非营养性吸吮、糖水吸吮两种措施,前者是在新生儿口中放入实心奶嘴,增加其吸吮动作,使口腔触觉受体感受外界刺激,而提高自身疼痛阈值,保持安静、良好的舒适状态,达到理想的镇静效果[7]。同时通过非营养性吸吮,促进5-羟色胺的释放,产生良好的镇痛效果。若新生儿吸吮频率达到每分钟30次,其镇痛效果显著,起到安慰治疗的目的[8]。糖水吸吮是采用无菌注射器于早产儿口腔内注射葡萄糖水,使其味觉感知甜味,改变内源性阿片样受体调节通路,产生镇痛效果[9]。
本研究中,非营养性吸吮组、糖水组一次性采血成功率96.0%、98.0%高于对照组的74.0%,采血操作时间短于对照组(P<0.05)。表明采用非营养性吸吮、糖水吸吮,能够提高早产儿桡动脉一次性采血成功率,缩短其采血时间。可能是通过两种干预方法,能够提高早产儿疼痛阈值,减少激惹行为,使其处于安静、舒适的状态,降低采血操作中的不适感,以此能提高其采血成功率,缩短采血时间。疼痛评估方面,非营养性吸吮组、糖水组采血中、采血后1 min疼痛评分、行为状态评分低于对照组(P<0.05);非营养性吸吮组、糖水组各指标比较差异有统计学意义(P>0.05)。3组早产儿桡动脉穿刺时血氧饱和度及生命体征变异率差异均存在统计学意义(P<0.05),其中非营养性吸吮组、糖水组各指标比较,差异无统计学意义(P>0.05)。提示采用非营养性吸吮、糖水吸吮,均能够减轻早产儿采血疼痛程度,较少激惹行为及应激反应。可能是糖水吸吮等通过吸吮、葡萄糖水的甜味刺激;以非营养性吸吮转移其注意力,以此降低早产儿疼痛感,减少激惹行为,提高镇痛效果[10]。
早期的疼痛感觉和疼痛刺激的传递机制和神经内分泌的物质都是在分娩之前发展起来的。有研究表明,早产儿虽然不能以疼痛为主要症状,但仍可感受到痛觉,这种痛觉源自于足底采血、静脉插管、气管插管、静脉穿刺、桡动脉采血、吸痰等[2]。疼痛还会对早产儿造成短期和长期的不良反应,包括心率加快、血氧饱和度降低、血压升高、颅内压升高、急性脑室内出血、慢性疼痛综合征、学习障碍等。新生儿操作止痛法随着医疗技术的发展和新生儿急救技术的不断发展,早产儿的抢救成功率和生存率都有了显著的提高,在救治生命的同时,很多早产儿也要经历很多与痛苦相关的诊断操作[11,12]。疼痛刺激不仅会引起明显的生理和行为反应,还会对以后的体格发育、神经发育、认知行为等造成不良的影响。在世界范围内,对早产儿疼痛的有效控制已经形成了一种共识。新生儿疼痛的治疗方式有药物治疗和非药物治疗,重复服用止痛药会给早产儿带来不可预测的危险。在国外,口服糖水(蔗糖水、葡萄糖)是一种非药物治疗方法,意大利新生儿学会的疼痛研究团队建议,可以使用非药物治疗方法,例如口服糖水,非营养性吮吸或哺乳[13]。本研究显示,3组早产儿操作时哭泣时长、回复基线时长、DAN 评分比较差异均有统计学意义(P<0.05),且均以糖水组操作时哭泣时长、回复基线时长、DAN 评分最低,表明口服糖水能够从一定程度上安抚早产儿负面情绪,缩短哭泣时间及减少感受到的痛苦程度,而且效果均好于非营养性吸吮。由于蔗糖水的调配需要考虑到储存方法、储存时间等因素,因而会增加护理人员的工作量。目前,人们认为糖水的止痛机制是通过甜味的刺激,激活阿片类药物的释放,从而产生镇痛效果,而内源性阿片和阿片受体是机体的镇痛系统,具有神经传递素或神经调质(调控神经传递素的释放),或者是神经激素,其镇痛效果在2 min后达到峰值,可维持5 min左右。另外,在宝宝喝糖水的时候,还可以通过吸吮来缓解宝宝的情绪。
综上所述,非营养性吸吮、糖水吸吮均能够缓解早产儿桡动脉采血疼痛程度,减少其激惹行为状态,提高一次性采血成功率,而且操作简单、无不良反应,值得作为减轻新生儿疼痛的理想方法。

