糖尿病视网膜病变相关危险因素分析及预测模型研究
卢佳琦,李 帅,马桂巧,王军伟,马婵娟
0 引言
糖尿病(Diabetes mellitus,DM)是一种全身性疾病,2019年全球的糖尿病患者数多达4.63亿,预计到2045年将增加到7亿[1]。我国糖尿病患者主要以2型糖尿病(Type 2 diabetes mellitus,T2DM)为主[2],且患病率高[3]。糖尿病视网膜病变(Diabetic retinopathy,DR)是糖尿病的常见并发症,因其视力丧失风险较高,给糖尿病人群和各个国家带来沉重的健康负担和经济负担。1990-2015年,DR的致盲人数从20万增加到40万,中重度视力障碍从140万增加到260万[4],预计此数值将持续上涨。DR通常没有明显的症状,其风险很少受到关注,因此,及时准确的眼底检查可能会减缓糖尿病患者DR的进展。由于经济、医疗水平等原因,部分糖尿病患者得不到精确的眼底检查,所以,如何早期识别DR的高危人群,是当今医疗环境中一个重要的问题。
在中华医学会糖尿病学分会第二十四次全国学术会议上,朱大龙教授与许迅教授发布了糖尿病性黄斑水肿的预测模型,此模型不依赖眼底成像,在节省糖尿病患者的检查费用的同时,还有助于糖尿病性黄斑水肿的早期诊断[5]。但国内尚无筛查DR的相关模型,本研究参考此方法制作DR预测模型,为2型糖尿病患者提供一种方便、有效的筛查工具。
1 资料与方法
1.1 资料来源 选取在2019年6月至2022年6月就诊于山西省人民医院诊断为T2DM同时接受眼底检查的患者为研究对象。纳入标准:①明确诊断T2DM;②由经验丰富的眼科医生对T2DM的患者进行眼底检查;③年龄18~80岁;④可以获得尿液和血液样本的数据。排除标准:①重度高血压:收缩压(SBP)>200 mmHg或舒张压(DBP)>120 mmHg;②严重血脂异常:总胆固醇(TC)>10 mmol/L或三酰甘油(TG)>15 mmol/L;③临床资料不全者。根据纳入标准和排除标准,共纳入599例。该临床研究经山西省人民医院伦理委员会批准开展(伦理号:2022年第383号)。
1.2 方法
1.2.1 观察指标 收集患者的临床资料,包括性别、年龄、SBP、DBP、体重指数(BMI)、是否吸烟、糖尿病病程、丙氨酸氨基转移酶(ALT)、天冬氨酸氨基转移酶(AST)、血清白蛋白(ALB)、血尿素氮(BUN)、血肌酐(SCr)、TC、TG、糖化血红蛋白(HbAlc)、D-二聚体、24 h尿蛋白、肾小球滤过率(eGFR)、尿微量白蛋白/尿肌酐比值(UACR)、糖尿病视网膜病变分期等。
1.2.2 分组 将纳入的599例2型糖尿病患者,根据是否合并糖尿病视网膜病变分组,合并DR的患者归为观察组(DR组),共423例;不合并DR的患者归为对照组(非DR组),共176例。根据国际临床糖尿病视网膜病变分级标准[6],将患者分为3组:DR1组即非DR组,DR2组即非增殖性糖尿病视网膜病变(Non-proliferative diabetic retinopathy,NPDR)组、DR3组即增殖性糖尿病视网膜病变(Proliferative diabetic retinopathy,PDR)组。
临床上常用eGFR[ml/(min·1.73 m2)]和UACR(mg/g)来评估和管理肾脏疾病。用CKD-EPI肌酐方程[7]计算eGFR值如下:141×min(Scr/κ,1)α×max(Scr/κ,1)-1.209×0.993年龄×1.018(女性)×1.159(黑色人种),其中Scr以mg/dl为单位,女性κ为0.70,男性κ为0.9,女性α为-0.329,男性α为-0.411,min表示Scr/κ的最小值或1,max表示Scr/κ的最大值或1。本研究中,根据eGFR的水平[8]将病例分为5组(即eGFR的5个阶段):eGFR1期[eGFR≥90 ml/(min·1.73 m2),eGFR2期[eGFR 60~89 ml/(min·1.73 m2)],eGFR3期[eGFR 30~59 ml/(min·1.73 m2)],eGFR4期[eGFR 15~29 ml/(min·1.73 m2)],eGFR5期[eGFR<15 ml/(min·1.73 m2)]。根据蛋白尿水平[7]将病例分为3组:UACR 1组(UACR<30 mg/g)、UACR 2组(30 mg/g≤UACR≤300 mg/g)和UACR 3组(UACR>300 mg/g)。

2 结果
2.1 DR分期与eGFR分期UACR分期的相关性 共纳入599例患者(男365例,女234例),平均年龄(56.77±12.88) 岁。平均T2DM病程为(11.57±7.71)年。其中423例有糖尿病视网膜病变表现,NPDR和PDR分别占79.4%(n=336)和20.6%(n=87)。
DR分期与eGFR分期和UACR分期呈正相关(P均<0.05),且DR分期与UACR分期有更强的相关性(DR分期vs.eGFR分期,r=0.239;DR分期vs.UACR分期,r=0.333)。随着eGFR、UACR分期的提高,DR的患病率升高。见图1、图2。
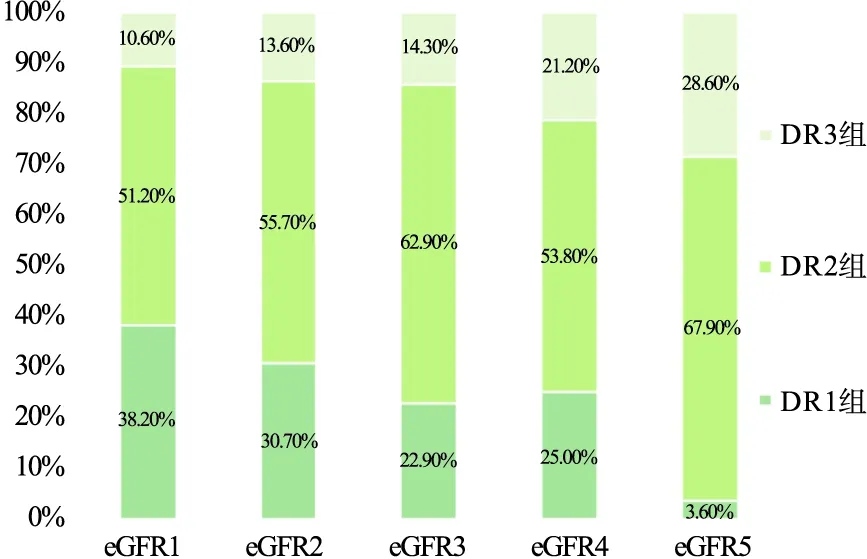
图1 糖尿病患者eGFR分期与DR分期的百分比柱形图

图2 糖尿病患者UACR分期与DR分期的百分比柱形图
2.2 DR组与非DR组两组患者的临床特征 DR组的糖尿病病程、SBP、BUN、SCr、24h尿蛋白、UACR、ALB、糖尿病病程>8年人数百分比、高血压(SBP≥140 mmHg和/或DBP≥90 mmHg)人数百分比、HbA1c≥7.9%的人数百分比、UACR>300 mg/g的人数百分比均高于非DR组(P<0.05),eGFR、ALT、AST均低于非DR组(P<0.05)。见表1。
2.3 DR的危险因素及预测模型 Logistic回归分析显示,DR的风险与糖尿病病程、高血压、BUN、SCr、HbA1c、24 h尿蛋白、UACR、eGFR、ALB等有关(P<0.01)。而糖尿病病程>8年(β=0.940,OR=2.559,95%CI:1.777~3.687,P<0.01)、高血压(β=0.541,OR=1.718,95%CI:1.192~2.475,P<0.01)、UACR>300 mg/g(β=1.496,OR=4.465,95%CI:2.990~6.667,P<0.01)以及eGFR<60 ml/(min·1.73 m2) (β=0.898,OR=2.455,95%CI:1.637~3.680,P<0.01)等指标的回归系数明显高于其他指标。本研究以糖尿病病程>8年、高血压、eGFR<60 ml/(min·1.73 m2)、UACR>300 mg/g为预测模型的危险因素,并根据其回归系数β,按比例计算每一项风险因素的评分权重。糖尿病病程>8年、高血压、eGFR<60 ml/(min·1.73 m2)、UACR>300 mg/g的β值之比约为2∶1∶2∶3,故依据其比例分别赋值为2分、1分、2分、3分。结果显示,ROC曲线下面积(AUC)为0.712(95%CI:0.667~0.757,P<0.001),结果显示,评分≥6分时阳性预测值最佳,为87.5%,灵敏度为39.7%,特异度为86.4%。见表2、表3、图3。

表2 DR危险因素的Logistic回归分析

表3 预测模型评分

图3 DR危险因素预测效能ROC曲线
3 讨论
糖尿病视网膜病变的发生是糖尿病病程、HbA1c、SCr、血脂、血压、UACR[9-10]等多种因素综合作用的结果,其发病机制与糖尿病肾病相似[11-12],包括高血糖引起的氧化应激反应、晚期糖基化终产物积聚、活性氧增加、蛋白激酶C异常激活、肾素-血管紧张素系统异常激活等,这些因素导致了二者平行发生,但是二者的病理改变和影响因素不同。目前,临床上尚无筛查DR的简化手段,导致DR和糖尿病肾病在临床上出现非同步性,故积极探索DR发生的危险因素并进行干预,对于糖尿病微血管并发症的早期诊断、早期治疗甚至早期预防具有重要的临床意义。
本研究收集已行眼底检查的2型糖尿病患者,将其分为观察组(DR组)和对照组(非DR组),对两组患者相关资料进行对比研究,筛选出有意义的危险因素,并制作了一个DR预测模型。Spearman秩相关分析显示,DR分期与eGFR分期、UACR分期相关,但eGFR分期的相关系数(r=0.239)低于UACR分期(r=0.333)。Romero-Aroca等[13]发现,UACR和eGFR都是DR的危险因素,但UACR更为重要。随着eGFR下降、UACR增高,DR的患病率逐渐增高,且UACR分期对DR的预测效果更好。Bonner等[14]研究也表明了eGFR的降低和UACR的升高可用于临床评估肾功能。Zhao等[15]研究表明,在T2DM人群中,eGFR和UACR均与DR的发生进展相关,但与eGFR的下降相比,UACR可能与DR的发生和进展关系更密切。Zhuang等[16]的研究也同样显示,DR分期与肾功能呈正相关,且UACR分期的相关性优于eGFR分期。推测与eGFR相比,UACR与发生DR的相关性更大。
Logistic回归分析中,DR风险与糖尿病病程、高血压、BUN、SCr、HbA1c、24 h尿蛋白、UACR、eGFR、ALB等有关(P<0.01)。现有研究同样发现,糖尿病病程、高血压、UACR、eGFR是预测糖尿病视网膜病变的危险因素[13,17-21]。本研究确定了糖尿病病程>8年、高血压、eGFR<60 ml/(min·1.73 m2)、UACR>300 mg/g为DR的危险因素,并根据上述指标的回归系数β,按比例计算出每一项风险因素的评分权重,得出糖尿病病程>8年记2分、患有高血压记1分、eGFR<60 ml/(min·1.73 m2)记2分、UACR>300 mg/g记3分,相加后总分≥6分为DR的高风险人群,其阳性预测值为87.5%。使用这种经济、方便、快速、直观的筛查工具,能更有效地识别出T2DM患者中DR的高危人群。建议评分≥6分的患者前往眼科进一步行眼底检查,这样不仅有助于DR早期诊断和干预,同时也减轻了患者经济压力。
本项研究存在局限性:存在不可避免的信息偏差,如糖尿病病程是患者自诉,可能存在回忆偏倚。本研究是一项单中心研究,样本来源局限,不能代表全国糖尿病人群,仍需前瞻性的多中心大样本数据加以研究验证。
综上所述,DR分期与eGFR分期和UACR分期有关。糖尿病病程>8年、高血压、eGFR<60 ml/(min·1.73 m2)、UACR>300 mg/g是DR的危险因素。因此,当患者确诊2型糖尿病时,在控制血糖的同时应尽可能控制血压、改善肾功能,延缓糖尿病视网膜病变发生和进展。临床医生可以使用此研究中开发的预测模型来评估T2DM患者发生糖尿病视网膜病变的风险,从而早期识别、诊断糖尿病视网膜病变,延缓疾病进展。

