辅助沟通策略在ICU气管切开病人中的应用及效果评价
马 鑫,姜 洋
厦门大学附属翔安医院,福建361100
气管切开是临床常见治疗方式与重要治疗手段,30.6%~73.0%的重症监护室(ICU)重症病人都需要通过气管切开并采取机械通气的方式维持生命,病人由于气管切开,短时间内丧失常规语言交流能力[1]。随着“以人为本”医疗理念的发展,浅镇静策略渐渐被接纳,气管切开病人在机械通气状态下维持清醒的时间逐渐延长,随之而来的是病人清醒时的沟通障碍问题。多数气管切开病人表示存在严重的沟通困难问题,也有一部分病人表示其沟通不能够被及时有效地回应,病人逐渐丧失了自我表达以及决策的能力,进而产生一系列不良心理状况与负面情绪,也是导致临床不良事件发生的重要危险因素[2]。与此同时,紧张、焦虑与抑郁的感觉使病人的自我认同程度逐渐降低,直至出院后依然会产生深远影响。辅助沟通策略是通过非语言沟通以及借助沟通辅具,用以补偿或改善病人的语言障碍情况[3],是辅助气管切开病人进行沟通的有效手段。本研究旨在探讨辅助沟通策略在气管切开病人中的应用效果,现报道如下。
1 资料与方法
1.1 临床资料
选取2020年12月—2021年12月于本院ICU病房接受治疗且行气管切开的216例病人作为研究对象。纳入标准:①年龄18~66岁;②符合ICU收治条件;③由于病情需求,行气管切开予以辅助通气治疗;④无精神、神经系统疾病,无合并严重器质性病变;⑤病人本人及其家属对本次调查研究知情同意,自愿配合调查者。排除标准:①合并严重心、肝、肾功能不全;②合并高血压、冠心病、糖尿病、肿瘤以及免疫性疾病;③既往存在心理疾病病史;④由于各种因素,无法配合本次调查研究者。沟通标准:①可以正常应答、遵循指令;②存在警觉、意识清醒以及焦虑等状态;③格拉斯哥昏迷指数(GCS)中肢体运动评分为6分;④Riker镇静量表评分≥4分;⑤改良Ramsey镇静量表评分为1~3分,或能够以点头、手势及其他非语言方法回应。按照随机分组的方法将病人分为干预组与对照组,每组108例。干预组中,男58例,女55例;年龄52~77(63.8±13.2)岁;气管切开原因:呼吸道梗阻59例,呼吸肌麻痹49例;气管切开持续时间5~105(42.7±21.9)h。对照组中,男66例,女42例;年龄51~78(64.5±12.8)岁;气管切开原因:呼吸道梗阻56例,呼吸肌麻痹52例;气管切开持续时间6~104(42.3±21.3)h。两组病人基线资料比较,差异无统计学意义(P<0.05),本研究经过我院伦理委员会批准(伦理编号:XAHLL202124)。
1.2 护理方法
1.2.1 对照组
采用气管切开常规护理。①切口护理:病人行气管切开后,应在其颈前皮肤及套管间覆盖无菌纱布,保持气管切开局部皮肤的清洁与干燥,按照分泌物多少及敷料清洁程度,选择更换敷料的频次,通常为每天1~3次,敷料发生污染时及时更换。②气道湿化护理:病人由于气管切开而丧失了呼吸道对空气的加湿与加温功能,气道失去了屏障保护后,极易发生气道阻塞,从而引发肺不张以及继发一系列并发症,呼吸道则是有效预防并发症的关键措施。对病人进行气道湿化护理,每日进行2次雾化吸入,每次15~20 min,选用无菌蒸馏水或生理盐水作为湿化液,进行气道内的持续滴注,速度为10~15 gtt/min。③吸痰护理:确保病人呼吸道顺畅,及时清除呼吸道内的异物,为病人吸痰前应对病人痰鸣音位置及性质进行评估,为病人行吸痰护理的过程中,全程严密观察病人面色、血压、心率及血氧饱和度,如发现异常,及时报告其主治医师。气管切开病人的吸痰管的粗细应控制在套管内径1/2,严格执行无菌操作,并根据病人年龄选择吸痰管型号。④口腔护理:应加强气管切开病人的口腔护理,根据病人的实际情况,选择禁食或鼻饲给予流质饮食等,每天2次,以减少病人口腔内的细菌繁殖,从而降低肺部感染发生率。
1.2.2 干预组
由于病情需求,行气管切开进行辅助通气治疗的病人,无法进行直接语言沟通,而这部分病人在病情稳定期间,又希望可以与他人进行信息交流,若病人需求得不到满足或不被理解,很容易使病人出现情绪波动,产生负面情绪,甚至对治疗产生抗拒。因此,首先加强护士辅助沟通培训,通过理论与实践相结合的方式,完善护士辅助沟通知识与技巧的评估及培训,针对病人意识情况、口腔活动、面部表情等进行评估,从而了解病人需求;并通过举止、表情、眼神以及空间距离等方式,与病人间进行信息的传递,从而准确反映出思想感情[4]。相关研究表明,对ICU忽视进行非语言沟通知识、非语言沟通工具系统评估及选择当面进行培训,可以有效缩短沟通时间,提高沟通成功率,增加护士的自信心以及病人满意度[5-6]。
针对气管切开病人的特点,干预组病人在对照组常规气管切开护理的基础上实施辅助沟通策略,具体如下。①书面辅助沟通:若病人病情允许,可通过书写的方式进行沟通,护士为病人准备一张纸,将其夹在30 cm×20 cm的硬塑料板上,让病人直接通过书写表达内心的想法[7]。对于偏瘫、肌无力或高位截瘫等无法书写的病人,护理人员应当将病人常见的不适症状或想要表达的内容进行收集和整理,制作相应的卡片,使无法书写的病人阅读卡片内容,从而做出相应的反应。②形体语言辅助沟通:护士通过指导病人进行相应的形体动作,表达内心需求,如舌舔唇部则表示口渴;半张口则表示饿;微张口唇作哨状表示要小便;口唇紧闭作后拉状,如“嗯”表示要大便;双眼闭合表示困倦想要睡觉;眉头紧闭,伴轻摇头表示疼痛;鼻翼耸动代表有痰等。护士需要与病人进行充分的讲解,并亲自在病人面前示范,病人跟随护士模仿,直至可以基本掌握形体语言交流的基本内容[8]。病人掌握形体语言沟通技巧后,护士可通过观察病人的形体语言,判断其需求,给予更好的护理服务。③卡片辅助沟通:制作一些通俗易懂的卡片以供病人进行翻阅,例如饮水、进食、排尿、排便、疼痛、困倦等图案或名称,确保不同文化水平病人均能够通俗易懂,病人通过灵活运用卡片辅助的沟通方式,表达内心需求[9]。④音乐辅助沟通:结合病人的性格特征与爱好,为不同病人选择不同类型的音乐,播放过程中确保音量适中。音乐播放源应放置在病人头部30~50 cm处,音量应<70 dB[10];分别于每日06:00、18:00播放病人喜爱的音乐陶冶情操,帮助营造良好的心情氛围,播放时间约为60 min,于每日12:00、21:00播放轻柔的音乐帮助病人睡眠,播放时间约30 min[11]。⑤科技辅助沟通:对于有条件的病人,可以让病人家属提供平板设备,利用网络信息装置,使病人实现与家属的实时视频,病人家属通过视频与病人进行交流,表达关心与支持,使病人感受温暖,增加治愈信心[12];与此同时,家属作为病人生活多年的最亲近的人,可以通过病人的表情、简单的肢体动作来分辨病人的情况与需求,护士通过积极与病人家属进行沟通,可以间接直观了解病人的需求,并与病人及其家属建立良好护患关系。
1.3 研究工具及评价指标
1.3.1 焦虑自评量表(SAS)
应用Zung所编制的SAS,该量表评分共分为4级,包含20个条目,主要对病人主观感受予以评定,对项目定义的症状所表现出的频度进行评定,得分越高则代表该病人的症状越严重。得分<50分表示正常,51~60分为轻度焦虑,61~70分为中度焦虑,>70分则为重度焦虑。对表现出焦虑状态的成年人均适用,因而具有广泛适用性。SAS评分可以反映出被测试者最近7 d的焦虑状况,若评定者在进行量表阅读过程中存在困难,则工作人员可以做出解释。
1.3.2 抑郁自评量表(SDS)
应用Zung所编制的SDS,该量表由20个陈述句以及相应的条目共同组成,可以测量病人在治疗过程中的变化以及抑郁状态,SDS评分可以反映出被测试者最近7 d的抑郁情况,每个条目代表1个相关的症状,按照1~4级进行评分,被试者逐一阅读条目,并选择最适合的时间进行频度的评定,1分则表示从无或者偶尔,2分则表示有时,3分代表经常,4分代表总是如此”每个条目都按照1~4分级予以评分,抑郁的严重指数为各条目得分总和,80分为最高分。
1.3.3 临床疗效评价
对两组病人干预后的临床疗效进行比较,临床显效:病人抑郁、焦虑症状明显好转,治疗改善率≥70%且<90%;临床有效:病人抑郁、焦虑症状有所好转,治疗改善率≥30%且<70%;临床无效:病人抑郁、焦虑症状无明显改善,治疗改善率<30%。临床疗效总有效率=(显效例数+有效例数)/总例数×100%。
1.3.4 护理满意度调查表
应用住院病人护理服务质量满意度量表(Inpatient Nursing Service Quality Scale,INSQ)对两组病人干预后的护理满意度进行比较,该量表含移情性、不确定因素减少、可靠性、亲密关系以及个性化护理共5个维度,23个条目。该量表应用质性研究界定了住院病人护理服务质量概念范畴,并在此基础上采用量性研究得出相应条目,适用于住院病人满意度的测评,对短期住院病人缺乏特异性。设定满分100分,得分>95分为非常满意,得分60~95分为满意,得分<60分为不满意。经检测该量表的Cronbach′s α系数为0.91,表明该量表信度良好。
1.4 统计学方法

2 结果
2.1 两组病人焦虑、抑郁状况比较(见表1)
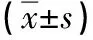
表1 两组病人干预前后SAS、SDS得分比较 单位:分
2.2 两组病人临床疗效比较(见表2)

表2 两组病人临床疗效比较 单位:例(%)
2.3 两组病人护理满意度比较(见表3)

表3 两组病人护理满意度比较 单位:例(%)
3 讨论
气管切开是临床常见的治疗方式,在ICU病人中十分常见,其目的是确保病人呼吸道通畅,从而改善由于各种原因引发的呼吸困难症状。气管切开病人普遍存在沟通障碍现象,传统对气管切开病人进行护理的过程中,病人无法进行有效沟通,导致病人不能够适时了解自身疾病,加之疾病的折磨与身体的疼痛,会使病人短时间内产生焦虑、抑郁等负面情绪。病人行气管切开后,由于发音困难,无法进行常规语言交流,在表达内心需求方面存在诸多阻碍,加之治疗过程中各种仪器设备等的电线缠绕,加之噪声干扰的刺激,肢体无法常规活动,使病人由于无法自由活动和交流,感到更加的恐惧、无助与烦躁[5]。加之医疗环境的陌生以及对治疗与预后的担忧,会使病人产生严重的心理应激障碍,从而出现一系列的负面情绪。
本研究给予对照组病人常规气管切开护理干预,干预组病人在常规护理干预的基础上给予辅助沟通策略的护理干预,结果表明,干预后,两组病人SAS、SDS得分均有所改善,干预组病人改善情况优于对照组(P<0.05)。对于气管切开病人而言,已经无法采用常规的语言沟通来解决问题,而辅助沟通策略则是采取非语言沟通的形式,通过非语言沟通的方式实现信息的有效传递,从而达到良好的沟通以及强化感情的效果[13]。辅助沟通策略的特点在于,其在临床应对沟通障碍的主要治疗目标即在日常交流中为病人提供有效的信息沟通途径,同时根据病人疾病的严重程度,为病人提供相应的护理支持,鼓励病人消除焦虑、恐惧及抑郁等负面情绪,从而尽快适应治疗环境,积极、主动地参与到治疗当中[14]。
气管切开病人由于自身疾病及治疗原因,在接受气管切开治疗后,短时间内的语言功能受损,病人虽然可以理解听到的语言,但是却无法通过语言将自身感受和需求完好地表达出来[15],此外,气管切开病人的暂时性失语可以随着疾病的康复逐渐恢复至正常,恢复程度于病情严重程度、治疗效果及病人依从性密切相关,部分病人病情较重或治疗期间不适应,使导管撤离时间延迟,无法恢复语言功能[16]。本研究结果显示,干预组病人的临床治疗效果优于对照组,差异有统计学意义(P<0.05),说明辅助沟通策略可以有效改善病人的焦虑、抑郁等不良情绪,增加临床疗效。辅助沟通策略与传统临床护理方法相比较,可以有效减轻气管切开病人在治疗过程中的疼痛感,从而改善病人心理状态,减少负面情绪的发生,更好地配合治疗,提高预后[17]。辅助沟通策略通过借助书面辅助沟通、形体语言辅助沟通、卡片辅助沟通、音乐辅助沟通以及科技辅助沟通等方式,以各类辅助性手段为依托,起到帮助病人表达内心想法,更好地帮助护患进行交流的作用。辅助沟通具有操作简单,见效显著等特点,可根据病人实际情况,有针对性地制定辅助沟通计划,营造辅助沟通的环境,病人只要意识清楚,便可以协助其进行沟通[18]。可以通过该方法采用不同的手段为不同语言障碍的病人提供交互方式,大大增加病人的治疗及康复积极性,有效弥补了沟通障碍问题。此外,辅助沟通策略可以使医护人员对病人病情及需求有更进一步的了解,通过有针对性地给予治疗与护理,提高病人预后[19]。
本研究结果显示,干预组病人的护理满意度优于对照组,差异有统计学意义(P<0.05)。这是由于在以往关于辅助沟通的研究中,大多数以先天沟通障碍的病人为主,而本研究针对气管切开病人展开研究。随着浅镇静策略的不断发展,气管切开病人长时间处于清醒状态,其表达需求意愿变得愈发强烈,而由于气管切开而导致的语言沟通障碍,容易使病人出现一系列心理及心理应激反应;而采取辅助沟通策略可以通过特殊的方式进行护患沟通,帮助大多数病人清晰表达内心所想,使病人更好地与亲属及医护人员进行交流,及时了解自身病情,更好地配合治疗及护理,对于预后有积极作用,从而提高了护理满意度。
ICU病人病情危重,需给予全面化、优质化护理,否则将会对病人的临床治疗效果产生影响,严重者会危及生命安全。ICU病人长时间处于各类仪器的监护中,而机械声与提示音等,均会使病人受到异常刺激,从而对病人的生理及心理状态产生影响[20]。此时,护理人员应了解到病人需求,有针对性进行护理干预,从而满足病人的需求,提高治疗依从性。
4 小结
综上所述,气管切开病人由于暂时丧失了言语功能,致使身心备受折磨,而辅助沟通策略可以有效改善沟通能力,提高护理质量和护理满意度。辅助沟通策略在气管切开病人的沟通中具有良好前景,在临床实践中具有较好的应用效果,在未来的临床工作中,可以进一步结合临床实践内容,结合病人需求及文化特点,发展并不断完善,从而为病人提供更为优质的护理服务,提高护理满意度,改善病人生活质量。

