信迪利单抗注射液致全身皮疹的个案护理
宋永杰 尹蕊 周亚文
摘要 报道1例临床信迪利单抗注射液(达伯舒)致全身皮疹病人的护理经验,为避免免疫治疗药物发生不良反应,用之前应做好相关评估,正确配制药液,做好预处理治疗;同时应关注病人及家属的心理状况,了解其需求,做好药液和相关饮食的指导;输液期间严格控制滴速,按时巡视,确保病人的安全,维护病人的权益。
关键词 信迪利单抗注射液;全身皮疹;个案护理
蛋白G4(IgG4)单克隆抗体,能特异性结合T细胞表面的程序性死亡受体(PD-1)分子,从而阻断导致肿瘤免疫耐受的PD-1与程序性死亡配体1(programmed death-ligand1,PD-L1)通路,重新启动淋巴细胞的抗肿瘤活性,从而达到治疗肿瘤的目的[1]。2022年4月,我科出现1例行“奥沙利铂注射液150 mg+紫杉醇酯质体180 mg+信迪利单抗注射液200 mg”方案化疗加免疫治疗后,于2022年5月5日出现全身皮疹的案例,现将病人诊治情况报道如下。
1 病例资料
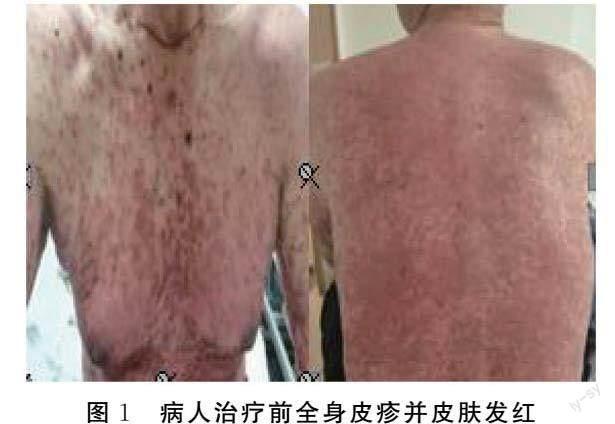
病人,男,74岁,2022年3月7日因“进食哽噎感3月余”就诊于我院,经上消化道内镜检查,食管活检病理结果回报:中分化鳞状细胞癌。术前检查发现病人合并胸骨后甲状腺肿物,无明显远处转移,于2022年3月10日在全身麻醉下行“食管癌根治术+胸腔闭式引流术+胸骨后甲状腺肿物切除术”,3月21日病理检查结果回报:(食管)低分化鳞癌,癌组织侵及食管深肌层达周围脂肪组织,未侵及外膜。于2022年4月25日给予“奥沙利铂注射液150 mg+紫杉醇酯质体180 mg+信迪利单抗注射液200 mg”方案化疗加免疫治疗,过程顺利,治疗结束后无明显不适。2022年5月5日开始出现全身皮疹、皮肤发红,且逐渐加重并出现局部水疱,疼痛明显,瘙痒难忍,部分水疱破裂表皮剥脱,创面周围红肿(见图1),于2022年5月13日再次入住我科。入院后完善相关检查:五分类血球(静脉血):白细胞12.53×109/L;单核细胞百分比11.3%;单核细胞绝对值1.41×109/L;淋巴细胞百分比7.7%;淋巴细胞绝对值0.96×109/L;幼稚粒细胞绝对值0.08×109/L;中性粒细胞百分比79%;中性粒细胞绝对值9.91×109/L。
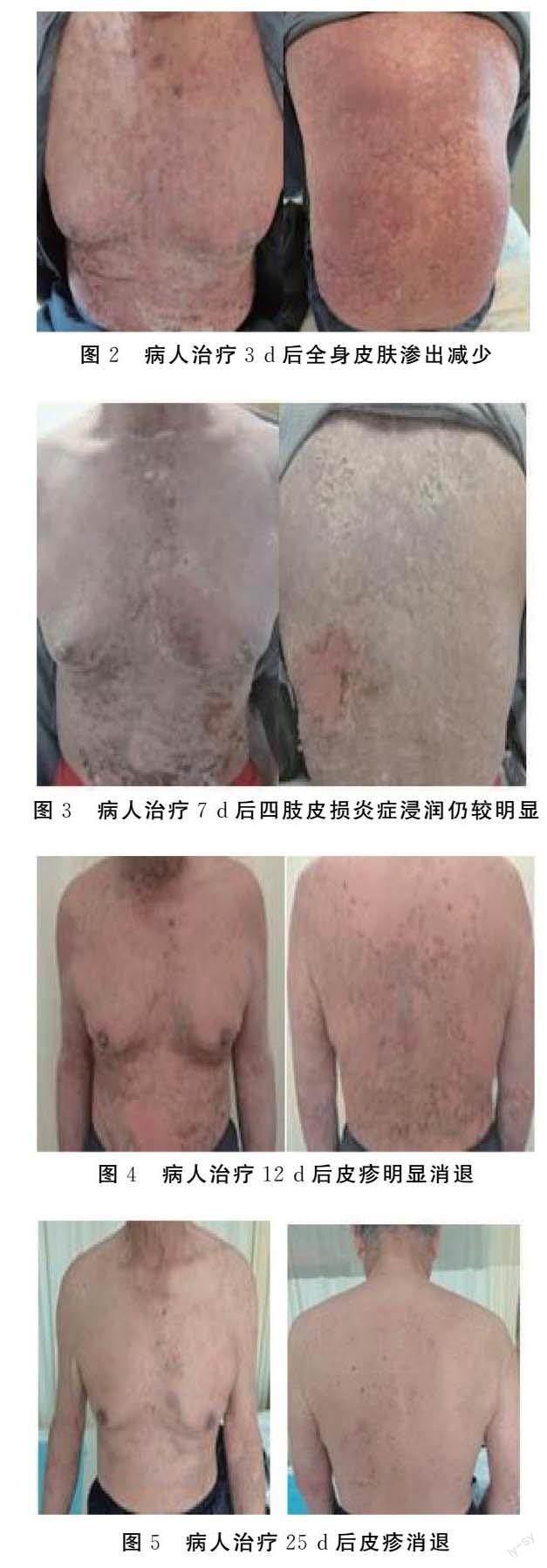
治疗3 d后停止注射人免疫球蛋白,查体示病人全身皮肤渗出减少,全身斑块样皮疹出血点较前缩小,皮肤疼痛明显减轻(见图2)。治疗5 d后减量甲泼尼龙琥珀酸钠60 mg/d,胸背部水疱明显干涸,炎症较前明显减轻,治疗7 d后四肢皮肤损伤炎症浸润仍较明显(见图3)。治疗12 d后病人皮疹明显消退(见图4),坏死表皮已脱落,新生表皮无明显色素沉着,口角及口腔黏膜破溃处愈合。治疗25 d后病人皮疹消退(见图5)。
2 护理措施
2.1 对症处理
病情发作后立刻停止信迪利单抗注射液治疗,予头孢哌酮钠舒巴坦钠 3 g+生理盐液100 mL 静脉滴注每8 h 1次抗感染、甲泼尼龙琥珀酸钠80 mg/d 静脉滴注、苯海拉明20 mg 肌内注射,给予静脉注射人免疫球蛋白10 g/d,冲击治疗;辅以补钾、补钙、保护胃黏膜治疗;水疱处给予3%硼酸溶液湿敷每日2次、炉甘石洗剂外用每日2次或3次,红斑处卤米松软膏外用每日2次。
2.2 皮肤护理
保持床单位干燥、整洁、平整、无碎屑,每日进行更换护理垫、床单、被套枕套。为病人修剪指甲,避免瘙痒抓皮肤和撕扯脱落的表皮,以免造成新的创口[2]。每日护理人员用1 mL注射器进行抽吸水疱,0.1%过氧化氢冲洗以清除坏死组织,再用生理盐液冲洗,然后用2层或3层凡士林纱布贴敷,纱布有渗液及时更换,其次红斑处给予3%硼酸溶液湿敷,外涂炉甘石洗劑与卤米松软膏交替涂擦。每次用药前要将上次药物清洗干净,保持皮肤清洁干燥。对全身将要脱落的痂皮,用无菌剪刀小心去除,严禁撕扯。加强交接班,每班交接皮疹、水疱的颜色、面积及渗液进展情况,做好护理记录[3]。
2.3 饮食护理
饮食方面要求高热量、高蛋白、高维生素、低钠、易消化、富含维生素C的食物,以补充机体所需营养,可以促进皮肤的愈合,避免饮用辛辣、刺激性、油腻、生冷、不洁的食物,每次饮食后应适量饮用温开水,保持口腔清洁。让病人了解饮食禁忌,只有饮食方面正确调理,才能保证顺利地治疗。
2.4 输液护理
由于病人全身布满皮疹,所以静脉输液有一定的难度,经科室护理人员对病人皮肤、血管情况的评估后,最适合选择外周留置针穿刺。考虑皮肤的情况,使用止血带会使皮肤脱落,因此,每次穿刺时均由科室2名穿刺技术好的护理人员共同完成,1名护理人员抓握穿刺点以上肢体,避免止血带的使用,另1名则进行留置针的穿刺,使其做到一次性穿刺成功。因病人皮肤伴有皮疹,穿刺时尽量避开红斑处。输液过程中加强巡视病人,防止药物外渗,确保静脉输液管路通畅。
2.5 心理护理
病人此前进行“奥沙利铂注射液150 mg+紫杉醇酯质体180 mg+信迪利单抗注射液200 mg”方案化疗加免疫治疗,15 d后出现全身皮疹并皮肤发红,且逐渐加重并出现局部水疱,疼痛明显,瘙痒难忍,部分水泡破裂表皮剥脱,创面周围红肿症状,因此,病人及家属十分紧张、焦虑恐惧。之后病人来院就诊,医护人员安慰病人及家属的情绪,耐心倾听病人主诉,向病人及家属做好充分的解释。医护人员遇到同样问题后,要沉着冷静面对,以消除病人及家属的紧张心理,增强对医护人员的信任,使其积极地配合治疗。
3 讨论
皮疹作为化疗加免疫治疗后出现的全身并发症,不仅给病人带来紧张、恐惧的心理,且会让病人受到痛苦[4]。皮疹类型包含多种,痤疮样药疹、麻疹样药疹、皮炎、红斑型药疹等均会出现在肿瘤病人中。通过对肿瘤病人治疗后出现皮疹的了解,做出相应的处理来进行预防,在做好对症处理、皮肤护理、饮食护理、输液护理、心理护理的同时,对肿瘤病人的不良习惯的调整也至关重要,以此来更好地减轻对肿瘤病人的心理压力[5]。
皮疹是肿瘤病人化疗常见的并发症之一,情况严重时可危及生命。护理人员了解皮疹发生原因、常见皮疹类型,采取积极有效、个性化的护理措施,不仅可以预防化疗性皮疹的发生,同时也能提高治疗效果,帮助病人尽快康复,提高生活质量,减轻心理负担。
参考文献:
[1] 陈晓燕,许国清.一例奥沙利铂致全身痉挛患者的个案护理[J].实用临床护理学电子杂志,2020,5(24):21.
[2] 刘平,杨红,梅婉贞.1例重症渗出性多形红斑患儿的护理[J].当代护士(上旬刊),2019,26(5):158-159.
[3] 陈华娟,何爱惠.1例妇科术后急性湿疹与接触性皮炎患者的护理[J].当代护士(上旬刊),2019,26(5):165-166.
[4] 陈旭娜.苯海拉明注射液外涂治疗1例PICC穿刺点周围重度过敏性皮疹的护理[J].医学食疗与健康,2021,19(11):196-197.
[5] 张连波,周代蓉,孙大健.恶性肿瘤患者化疗相关性皮疹护理研究进展[J].吉林医学,2021,42(12):3064-3065.
(收稿日期:2022-07-14;修回日期:2023-01-13)
(本文编辑王雅洁)

