2型糖尿病病人心理弹性现状及影响因素分析
王芸菲 王云轩 田佳禾 王鹏


摘要 目的:调查2型糖尿病病人心理弹性状况并分析其影响因素。方法:采用方便抽样法,运用反刍思维量表(RRS)、糖尿病痛苦量表(DDS)和心理弹性量表(CD-RISC)对223例2型糖尿病病人进行调查。结果:223例2型糖尿病病人CD-RISC得分(85.7±18.0)分,家庭人均月收入≤1万元、出现过低血糖病人的CD-RISC得分更低(P<0.05),病人CD-RISC得分与其RRS和DDS得分呈负相关(P<0.05);多元线性回归结果显示,家庭人均月收入(P=0.019)、糖尿病痛苦(P<0.001)进入方程,共解释病人CD-RISC得分15.2%的变异量。结论:2型糖尿病病人心理弹性水平整体较高,但家庭收入低和糖尿病痛苦程度高者心理弹性水平较低。医务人员应关注病人心理弹性水平,过低者应及时干预,使其适应当前状态,并以积极心态面对生活。
关键词 2型糖尿病;心理弹性;家庭收入;糖尿病痛苦;影响因素;护理
doi:10.12102/j.issn.2095-8668.2023.07.035
国际糖尿病联盟(the International Diabetes Federation,IDF)《全球糖尿病地图》指出全球糖尿病病人数量不断上升,目前已有4.63亿糖尿病病人[1]。中华医学会《中国2型糖尿病防治指南》指出2013年我国糖尿病发病率为10.4%[2]。有研究显示,糖尿病会给病人带来不同程度不适症状,包括情感负担、治疗痛苦、经济压力[3-4]等。心理弹性(mental resilience)指个体从创伤或痛苦事件中复原并获得良好适应的能力[5]。心理弹性较低的病人在面对这些不适时,更容易出现不良情绪,最终可能出现抑郁等精神问题,拒绝继续治疗而加剧病情,甚至出现自残、伤医等恶性事件[6-8]。本研究通过调查2型糖尿病病人心理弹性状况,分析其影响因素,为糖尿病病人心理弹性干预提供依据。
1 对象与方法
1.1 研究对象
本研究采用方便抽样法,选取2019年4月—2019年5月北京朝阳医院门诊就诊的2型糖尿病病人。纳入标准:诊断为2型糖尿病病人[2];年龄≥18岁;知情同意;能正常交流。排除标准:病情危重,合并其他严重疾病;患有精神类疾病,存在智力及认知障碍等。
1.2 研究指标资料的收集
1.2.1 一般资料
自行设计一般资料问卷,收集病人人口社会学资料和疾病及治疗相关资料。人口社会学资料包括性别、年龄、文化程度、就业情况、婚姻状况、家庭人均月收入、医保支付方式等;疾病和治疗相关资料包括身高、体质指数(BMI)、并发症、合并症、家族史、空腹血糖等。
1.2.2 反刍思维
采用反刍思维量表(Ruminative Responses Scale,RRS)評定病人反刍思维状况。该量表由Nolen-hoeksema编制[9],用于收集病人与沉思有关的信息,主要描述病人对自我、抑郁症状、原因和结果关注情况。采用Likert 4级评分法,总分22~88分。病人得分越高,表明反刍思维越高。RRS量表目前广泛应用于国内外病人,该量表Cronbach′s α系数为0.82,重测信度为0.47。
1.2.3 糖尿病痛苦
采用糖尿病痛苦量表(Diabetes Distress Scale,DDS)评定病人糖尿病痛苦水平。该量表由Polonsky 等[10]编制,由国内学者杨青引进。量表包括情感负担相关痛苦、医生相关痛苦、生活规律相关痛苦和人际关系相关痛苦。采用Likert 6级评分法,总分17~102分。病人得分越高,表明糖尿病痛苦越严重。DDS量表广泛应用于国内外病人,中文版量表Cronbach′s α系数为0.95,重测信度为0.85。
1.2.4 心理弹性
采用心理弹性量表(Connor-Davidson Resilience Scale,CD-RISC)评定病人心理弹性状况。该量表由Connor和Davidson编制[3],由肖楠等学者修订引进国内,包含坚韧(13个条目)、力量(8个条目)及乐观(4个条目)3个维度。采用Likert 5级评分法,总分0~100分。病人得分越高,心理弹性越好。CD-RISC量表广泛应用于国内外病人,中文版量表Cronbach′s α系数为0.90,各维度Cronbach′s α系数为0.81~0.83。
1.3 统计学方法
原始数据录入SPSS 22.0软件分析。定性资料采用例数、百分比(%)描述;定量资料采用均数±标准差(x±s)、中位数及四分位数[M(P25,P75)]描述。符合正态分布的不同特征病人心理弹性得分比较采用t检验,不符合正态分布的不同特征病人心理弹性得分、比较采用秩和检验。病人心理弹性与反刍思维和糖尿病痛苦的相关性采用Pearson相关分析;多因素分析采用多元线性回归。以P<0.05为差异有统计学意义。
2 结果
2.1 人口社会学与疾病相关资料
本研究共收集有效问卷223份。病人年龄24~92(59.8±12.4)岁,BMI 17.2~39.1(25.7±3.5)kg/m2,糖化血红蛋白(HbA1c)5.2%~30.2%(8.1%±3.1%),空腹血糖3.5~18.0(7.5±2.1)mmol/L。
2.2 不同特征病人CD-RISC得分
223例糖尿病病人CD-RISC量表得分0~100(85.7±18.0)分。不同特征病人CD-RISC量表得分比较结果显示,家庭人均月收入≤1万元、出现过低血糖的病人CD-RISC得分更低(P<0.05)。见表1。
2.3 糖尿病病人心理弹性与反刍思维、糖尿病痛苦的相关性
223例糖尿病病人RRS得分22~88(29.3±12.5)分,DDS得分17~83(22.6±6.1)分。Pearson相关分析结果见表2。
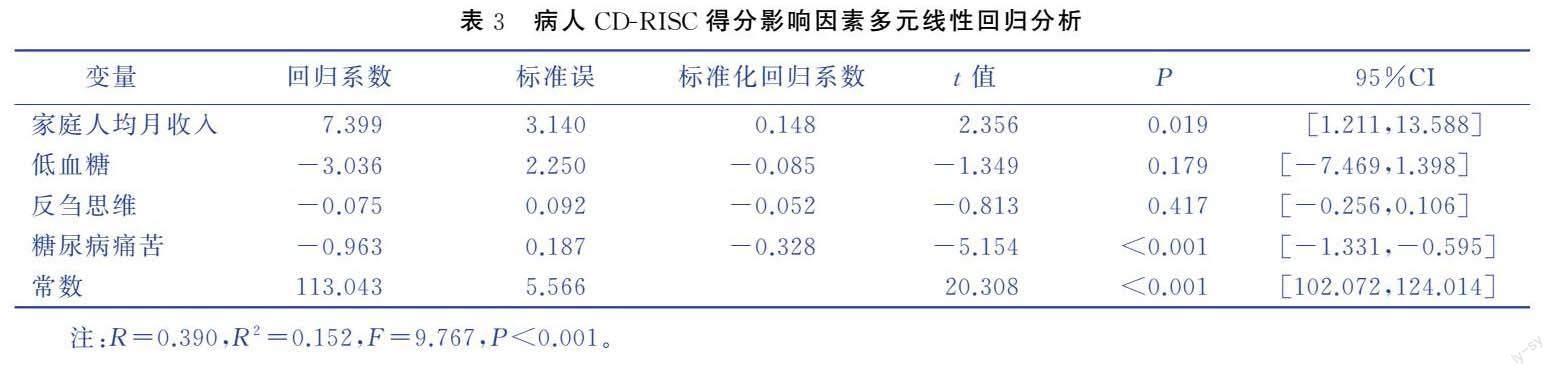
2.4 糖尿病病人CD-RISC得分多因素分析
取单因素分析有统计学意义的变量及RRS得分、DDS得分为自变量,病人CD-RISC得分为因变量,进行多元线性回归分析。结果显示,家庭人均月收入(P=0.019)、糖尿病痛苦(P<0.001)进入方程,共解释病人心理弹性得分15.2%的变异。见表3。
3 讨论
3.1 2型糖尿病病人CD-RISC得分整体较高
本研究2型糖尿病病人CD-RISC得分0~100(85.7±18.0)分,处于较高水平。表明2型糖尿病病人整体上心理弹性较高,高于梁晓梅等[11]相关研究评分。分析病人CD-RISC得分较高的原因可能有:①本研究样本来自门诊,相比普通病房、重症病房病人,病情较轻;②病人依从性较高,医院医务人员用药规范、健康宣教到位,病人血糖控制较好;③整体文化程度、家庭收入较高,病人疾病认识较好,能够配合治疗,疾病所致经济负担较轻。
3.2 2型糖尿病病人心理弹性的影响因素
3.2.1 家庭收入
研究显示,家庭人均月收入≤1万元的病人心理弹性更低(P<0.05)。多元线性回归结果显示,家庭人均月收入进入方程(P<0.05)。可能的原因是家庭收入较低病人,经济压力、生活压力、心理压力等较大,导致病人心理弹性较低[12]。提示2型糖尿病病人应积极配合治疗、严格控制血糖、预防并发症发生、防止糖尿病进一步恶化,以降低医疗开支、提高心理弹性。医院等有关部门也应积极采取措施,降低病人因患糖尿病造成的经济负担。
3.2.2 低血糖
单因素分析结果显示,出现过低血糖病人心理弹性更低(P<0.05)。低血糖指糖尿病病人血糖值≤3.9 mmol/L时出现的一系列以大汗、饥饿、心慌、颤抖、面色苍白等交感神经兴奋和脑细胞缺氧为主要特点的综合征[13]。研究表明,低血糖会降低糖尿病病人睡眠质量、增加病人糖尿病痛苦,严重影响其生活质量[13-15]。糖尿病病人低血糖时的不良体验,还会对其生理、心理和精神产生巨大冲击,挫伤其面对疾病的信心和决心[16-17]。本研究中110例(49.3%)2型糖尿病病人曾出现过低血糖,比例较高。提示医务人员应做好健康教育,教会每位糖尿病病人如何预防低血糖以及出现低血糖时的自救方法。帮助糖尿病病人勇敢面对低血糖,提高其心理弹性。
3.2.3 反刍思维
反刍思维指个体反复被动地关注应激性事件所产生的症状,以及就其症状可能的原因、后果和事件过程中的细节作持续而重复思考的一种状态[18]。糖尿病病人反刍思维水平越高,其将注意力从应激事件上转移的能力越低,越容易陷入痛苦情绪中。相关分析结果显示,反刍思维越高的病人心理弹性越低(P<0.05)。提示对反刍思维水平较高病人,医务人员和病人家属[19]应积极采取措施,转移病人注意力,帮助病人从刺激事件中及时脱离出来,提高自身心理弹性,以积极心态面对生活[7,20]。病人也应学会调控情绪、转移自己注意力,避免陷入持续反复思索的痛苦情绪中,勇敢面对生活。
3.2.4 糖尿病痛苦
糖尿病痛苦指病人因糖尿病而面临的,与情感负担、医生、生活规律和人际关系相关的痛苦[10]。糖尿病痛苦越高,表明糖尿病给病人造成的生理、心理、行为及经济等痛苦越严重。研究显示,糖尿病痛苦对病人治疗效果、人际关系、经济支出等都有很大影响,甚至可能会影响医患关系[21]。研究显示,较大比例2型糖尿病病人存在糖尿病痛苦[22]。相关分析結果显示,糖尿病痛苦越高病人心理弹性越低(P<0.001)。多元线性回归分析结果显示,糖尿病痛苦进入方程(P<0.05)。提示糖尿病痛苦越高病人越缺乏足够信心和能力应对各种创伤和痛苦事件,心理弹性越低。相关人员应及时对糖尿病痛苦程度较高病人的心理和精神状况进行干预,以降低其糖尿病痛苦水平,提高其心理弹性,增强其应对疾病的能力和信心。
4 小结
本研究对223例2型糖尿病病人心理弹性现状调查及影响因素分析结果显示,2型糖尿病病人心理弹性水平整体较高,但家庭收入低和糖尿病痛苦程度高病人心理弹性水平较低。医务人员应关注病人心理弹性水平,尤其关注家庭收入低和糖尿病痛苦程度高的病人,并及时对心理弹性过低者采取干预措施,使其适应长期患有糖尿病的状态,并以积极心态面对生活。
参考文献:
[1] CHO N H,SHAW J E,KARURANGA S,et al.IDF diabetes atlas:global estimates of diabetes prevalence for 2017 and projections for 2045[J].Diabetes Research and Clinical Practice,2018,138:271-281.
[2] 中华医学会糖尿病学分会.中国2型糖尿病防治指南(2017年版)[J].中国实用内科杂志,2018,38(4):292-344.
[3] PARSA S,AGHAMOHAMMADI M,ABAZARI M.Diabetes distress and its clinical determinants in patients with type Ⅱ diabetes[J].Diabetes Metab Syndr,2019,13(2):1275-1279.
[4] HANSEN U M,OLESEN K,BROWNE J L,et al.A call for inclusion of work-related diabetes distress in the spectrum of diabetes management:results from a cross-sectional survey among working people with type 1 diabetes[J].Diabetes Research and Clinical Practice,2018,140:139-147.
[5] CONNOR K M,DAVIDSON J R T.Development of a new resilience scale:the Connor-Davidson Resilience Scale(CD-RISC)[J].Depression and Anxiety,2003,18(2):76-82.
[6] HUANG Y N,WU R B,WU J K,et al.Psychological resilience,self-acceptance,perceived social support and their associations with mental health of incarcerated offenders in China[J].Asian J Psychiatr,2020,52(1):102166.
[7] MICHAEL U,LINDA T.Resilience and mental health:how multisystemic processes contribute to positive outcomes[J].The Lancet Psychiatry,2019,7(5):441-448.
[8] VAN DER MEULEN E,VAN DER VELDEN P G,SETTI I,et al.Predictive value of psychological resilience for mental health disturbances:a three-wave prospective study among police officers[J].Psychiatry Research,2018,260:486-494.
[9] NOLEN-HOEKSEMA S.The role of rumination in depressive disorders and mixed anxiety/depressive symptoms[J].Journal of Abnormal Psychology,2000,109(3):504-511.
[10] POLONSKY WILLIAM H,LAWRENCE F,JAY E,et al.Assessing psychosocial distress in diabetes:development of the Diabetes Distress Scale[J].Diabetes Care,2005,28(3):626-631.
[11] 梁晓梅,杨艳杰,田雪,等.心理弹性在糖尿病患者家庭支持和益处发现间的中介效应[J].中华行为医学与脑科学杂志,2017,26(5):445-449.
[12] 侯文俊.糖尿病患者创伤后成长状况及其影响因素的研究[D].聊城:聊城大学,2019.
[13] LONG C,DUNGAN K.Hypoglycemia awareness and burden among hospitalized patients at high risk for hypoglycemia[J].J Diabetes Complications,2020,34(4):107521.
[14] YUE X,WU J,RUAN Z,et al.The burden of hypoglycemia in patients with insulin-treated diabetes mellitus in China:analysis of electronic medical records from 4 tertiary hospitals[J].Value Health Reg Issues,2020,21(1):17-21.
[15] BIGGERS A,SHARP L K,NIMITPHONG H,et al.Relationship between depression,sleep quality,and hypoglycemia among persons with type 2 diabetes[J].Journal of Clinical & Translational Endocrinology,2019,15(1):62-64.
[16] ROSSI M C,NICOLUCCI A,OZZELLO A,et al.Impact of severe and symptomatic hypoglycemia on quality of life and fear of hypoglycemia in type 1 and type 2 diabetes.Results of the hypos-1 observational study[J].Nutr Metab Cardiovasc Dis,2019,29(7):736-743.
[17] ZEKARIAS K,KUMAR A,MOHEET A,et al.Real life evidence that impaired awareness of hypoglycemia persists for years in patients with type 1 diabetes[J].Journal of Diabetes and Its Complications,2018,32(12):1097-1099.
[18] GRIFFITH J W,RAES F.Factor structure of the Ruminative Responses Scale:a community-sample study[J].Eur J Psychol Assess,2015,31(4):247-253.
[19] KOELMEL E,HUGHES A J,ALSCHULER K N,et al.Resilience mediates the longitudinal relationships between social support and mental health outcomes in multiple sclerosis[J].Archives of Physical Medicine and Rehabilitation,2017,98(6):1139-1148.
[20] HENDRIECKX C,HALLIDAY J A,RUSSELL-GREEN S,et al.Adults with diabetes distress often want to talk with their health professionals about it:findings from an audit of 4 Australian specialist diabetes clinics[J].Canadian Journal of Diabetes,2020,44(6):473-480.
[21] RARIDEN C.Diabetes distress:assessment and management of the emotional aspect of diabetes mellitus[J].Jr Nurse Pract,2019,15(9):653-656.
[22] 劉维维,林琳,刘小娟.2型糖尿病患者糖尿病痛苦的现状及影响因素分析[J].护士进修杂志,2019,34(5):398-401.
(收稿日期:2022-03-03;修回日期:2023-03-16)
(本文编辑王雅洁)

