妊娠期肝内胆汁淤积症孕妇血清PDCD4,GLUT1表达水平及其与妊娠结局的相关性研究
罗亚丽,黄志刚,罗思通,徐 洲 (.巴中市巴州区妇幼保健院妇产科,四川巴中 66000;.四川大学华西医院实验医学科,成都 6004;.四川锦欣妇女儿童医院妇产科,成都 60066)
妊娠期肝内胆汁淤积症(intrahepatic cholestasis of pregnancy,ICP)是妊娠中晚期一种常见的并发症,其主要表现有肝功能异常、黄疸以及皮肤瘙痒等症状[1-2]。ICP 病因较为复杂,其发病机制目前尚不十分明确,可能与雌激素水平、遗传以及环境等因素有关[3]。有研究发现,ICP 对孕妇和胎儿预后影响较大,可导致母体并发症增多及胎儿宫内窘迫、胎儿早产以及新生儿窒息等妊娠结局不良[4]。程序性细胞死亡因子4(programmed cell death 4,PDCD4)是一类与细胞凋亡有关的新基因,广泛表达于多种器官和组织。研究表明[5-7]PDCD4 参与多种肿瘤疾病的发生和发展,可调控血管内皮细胞的侵袭与凋亡。葡萄糖转运蛋白(glucose transporter,GLUT)是调节体内葡萄糖转运以及胰岛素的分子,已有研究证实GLUT 在胎盘组织中的异常表达与妊娠期疾病密切相关[8]。目前关于PDCD4 与GLUT 在ICP 中的研究鲜有报道,因此本研究旨在探讨孕妇血清PDCD4 与GLUT 在ICP中的表达以及二者与妊娠结局的相关性,以期为ICP 的临床诊治提供生物检测指标。
1 材料与方法
1.1 研究对象 收集2018年7月~2020年7月收治并在巴州区妇幼保健院产科分娩的ICP 孕妇126例作为研究组,年龄22~37(26.99±2.54)岁;孕周≤34 周为62 例,>34 周为64 例;平均体质量指数(BMI)26.17±1.56 kg/m2;孕次1~4(2.41±0.25)次。纳入标准:①符合2015 版《妊娠期肝内胆汁淤积症诊疗指南》[9];②孕妇首次确诊为ICP;③临床上为轻度皮肤瘙痒;④患者均为初次妊娠;⑤资料完整。排除标准:①有严重妊娠期并发症者;②肝功能异常者;③感染或并发有其他皮肤病者;④有其他心、肝、肾脏严重疾病者;⑤自身免疫缺陷者。选择同期我院120 例健康产检孕妇作为对照组,年龄20~35(26.54±3.41)岁;孕周36~40(38.14±1.76) 周;平均BMI 25.98±2.43kg/m2;孕次1~4(2.37±0.18)次,两组基本资料比较差异均无统计学意义(P=1.424,0.733,1.600,P>0.05),具有可比性。本研究只纳入非人工授精者。所有研究对象均签署知情同意书,本研究已获得医院伦理委员会的批准(批号:18-625)。
1.2 试剂与仪器 生化指标检测:总胆汁酸(total bile acid,TBA)试剂盒(上海名劲生物科技有限公司,货号:B3452);丙氨酸氨基转移酶(alanine transaminase,ALT)试剂盒(上海酶研生物科技有限公司,货号:EK-H12224);天冬氨酸氨基转移酶(aspartate transaminase,AST)试剂盒(上海广锐生物科技有限公司,货号:180)。qRT-PCR 仪(美国Bio-Rad 公司型号:CFX384);TRIzol 试剂(上海佰利莱生物科技有限公司,货号:BLL-Bytd0054);荧光定量PCR 试剂盒(上海雅吉生物科技有限公司,货号:23444);M-MLV 反转录试剂盒(北京普非生物科技有限公司,货号:PR2555)。
1.3 方法
1.3.1 标本采集:采集ICP 孕妇以及健康分娩孕妇清晨空腹时静脉血5ml,4 000 r/min(离心半径10 cm)离心5 min,分离血清,置于-80℃冰箱中保存备用。
1.3.2 临床资料采集及生化指标检测:收集所有受试者孕妇不良妊娠结局资料包括:自发性早产、产后出血、羊水胎粪污染、宫内窘迫、小于胎龄儿(体重小于同胎龄儿平均体重的第5 个百分位)、低出生体重儿[10]。TBA,ALT,AST 生化指标检测采用全自动生化分析仪(cobas c 311,罗氏诊断产品有限公司)检测。根据孕妇空腹血清TBA 水平分成[11]:轻度ICP 组(TBA 水平为10~40 μmol/L,n=46)和重度ICP 组(TBA>40 μmol/L,n=80)。
1.3.3 实时荧光定量PCR(qRT-PCR)法检测血清PDCD4,GLUT1 表达水平:使用TRIzol 试剂提取血清样本中的总RNA,反转录成cDNA 后进行qRTPCR 反应,qRT-PCR 检测条件:95℃预变性5 min,95℃变性30s,60℃退火45s,72℃延伸15s,共循环35 次。以β-actin 为内源对照,以2-ΔΔCt的方法计算PDCD4 和GLUT1 的表达水平。引物由上海吉凯基因技术有限公司完成,引物序列:PDCD4 正向引物5’-GCAAAAAGGCGACTAAGGAAAAA-3’,反向引物5’-GGCATCAACGCTGTCTTCTAT-3’;GLUT1 正向引物5’- TAAGGGCGTCACTCCCACT-3’,反向引物5’- CACAAACAGCGACACGACAGT-3’;β-actin 正向引物5’- GAAGATCAAGATCATT GCTCCT-3’,反向引物5’- TACTCCTGCTTGCTGA TCCACA -3’。
1.4 统计学分析 采用SPSS 24.0 统计软件进行数据分析。符合正态分布的计量资料以均数±标准差(±s)表示,组间比较采用t检验;计数资料采用例(n)或百分比(%)表示,组间比较采用卡方(χ2)检验;多因素Logistic 回归分析影响ICP 孕妇妊娠结局的因素;Pearson 法分析PDCD4,GLUT1 水平的相关性。P<0.05 差异具有统计学意义。
2 结果
2.1 研究组与对照组生化指标以及血清PDCD4,GLUT1 水平比较 研究组TBA(65.25±5.87μmol/L),ALT(54.52±3.66U/L),AST(49.98±4.58U/L),PDCD4(1.36±0.23),GLUT1(1.40±0.22)水平均高于对照组(3.52±0.13μmol/L,20.87±2.15 U/L,18.46±3.45 U/L,1.02±0.21,0.99±0.18),差异具有统计学意义(t=115.161,83.371,60.741,12.090,15.953,均P=0.000)。
2.2 重度ICP 与轻度ICP 患者生化指标以及血清PDCD4,GLUT1 水平比较 重度ICP 组TBA(86.02±7.26μmol/L),ALT(72.57±4.51U/L),AST(65.84±5.41U/L),PDCD4(1.41±0.25),GLUT1(1.45±0.22) 水平均高于轻度ICP 组(29.14±3.45μmol/L,23.14±2.18 U/L,22.41±3.15 U/L,1.27±0.20,1.31±0.21),差异具有统计学意义(t=49.932,69.714,49.761,3.246,3.496;P=0.000,0.000,0.000,0.002,0.001)。
2.3 研究组与对照组妊娠结局比较 见表1。研究组羊水胎粪污染、自发性早产、产后出血、宫内窘迫等不良妊娠结局的发生率均高于对照组,两组比较差异有统计学意义(χ2=1.049~29.159,均P<0.05)。研究组总的妊娠结局明显高于对照组[60(47.61%) vs 10(8.33%)],差异有统计学意义(χ2=45.596,P=0.000)。

表1 研究组与对照组妊娠结局比较[n(%)]
2.4 ICP 妊娠结局良好和妊娠结局不良患者一般资料及血清PDCD4,GLUT1 比较 见表2。以PDCD4 均数为临界值进行划分,将≤1.36 的患者纳入低表达,>1.36 的患者纳入高表达;以GLUT1均数为临界值进行划分,将≤1.40 的患者纳入低表达,>1.40 的患者纳入高表达,结果显示妊娠结局良好组和妊娠结局不良组患者的发病程度、PDCD4,GLUT1 表达水平差异均具有统计学意义(均P<0.05)。
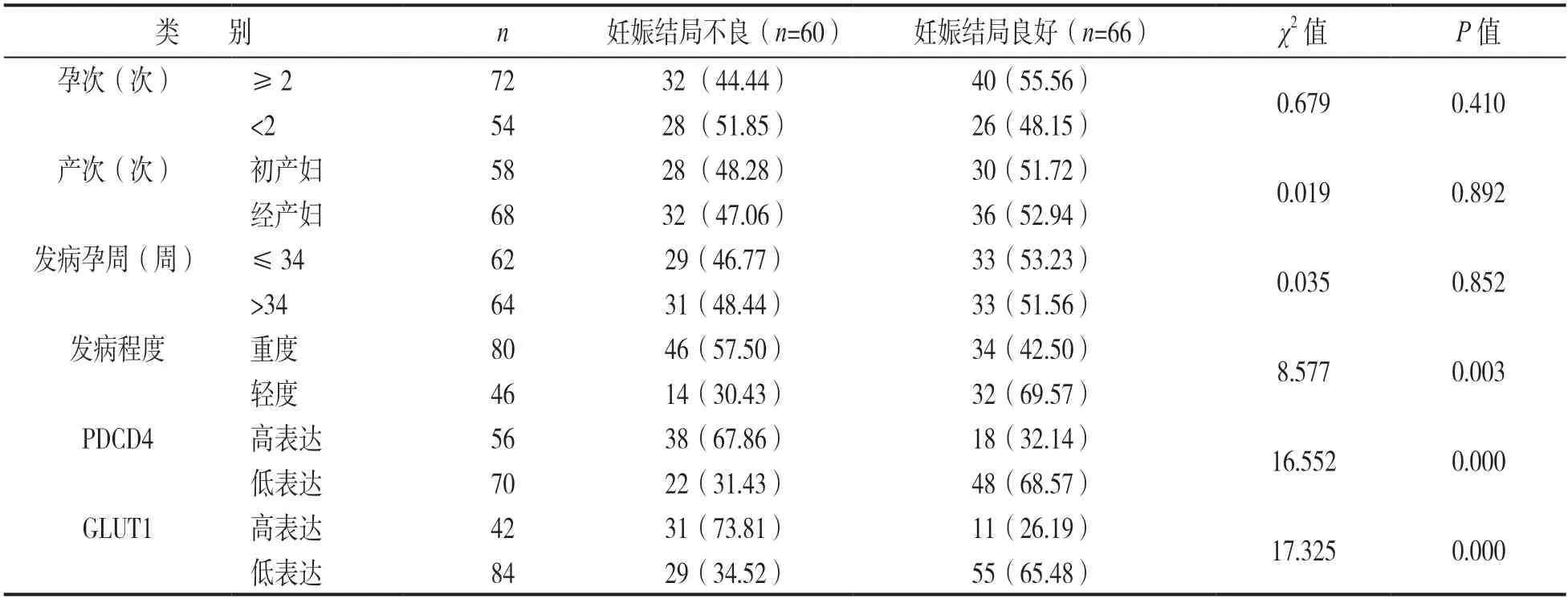
表2 ICP 妊娠结局良好和妊娠结局不良患者各指标比较[n(%)]
2.5 多因素Logistic 回归分析影响ICP 孕妇妊娠结局的因素 见表3。以ICP 孕妇妊娠结局不良为因变量(妊娠结局不良=1,妊娠结局良好=0),以发病程度(轻度=0,重度=1),PDCD4(低表达=0,高表达=1),GLUT1(低表达=0,高表达=1)表达水平为自变量进行多因素Logistic 回归分析,结果显示发病程度、PDCD4,GLUT1 为ICP孕妇妊娠结局不良的影响因素(均P<0.05)。
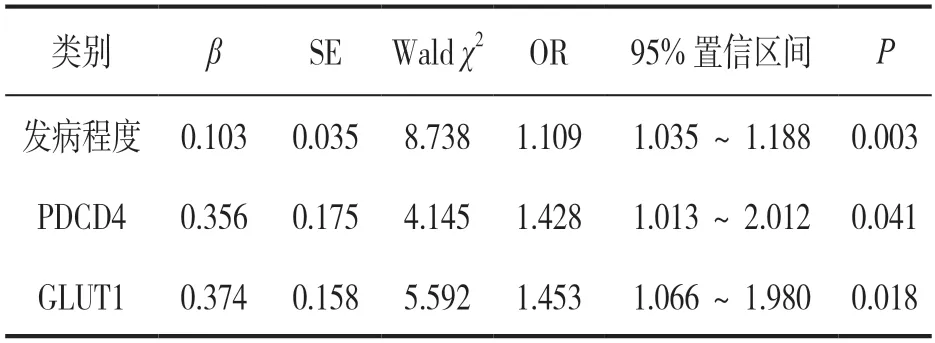
表3 多因素Logistic 回归分析影响ICP 孕妇妊娠结局的因素
2.6 Pearson 相关性分析研究组血清PDCD4,GLUT1 水平的相关性 Pearson 相关性分析研究组血清PDCD4 与GLUT1 水平呈正相关(r=0.460,P<0.05)。
3 讨论
ICP 是一种妊娠期妇女肝脏损伤的常见病因,可增加胎儿窘迫、羊水粪染、早产的发生率,甚至可造成死胎、死产,影响出生人口质量。由于ICP发病机制复杂,后期若处理不当,将会对产妇和围产儿的生命等造成较大的威胁,因此及早检测以及尽早发现对于预防和诊治ICP 有重大意义。目前对于ICP 的诊断,国际上尚无统一意见。研究表明,TBA 对于ICP 的诊断价值较高,另外当ICP患者肝功能出现不同程度的炎性反应时,多数患者ALT,AST 会呈现不同程度的升高趋势,进而对孕妇以及胎儿造成严重的不良影响[12-14]。临床试验和观察性研究的证据均显示,当孕妇的血清TBA 浓度高于实验室界定的临界上限值后,其疾病的严重程度与围产期不良妊娠结局风险增加相关,如死产、早产、羊水胎粪污染、胎儿窘迫、胎儿窒息等[15]。本研究ICP 患者TBA,ALT,AST 水平显著高于对照组,与王之萍等[16]的研究结果相似。分析其原因可能是TBA 水平升高时,影响了胎盘功能,胎盘血流受阻,同时胎儿的血流灌注减少及血氧供应不足,导致孕妇妊娠结局不良。
PDCD4 是一种重要的抑癌基因,近年来研究发现其参与了许多疾病的病理、生理过程,尤其是在炎症反应和细胞死亡过程中发挥重要作用[17]。有报道称miR-21 可靶向PDCD4 调控胎盘滋养细胞的侵袭和凋亡[18]。FENG 等[19]研究表明PDCD4 主要在滋养细胞胞质(细胞滋养细胞和合体滋养细胞)中,PDCD4 在ICP 胎盘组织中的表达高于健康对照组,miR-21-5p 的敲低增加了下游基因PDCD4 的表达,增加了细胞凋亡。本研究中PDCD4 在ICP 患者血清中表达水平显著高于对照组,且ICP 重度组高于ICP 轻度组,与前人研究结果一致,提示了PDCD4 可能促进了胎盘滋养细胞的过度凋亡,对妊娠中晚期孕妇的健康造成一定的威胁。GLUT1 作为葡萄糖转运蛋白家族成员之一,是介导细胞葡萄糖转运的重要载体,其作用是参与葡萄糖跨膜运输正常的生理过程。研究表明GLUT1 在胎盘滋养细胞的基底膜和微绒毛中均有表达[20],胎盘组织中GLUT1 的表达升高可能是因为母体胎盘缺氧导致,但其具体机制尚不清楚[21]。景晓琳等[22]研究了miR-148b-3p 调节胎盘滋养细胞GLUT1 表达与ICP 子代糖代谢紊乱关系,发现GLUT1 蛋白在人滋养细胞中表达上调,胎盘组织GLUT1表达上调可能与受体内母体高葡萄糖水平、胎盘缺氧有关。本研究中GLUT1 在ICP 患者血清中的水平显著高于对照组,重度ICP 组GLUT1 水平高于轻度ICP 组,提示GLUT1 参与了ICP 的发生和发展,其动态变化可反映患者的疾病严重程度,可能与孕妇胎盘缺氧有关。
本研究多因素Logistic 回归分析显示发病程度、PDCD4,GLUT1 是影响ICP 孕妇妊娠不良结局的危险因素,提示ICP 患者中PDCD4,GLUT1 的异常表达与不良妊娠结局密切相关。陈昀等[23]研究发现GLUT1 蛋白水平相对较高,可能与糖酵解因素有关。苏瑞芬等[24]研究了PDCD4 在子痫前期患者胎盘组织中的表达情况,结果显示,PDCD4表达水平在子痫前期患者胎盘组织中表达上调,且与胎盘螺旋动脉重铸发生密切相关,并表明了PDCD4 表达升高会加剧滋养细胞凋亡,滋养细胞与肿瘤细胞的侵袭能力相似。当胎盘滋养细胞凋亡过多时会导致侵袭不足,引起孕妇胎盘功能受损。Pearson 相关性分析发现,PDCD4,GLUT1 水平呈正相关,提示PDCD4,GLUT1 可能发挥协同作用共同参与ICP 的发生。
综上所述,ICP 孕妇血清中PDCD4,GLUT1水平均升高,二者的异常表达对孕妇妊娠结局产生不良影响,可作为临床ICP 孕妇妊娠结局的预测指标,对可能出现妊娠结局不良的患者应尽早干预。本研究的局限性在于所研究的样本量有限,且对于血清PDCD4,GLUT1 水平对ICP 的具体作用机制尚不十分清楚,后期仍需要进一步扩大样本数量深入探讨二者在ICP 孕妇中的发病机制,为ICP 的诊断和鉴别提供新的理论依据和方向。

