基于PG-SGA的个体化营养干预对胃癌术后化疗患者免疫功能及营养状况的影响
张妹仔,杨秀芳,吴光峰,程 园
(福建医科大学肿瘤临床医学院 福建省肿瘤医院 福建福州350000)
胃癌是我国常见的恶性肿瘤。有调查显示,我国每年因胃癌死亡的患者人数约为49.8万,目前针对胃癌患者主要采取胃癌根治术和药物化疗措施[1]。受病情影响,胃癌患者胃肠功能发生改变,治疗期间发生营养不良的风险性较大,胃容积减小,加上化疗药物的不良反应,营养不良的风险性更高[2]。患者营养状况与化疗效果、胃肠道功能恢复状态、伤口愈合情况及疾病预后密切相关,因此,对胃癌术后化疗患者实施营养干预具有重要意义[3]。营养筛查通过判断机体是否存在营养不良状况决定是否进一步详细评定营养状态,在此过程中选择合适的营养筛查工具十分重要。主观整体营养评分量表(PG-SGA)为恶性肿瘤患者常用的营养筛查工具[4-5]。本研究旨在分析基于PG-SGA的个体化营养干预在胃癌术后化疗患者中的应用价值。现报告如下。
1 资料与方法
1.1 临床资料 本研究选取2021年6月1日~2022年6月30日福建省某三级甲等肿瘤专科医院腹部内科收治的96例胃癌术后化疗患者。纳入标准:①经病理检查确诊为胃癌;②胃癌根治术后采取奥沙利铂联合卡培他滨或替吉奥、紫杉醇联合左亚叶酸钙及氟尿嘧啶、多西他赛等方案化疗,患者为术后首次化疗;③预计生存期>6个月;④知晓本研究目的并同意参加该临床研究。排除标准:①心、肝、肾等脏器功能障碍患者;②合并神经系统疾病及精神障碍患者;③患有严重感染性疾病患者;④发生远处转移及复发患者。剔除标准:临床资料缺失、研究中途退出者。按随机数字表法分为对照组和观察组各48例,对照组男29例、女19例,年龄32~77(55.63±3.44)岁;病程2~5(3.53±1.04)年;肿瘤TNM分期:Ⅰ期18例,Ⅱ期13例,Ⅲ期12例,Ⅳ期5例。观察组男27例、女21例,年龄34~75(55.39±3.59)岁;病程1~5(2.53±1.17)年;肿瘤TNM分期:Ⅰ期16例,Ⅱ期14例,Ⅲ期15例,Ⅳ期3例。两组一般资料比较差异无统计学意义(P>0.05)。本研究符合《赫尔辛基宣言》相关伦理学要求。
1.2 方法
1.2.1 对照组 采用常规饮食护理。由责任护士进行饮食指导,在病房中张贴胃癌术后饮食过渡方案,逐步从流质饮食过渡为普通饮食。护理期间采取营养健康教育指导,每周1次,告知患者术后营养支持的重要性,详细讲解具体饮食原则、误区、进食后不适症状及具体处理方法。如果患者存在饮食及营养问题则由责任护士解答,及时采取处理措施。
1.2.2 观察组 采用基于PG-SGA的个体化营养护理干预。①组建营养支持小组:选取临床经验丰富的专职护士、临床护士、临床医师及营养师组建专科小组,按照患者实际情况制订个体化饮食方案。②评估营养状态:由护理人员应用PG-SGA问卷评估患者营养状态,内容包括身体质量变化情况、饮食摄入情况、活动能力、胃肠功能不适症状,同时对患者代谢应激反应、疾病年龄、体格检查情况进行全面评估,分值越高表示患者营养不良状态越严重。③个体化营养干预:按照PG-SGA评估结果为患者制订个性化干预方案,评估结果≤1分的患者,无需采取营养干预措施;评估结果为2~8分的患者给予营养干预措施,建立患者个人营养档案动态评估,确定患者个体饮食配置方案,在患者化疗期间依照其饮食习惯、营养状态以及病情变化趋势科学安排进食时间,调整进食频率。同时严格执行抗肿瘤治疗措施,按照评分症状调查结果、实验室检查结果,给予患者静脉营养支持,静脉输注营养液(例如三升袋、脂肪乳氨基酸、克林维注射液等)。肠内营养支持时应用瑞能肠内营养乳剂,肠外营养支持时摄入氨基酸、微量元素、脂肪乳、葡萄糖等人工营养素。PG-SGA评分≥9分时表示患者急需采取营养支持措施,先给予患者营养支持1~2周,然后再给予抗肿瘤治疗措施。在患者康复阶段,按照胃肠功能恢复情况动态调整饮食方案,为患者提供膳食指导。④出院后随访干预:出院前留取患者联系方式,邀请患者及家属加入微信病友群,采取电话指导和微信群内健康知识推送等方式与患者建立良好的关系,为患者提供专业的营养指导,提高患者自我护理能力,使患者充分了解胃癌发病机制及营养支持相关知识,充分意识到营养支持的重要性。指导患者存在护理疑虑时主动寻求医护人员帮助,了解具体解决方法。
1.3 观察指标 ①PNI指数:干预前后测定两组患者营养指数,PNI指数所得参数为0.005×总淋巴细胞计数+10×血清白蛋白浓度,PNI指数均值为50分,得分越接近该数值表示患者身体素质越好,可接受化疗。②免疫功能:入院后、出院时应用免疫比浊法测定两组患者免疫功能,测定指标包含血清免疫球蛋白IgA、IgG、IgM浓度。③营养状况:干预前后采集两组患者空腹静脉血液样本,采用多功能生化分析仪检测外周血总蛋白(TP)、前白蛋白(PA)、血清白蛋白(ALB)以及转铁蛋白(TRF)等营养指标[6]。④进食情况:干预前后由责任护士详细记录两组口服应用制剂、进食量、进食次数。

2 结果
2.1 两组干预前后PNI指数比较 见表1。

表1 两组干预前后PNI指数比较(分,
2.2 两组入院后、出院时免疫功能指标比较 见表2。
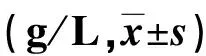
表2 两组入院后、出院时免疫功能指标比较
2.3 两组干预前后营养状况比较 见表3。

表3 两组干预前后营养状况比较
2.4 两组干预前后进食情况比较 见表4。

表4 两组干预前后进食情况比较
3 讨论
胃癌主要指发生于胃黏膜上皮的恶性肿瘤,在我国发病率比较高,早期无明显临床症状,大多数患者确诊时病情已发展至中、晚期,术后需要采取化疗措施,为胃癌治疗的主要手段[7]。有研究资料证实,胃癌患者自身机体营养状态直接影响化疗效果及不良反应,采取营养支持对预防并发症以及降低患者死亡风险具有关键性作用,能够全面提升患者化疗耐受性以及机体免疫能力[8-9]。因此胃癌术后化疗期间,患者营养状态依然是临床关注的重点内容。
3.1 基于PG-SGA的个体化营养干预可提高患者免疫功能 本研究结果显示,出院时观察组免疫功能优于对照组(P<0.05)。分析原因:常规护理措施缺乏个性化特征,难以充分评估患者营养需求,护理效果具有局限性。PG-SGA为恶性肿瘤患者专用的营养筛查工具,评估内容包含主观营养状态评估、医护人员专业评价,以此为参照依据的个体化营养干预措施注重患者的个体状态。由护理人员实施个性化系统护理,充分了解患者不适反应、临床症状以及化疗不良反应,制订个性化的临床营养治疗方案,可改善患者依从性[10]。按照患者实际情况,给予针对性的营养支持,对于改善患者营养状况、降低化疗不良反应具有积极意义,可提高化疗耐受性、机体免疫功能[11]。
3.2 基于PG-SGA的个体化营养干预可提高PNI指数 本研究结果显示,干预后观察组PNI指数优于对照组(P<0.05)。分析原因:采用以PG-SGA为基础的个体化营养支持措施对患者展开营养个案管理,对患者进食种类及营养支持方式加以指导,不仅可以保证营养方案的个体化,还能确保患者能量摄入需求,对于改善患者营养指数具有重要意义[12]。此外,基于PG-SGA的个体化营养干预帮助患者充分认识到营养支持对增强个体耐受力、预防不良反应的作用,促使患者积极面对疾病治疗,参与营养支持方案的制订,可改善患者机体状态及身体素质。
3.3 基于PG-SGA的个体化营养干预可提高患者营养状况 本研究结果显示,干预后观察组机体营养状态改善效果优于对照组(P<0.05)。基于PG-SGA的个体化营养干预能改善患者胃肠道功能,减少胃肠道反应,进而提高生活质量,减轻化疗对机体营养状态产生的不良影响[13]。
3.4 基于PG-SGA的个体化营养干预可提高患者进食状况 本研究结果显示,干预后观察组进食情况优于对照组(P<0.05)。原因在于:以PG-SGA为基础的个体化营养护理根据患者进食依从性、机体耐受性及时调整饮食方案,帮助患者完成流质饮食到普通饮食的顺利过渡,保障营养物质的摄入。针对患者个体差异采取个体化护理方案,改善患者体重变化,降低化疗对血清白蛋白的影响,对改善患者进食量以及营养状态具有确切效果[14]。
综上所述,基于PG-SGA的个体化营养干预应用于胃癌术后化疗,可改善患者营养状况,对促进患者尽早康复具有积极意义,可提高患者机体免疫功能,值得临床借鉴。

