胎盘SLC16A1基因及单羧酸转运蛋白1表达量与妊娠期糖尿病的关系*
张 瑞,杨 倩,柯文才,黄新梅,吴跃跃,李 悦,臧淑妃,刘 军
复旦大学附属上海市第五人民医院内分泌科,上海 200240
妊娠期糖尿病(GDM)是指妊娠期首次发生或发现的不同程度的糖代谢异常,其属于高危妊娠疾病,是女性妊娠期较为常见的并发症之一[1-2]。随着生活水平的提高,人们形成不良的饮食结构和生活习惯,GDM在我国的发病率也随之升高,且发病人群趋向年轻化[3]。GDM对母体及胎儿都有较大危害,如造成胎儿窘迫、羊水过多等,严重情况下甚至造成流产或死胎[4-5]。此外,GDM患者产后为糖尿病高发人群,若GDM患者未得到有效干预而分娩出巨大儿,则新生儿成年后发生高血压、糖尿病及肥胖风险极高。目前,对GDM的发病机制仍然不明确,因此,探讨GDM的发病机制,并实施有效干预,对于改善GDM孕妇的产后结局及子代的后续生长发育有重要的临床意义。SLC16A1基因表达单羧酸转运蛋白(MCT)的第1个成员为单羧酸转运蛋白1(MCT1),MCT1主要参与细胞转运酮体、乳酸、丙酮酸等代谢产物,在全身组织普遍表达,正常胎盘MCT1表达量较多[6-7]。目前,关于胎盘MCT1在GDM发病机制中作用的相关研究较少。鉴于此,本研究分析了胎盘SLC16A1基因及MCT1表达量与GDM的关系,现报道如下。
1 资料与方法
1.1一般资料 选择本院GDM管理中心的1 361例妊娠女性为研究对象,其中281例GDM患者纳入GDM组,1 080例健康妊娠女性纳入正常妊娠组。GDM诊断标准:所有研究对象在妊娠24~28周进行葡萄糖耐量试验(OGTT),OGTT前至少禁食8 h,空腹血糖(FPG)≥5.1 mmol/L,或餐后1 h血糖(1 h BG)≥10.0 mmol/L,或餐后2 h血糖(2 h BG)≥8.5 mmol/L诊断为GDM。所有研究对象均排除贫血、肿瘤、病毒性肝病、甲状腺功能亢进症、感染病史和近期使用铁剂治疗史,近期有献血、输血史,以及有严重吸烟和酗酒史。本研究为病例对照研究,胎盘组织来源为本科室既往GDM相关研究留取的生物样本库(伦理号:2016081),使用患者临床数据经本院医学伦理委员会审批通过(伦理号:2019070)。
1.2方法
1.2.1血液标本检测结果及一般病史采集 收集所有研究对象的性别、年龄、体质量指数(BMI)、收缩压、舒张压、生育史、GDM家族史、血常规指标、血肌酐(Scr)、FPG、1 h BG、糖化血红蛋白(HbA1c)、2 h BG、甘油三酯 (TG)、总胆固醇(TC)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)、空腹胰岛素(FINS)、生产时孕周、是否生产巨大儿等信息。采用稳态模式评估法评估胰岛素抵抗指数(HOMA-IR)和胰岛β细胞功能指数(HOMA-β):HOMA-IR=FPG×FINS/22.5;HOMA-β=FINS×20/(FPG—3.5)。
1.2.2实时荧光定量聚合酶链反应(RT-qPCR)检测SLC16A1基因表达量 胎盘组织来源为本科室既往留取的生物样本库,根据临床信息匹配相关胎盘组织,胎盘在液氮中保存,使用Trizol (Takara Bio Inc,9109) 提取总 RNA,并使用反转录试剂盒 (Takara Bio Inc,RR036A) 反转录为 cDNA。使用RT-qPCR试剂盒(Takara Bio Inc,DRR041A),通过Biosystems 7500 RT-qPCR系统进行扩增,并将SLC16A1基因的mRNA水平标准化为同一样品的GAPDH水平。步骤如下:(1)Trziol提取总RNA;(2)采用DEPC 水溶解RNA,调节酶标仪,检测浓度;(3)预先准备聚合酶链反应(PCR)管,加入反转录混合物,然后加入RNA,准备好PCR仪,放入标本,进行反转录;(4)预先订购目标基因及内参基因的引物,然后参考RT-qPCR试剂盒说明书的扩增程序,进行cDNA扩增;(5)收集目标基因及内参基因的扩增CD值,最后用2-ΔΔCt法分析SLC16A1基因的cDNA水平,以GAPDH为内参。
1.2.3采用蛋白质免疫印迹法分析两组胎盘MCT1的表达量 称取每种组织样品0.1 g,将组织块在冰上研磨,混匀后冰上孵育30 min,4 ℃,12 000 r/mim离心15 min,取上清液备用。每种样品上样20 μL,电泳及转膜后,将膜放置于30 mL封闭缓冲液中(1×TBST中加入5%脱脂奶粉),室温下置于摇床振荡1 h。MCT1及GAPDH一抗(Abcam,UK)反应:按推荐的稀释比(通常1∶1 000)配制一抗,将膜浸于一抗中室温下摇床孵育2 h;洗膜4次,每次10 min;二抗(Abcam,UK)反应:按1∶5 000的稀释比配制二抗,将膜于室温下摇床孵育1 h;洗膜4次,每次10 min。增强化学发光法(ECL)反应:把膜用ECL试剂处理,显影曝光。扫描曝光的X线片。
2 结 果
2.1两组基线资料及临床指标比较 匹配前,GDM组年龄、孕前BMI、既往有GDM病史患者比例均明显高于正常妊娠组,差异均有统计学意义(P<0.05);匹配前,GDM组已生育比例小于正常妊娠组,差异有统计学意义(P<0.05)。匹配后,两组年龄、孕前BMI及生育史、既往有GDM病史患者比例比较,差异均无统计学意义(P>0.05)。见表1。
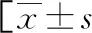
表1 两组匹配前及匹配后孕前的基线资料比较或n(%)]
匹配前,GDM组第1妊娠期白细胞计数及中性粒细胞计数均明显高于正常妊娠组,差异均有统计学意义(P<0.05)。匹配后,两组收缩压、舒张压、白细胞计数、中性粒细胞计数、淋巴细胞计数等临床指标比较,差异均无统计学意义(P>0.05)。见表2。
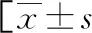
表2 两组匹配前及匹配后第1妊娠期临床指标比较或M(P25,P75)]
匹配前,GDM组第2妊娠期FPG、1 h BG、2 h BG、HbA1c、TG、HDL-C水平均明显高于正常妊娠组,差异均有统计学意义(P<0.05)。匹配后,GDM组第2妊娠期FPG、1 h BG、2 h BG、HbA1c、TG水平仍高于正常妊娠组,差异均有统计学意义(P<0.05)。见表3。
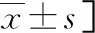
表3 两组匹配前及匹配后第2妊娠期临床指标比较[M(P25,P75)或
匹配前,GDM组生产时孕周小于正常妊娠组,胎儿体质量明显大于正常妊娠组,生产巨大儿比例明显高于正常妊娠组,差异均有统计学意义(P<0.05)。匹配后,GDM组生产巨大儿比例仍高于正常妊娠组,差异有统计学意义(P<0.05)。见表4。
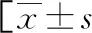
表4 两组匹配前及匹配后妊娠结局比较或n(%)]
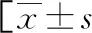
续表4 两组匹配前及匹配后妊娠结局比较或n(%)]
2.2两组间SLC16A1基因及MCT1表达量比较 匹配后,GDM组、正常妊娠组SLC16A1基因表达量分别为0.390(0.006,2.980)、0.561(0.014,4.205),GDM组明显低于正常妊娠组,差异有统计学意义(P<0.05)。匹配后,GDM组、正常妊娠组MCT1表达量分别为0.097±0.044、0.166±0.030,GDM组明显低于正常妊娠组,差异有统计学意义(P<0.05)。见图1。GDM组较正常妊娠组MCT1表达量下降40%左右,GDM组较正常妊娠组SLC16A1基因表达量下降30%左右。
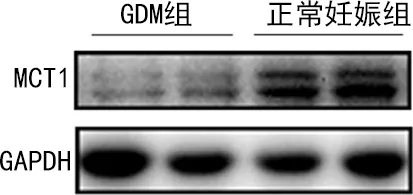
图1 GDM组与正常妊娠组MCT1蛋白质免疫印迹法检测结果
2.3Logistic回归分析SLC16A1基因对GDM的影响 Logistic回归分析发现,从单独SLC16A1基因进入模型[模型1:OR为0.764(0.648~0.902),P=0.001],到逐步校正TG[模型2:OR为0.740(0.561~0.974),P=0.032],SLC16A1基因表达量增加都表现为GDM的保护因素。见表5。SLC16A1基因联合TG对GDM的预测模型的曲线下面积(AUC)为0.749(P<0.001)。见图2。

表5 在匹配人群中用Logistic回归分析确定SLC16A1基因对妊娠糖尿病的影响
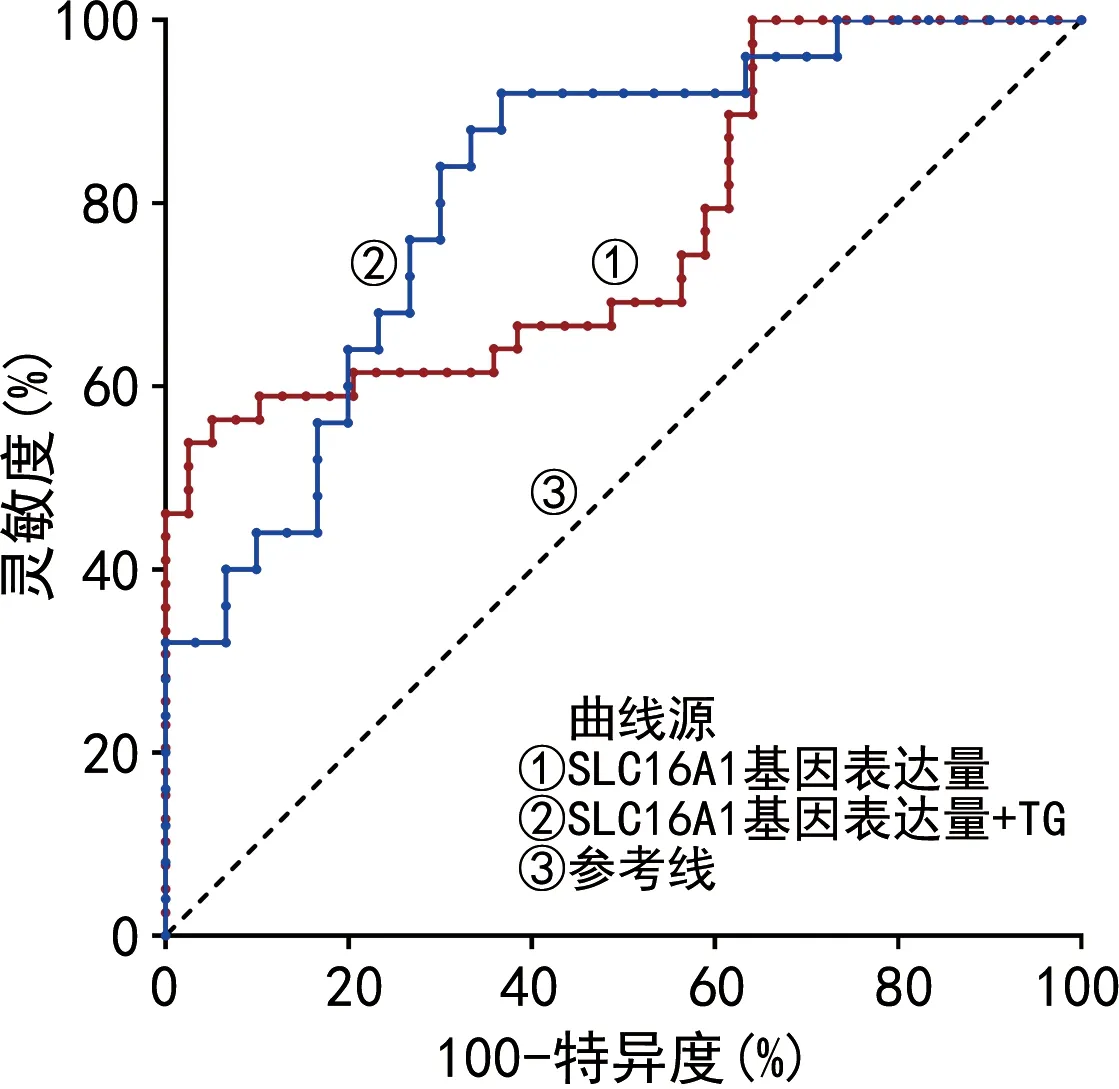
图2 SLC16A1基因表达量联合TG对GDM的预测能力
3 讨 论
GDM是妊娠期女性常发生的一种代谢紊乱疾病,在过去的几十年里,GDM的患病率逐步上升[8-11]。研究数据显示,中国GDM的流行率为9.3%~18.9%[12]。GDM给母体及胎儿带来危害巨大[13-17],因此,研究GDM发病机制的必要性越来越迫切。一些传统的因素,包括糖尿病家族史或个人史、既往不良妊娠结局史、肥胖与GDM相关,然而GDM的确切病理、生理机制仍不清楚,但胎盘在其发病机制中起到了很大的作用[18]。本研究旨在探讨胎盘SLC16A1基因表达量及其表达的蛋白MCT1与GDM之间的关系,为研究胎盘在GDM发病机制中的作用提供思路。
匹配前,GDM组年龄、孕前BMI、既往有GDM病史患者比例均明显高于正常妊娠组,差异有统计学意义(P<0.05),该结果与既往研究一致[14,18],再次验证高龄、孕前肥胖及既往有GDM病史都是GDM的高危人群,临床上需要对于该类人群进行及时筛查,尽早干预,尤其是针对孕前BMI过高孕妇,在孕前咨询时应及时予以减重干预,可减少孕期GDM发病风险。
本研究通过GDM组同正常妊娠组1∶1匹配后,年龄、BMI、GDM病史、生产史等传统危险因素得到矫正,发现FPG、1 h BG、2 h BG、HbA1c、TG和SLC16A1基因表达量在两组间仍然存在差异,进一步进行Logistic回归分析发现,SLC16A1基因表达量增加是GDM相对稳定的保护因素。SLC16A1基因表达量同TG联合后预测GDM的AUC达0.749,有良好的预测价值。
目前关于MCT1的研究主要集中在肿瘤相关研究中,研究表明MCT1对于单羧酸化合物的转运在肿瘤细胞的能量代谢中起重要作用[19]。也有研究表明MCT1可能参与了代谢性相关疾病的发病,目前具体机制尚未完全阐明[20]。但目前关于GDM与MCT1或SLC16A1基因的相关研究较少,本研究发现GDM组SLC16A1基因及MCT1表达量均降低,表明该胎盘蛋白可能通过调节单碳化合物入胞或出胞而在GDM发病及不良妊娠结局中发挥了重要作用。有动物研究表明,SLC16A1基因表达量有性别差异,雌性大鼠肝脏的SLC16A1基因表达量较雄性大鼠下降,具体分子机制还需进一步探讨[21]。
本研究结果提示GDM患者可能存在更高水平的TG,因此,临床上应更加密切监测TG,可避免过高的TG水平引发胰腺炎。
综上所述,GDM组的SLC16A1基因及MCT1表达量均较正常妊娠组下降,SLC16A1基因表达量增加是GDM的保护因素。但本研究仅为横断面研究,不同SLC16A1基因及MCT1表达量的母体和胎儿的结局仍需进行队列研究进一步探讨,同时GDM患者胎盘SLC16A1基因及其表达的蛋白MCT1表达量下降的具体机制也需要更深入的探讨。

