县域医共体模式下预防性急救体系(SCAN)建设探讨
——以龙游县为例
郑少军,秦绪常,,戴均儒,洪玉才,程燕东
1.龙游县人民医院,浙江 龙游 324499;2.浙江大学医学院附属邵逸夫医院,浙江 杭州 310016
共同富裕,健康先行。党的十八大以来,党中央高度重视社会建设,坚持以人民为中心的发展思想,把保障人民健康放在优先发展的战略地位[1, 2]。《健康中国 2030 规划纲要》提出,要把全民健康作为建设健康中国的根本目的。而其中,急救问题是重中之重,是关乎人命的问题和课题。基于此,为进一步推动医疗服务高质量发展,尽早实现全民健康,浙江省急救指挥中心借助科技创新和数字化改革,于2021年7月起率先在龙游县内开展县域医共体模式下预防性急救体系建设工作。
1 背景和现状
1.1 城乡人均期望寿命差距大
2020年浙江省人均期望寿命为79.47岁[3],而2021年,省会城市杭州的户籍人口期望寿命则达到了83.63岁。重大慢性病过早死亡概率是指30~70岁(不含70岁)人群因心脑血管疾病、恶性肿瘤、糖尿病或慢性呼吸系统疾病死亡的概率,它是评价区域慢性病预防和控制水平的指标,反映了健康服务与保障水平。2021年,杭州市户籍人口重大慢性病过早死亡率为8.40%[4]。龙游县内乡村人口占总人口的67.1%,2021年人均预期寿命81.27岁,其中男性78.98岁,女性83.84岁。2021年龙游县重大慢性病过早死亡概率为9.91%[5]。
1.2 危急重症缺乏有效预警,急救普遍被延误
虽然浙江省在健康保障方面投入较大,城乡居民定期体检,但效果有限,主要原因在于体检项目千篇一律,不够精准,没有对特定个体选择针对性的重点检查,导致心脑血管疾病等常见危重急症得不到有效筛查,也没有信息化手段干预,致使几乎所有的心脑血管意外在发生之前都没有充分预警。由于常规健康管理模式无法筛查出心脑血管意外等致死性疾病的高风险人群,没法开展有效的科普教育。同时基层医院医护人员对常见致死性疾病的早期识别能力不足,或诊疗流程不规范,导致这些危重急症的有效急救普遍被延误,错失了救治的最佳机会。
1.3 院前急救能力欠缺
各级院前急救缺乏统一管理,急救装备、人员配置不足,社会缺乏对院前急救的足够认识,且无严格的准入制度、质量控制标准和行为规范。常常救与治分离脱节,缺乏救治一体化体系,持续质量改进不到位,未能充分利用技术创新和数字化改革成果。在农村基层、山区,上述矛盾更为突出。
1.4 医共体在急救方面没有充分发挥作用
医共体在非急诊医疗方面已经发挥了一定的作用[6],但对于急危重症的抢救基本上没有参与。急危重症早期阶段的救治随机性大,医共体内各层级医疗单位之间各自为政[7],没有发挥应有的抢救效率,容易导致重要诊疗普遍被延误。
2 预防性急救体系(SCAN)概念
2.1 中国城乡居民主要死亡原因
根据中国疾病预防控制中心梁晓峰教授团队的研究数据分析得出,脑卒中、缺血性心脏病、肺癌、慢性阻塞性肺疾病和肝癌是2017年城乡居民死亡的前5位病因[8]。《中国统计年鉴2021》指出,2020年城市居民死因占比中排到前三位的分别是恶性肿瘤(25.4%)、心脏病(24.6%)和脑血管病(21.3%),而农村居民是心脏病(24.5%)、脑血管病(23.5%)和恶性肿瘤(23.1%)。
针对心、脑血管疾病、恶性肿瘤和慢性肺部疾病这四类最常见的居民致死性疾病,其临床特点虽然各异,但却具有共同的规律,包括:①都是慢性病,从疾病形成到晚期经历漫长的过程。②早期干预效果好,终末期治疗效果差。③都可以早期进行筛查,发现高危患者。④早防、早筛、早治可以降低医疗费用。
2.2 SCAN 的含义
SCAN由Screen-Confirm-Administration-Net四个单词的首字母组成,分别表示筛查-诊断-管理-医共体网络对接,旨在通过简单的问卷调查,对45岁以上的人群,进行四大类常见致死性疾病风险的初步评估。对于评估结果为中、高危人群,进行针对性医学检查,以明确这些疾病的真实状况。如果检查结果最终明确诊断,则尽快进行医学干预,包括一级预防和早期治疗。并充分利用医共体的优势,进行网络化管理,优化此类疾病患者医疗资源的可触及性,确保一旦发病立即通过医共体给予全病程闭环且高效的救治,大大提高抢救成功率。利用科技创新和数字化改革,通过推进医共体模式下院前院内无缝衔接,打通“急救最后1公里”,做到早防、早筛、早治。对村医、网格员等进行同质化急救培训,建一支留在村民身边的院前急救医疗队伍。
3 SCAN体系建设内容和主要成效
3.1 培训
针对医共体内各级基层医护人员进行规范化、同质化培训,以模拟训练为主要手段,提高基层医护人的急救技能、诊疗思维、四大类死因疾病规范化诊疗流程以及医共体内的团队协作能力。培训对象为各级基层医疗机构的院前、急诊、全科或相关专业的医护人员以及民间应急救援队。培训后有重点、分层次对各级院外急救人员进行考核。
龙游县域内注册村医共226名,项目开展以来,共对试点乡镇171名村医(占村医总数76%)、56名网格员与志愿者、45名山野应急救援队队员进行了急救技能的培训考核,球囊面罩通气由培训前的合格率11.2%提升至100%,心肺复苏由培训前的合格率9.8%提升至100%。同时针对外伤户外急救技能,包括止血、颈托佩戴、包扎和患肢夹板固定等进行了系统的培训,取得了良好的效果。
3.2 筛查
基于医学知识库和临床大数据,通过人工智能手段,结合国内外不同的评估筛查工具[9-15],针对最常见的四大类致死因疾病(心、脑血管疾病、恶性肿瘤和慢性肺疾病)的风险评估,利用调查问卷的形式设计了筛查工具,并建立了相应的数据库。该调查问卷经专家评估后,首先进行预发放问卷,根据结果进行信度和效度检验。信度检验采用Cronbach's α检验,其α系数0.876;效度检验采用因子分析(探索性因素KMO),其Kaiser-Meyer-Olkin(KMO)度量值为0.836。检验所得的结果均表明该量表具有较好的信效度。调查手段为手机二维码扫码或纸质问卷填表。综合国内外不同风险计算工具,调查对象设为45岁以上人群。只要对预设的41个问题(男性38个)作出简单的选择,就可以了解筛查对象四大类疾病的风险程度。
调查对象采取分层随机抽样,按照县、乡、村的行政级别,在每一级别的医疗机构设置责任人,负责问卷的发放和收集,问卷的对象为大于45岁的人群,内容为41个相关问题。最后由牵头医院负责人进行统一整理。共收集有效问卷6252份,其中男性占48%,女性52%,平均年龄57.38岁,中位数年龄55岁。风险评估筛查如表1所示。
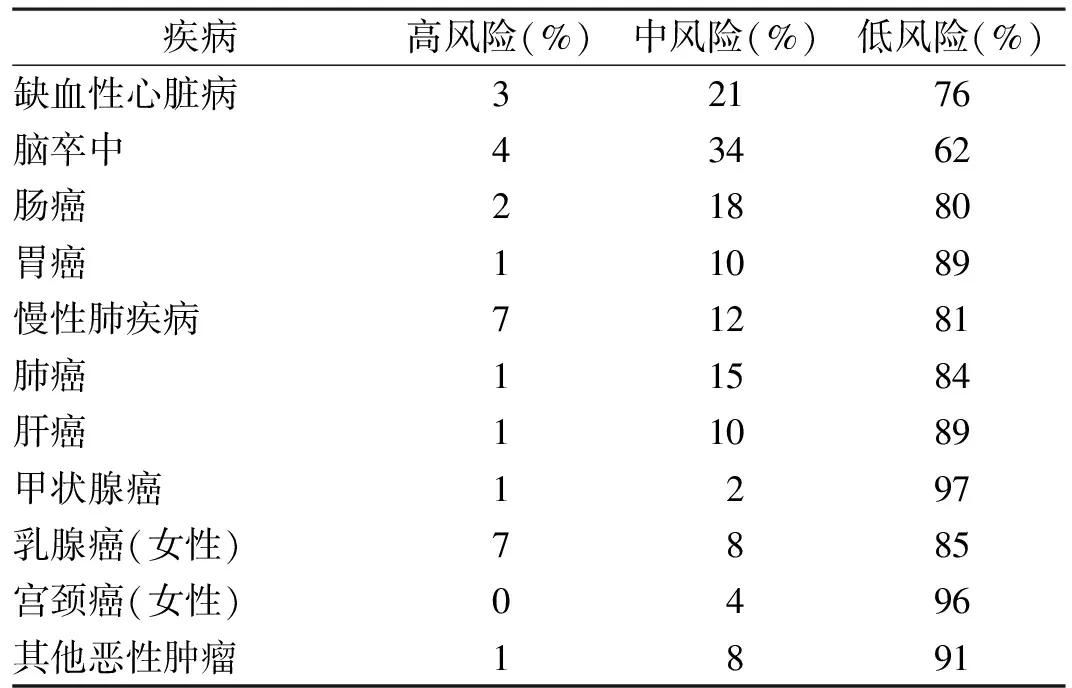
表1 各疾病风险评估
3.3 确认和干预
由医共体牵头医院主导,对筛查出来的高危人群进行确认诊断,根据筛查中发现的问题,基于相应的医学检查,以明确四大类死因疾病的真实状况,最终确定真正的高危患者。然后对确诊的高危患者进行有效干预,干预手段包括:①通过一对一、线下宣讲以及线上视频录播等手段,对患者及其家属进行针对性的健康教育,教会患者一级预防的方法,教会患者及家属早期识别这四类疾病,并熟悉家庭急救的方法和后续急救的求救方法。②对于有医疗干预指征的患者,尽快进行医疗干预,包括手术和药物治疗。
3.4 网络化管理
基于医共体模式,依托数字化改革和5G科技,对确诊的患者进行网络化管理,包括:①指定就近社区医生和患者对接。②医共体内双向转诊,切实落实分级诊疗。利用5G-AR技术实现患者同步管理,目前已在3家设有住院病区的医共体单位内常态化云查房,基层单位患者救治成功率显著提高,其中一家基层单位的统计数据显示住院患者满意度由72%提高到了90%,住院患者往上级医院转诊率由40%降低至20%。③定时由医共体龙头医院组织胸痛、卒中和创伤的基层急救和转运演练,使基层医务人员有能力识别、有能力处置。一旦发生急救,就近医生立即启动现场急救,并按照既定的医共体急救流程快速转运,相应的上级医院做好远程急救指导,并做好接收转院病人急救的准备。
4 讨论
健康中国建设的一个显著特征是从“以治疗为中心”向“以健康为中心”转变[2],而SCAN体系面对的受众是全体居民,通过收集信息、筛查、确诊,进而进行分层管理,健康管理也就由患病人群转向了全体人民。SCAN体系建设,将人群进行分层管理,这将切实落实分级诊疗政策,“救”在身边、急慢分治,开启急救始于社区、健康管理全社会参与的新局面。通过对人群中四大类常见死因疾病早期识别、早期干预,将大大提高其救治成功率,远期也可以提高居民的人均预期寿命。
通过对医共体内基层医护人员、网格员、志愿者等的规范化、同质化培训,基层、山区急救能力得到提升,结合数字化改革以及5G技术赋能,建立起“基层-院前-院内-基层”的全病程闭环一体化急救体系,使得医共体在急危重症的急救中发挥出应有的作用。数字化改革SCAN体系建设,将逐步改变城乡急救资源不均衡的布局,但如何进一步发挥作用及科学管理尚值得进一步探讨。
利益冲突无

