氧疗结合振动排痰护理干预对慢阻肺患者肺功能、运动耐受性、生活质量的影响
李田净
焦煤煤业(集团)有限责任公司中央医院呼吸与危重症医学科,河南 焦作 454000
慢性阻塞性肺疾病(COPD)是一种呼吸系统疾病,患者以持续气流受限为典型表现,易造成肺功能减退、活动耐力下降,严重影响身心健康[1]。目前,临床多采用体位排痰法护理,但受外界因素影响较大,整体护理效果不佳,难以有效改善患者肺功能及呼吸困难等症状,临床应用愈发受限[2]。随着氧疗研究进展,夜间氧疗、经鼻高流量吸氧等已被临床广泛应用,能够根据患者病情选择针对性氧疗方式,对改善患者持续性低氧情况意义重大[3]。振动排痰通过匀速叩击刺激患者自主咳嗽,促进痰液排出,可作为缓解期的辅助性干预措施,但对于两者联合应用的效果尚需进一步研究[4]。鉴于此,选取2019年2月—2020年10 月焦煤煤业(集团)有限责任公司中央医院收治的72例COPD患者,旨在探讨氧疗结合振动排痰护理干预对患者肺功能、运动耐受性及生活质量的影响。现将结果报告如下。
1 资料与方法
1.1 一般资料
选取2019 年2 月—2020 年10 月焦煤煤业(集团)有限责任公司中央医院收治的72 例COPD 患者作为研究对象,按随机数表法分为两组,每组各36例。本研究获医学伦理委员会审核批准。对照组中男19 例,女17 例;年龄48~82 岁,平均年龄(65.12±4.23)岁;病程6~20 年,平均病程(13.14±1.13)年。观察组中男17 例,女19 例;年龄50~83 岁,平均年龄(65.86±4.52)岁;病程7~20年,平均病程(13.69±1.21)年。两组患者一般资料比较具有可比性(P>0.05)。
1.2 入选标准
(1)纳入标准:经诊断确诊为COPD 患者;痰液性质有变化;难以自主排痰;第1秒用力呼气容积(FEV1)<61%且FEV1/用力肺活量(FVC)<70%;患者及家属签署同意书。(2)排除标准:合并心功能不全者;合并其他呼吸系统疾病;基本认知、沟通障碍;短期内服用中药治疗;对本研究干预方式不耐受;患有严重感染性疾病;临床资料缺失,研究难以持续进行。
1.3 方法
两组患者均给予心理、药物、饮食、无创呼吸机辅助等常规护理。对照组采用人工扣背排痰法,护理人员左手搀扶患者,右手并拢,微微弯曲指关节,空出掌心,排痰出发点为指腹、大小鱼际肌,以患者耐受力度自上而下匀速叩击其背胸部,排痰过程中叮嘱患者深呼吸,正确咳嗽。叩击频率保持40次/min,各肺叶叩击时间均为3 min,2 次/d。观察组在此基础上采取氧疗+振动排痰护理干预,(1)氧疗:给予患者鼻导管吸氧法,通过分子筛制氧机或氧气筒供氧给患者进行持续低流量吸氧,吸氧浓度≤30%,吸氧流量1.0~2.0 L/min,15 h/d,夜间不间断供氧。(2)振动排痰护理:使用振动排痰机(上海名元实业有限公司,型号:YK700-1),调至叩诊频率,患者可采取半卧、坐姿或侧坐等,根据患者病情选择适当的叩击头与叩击接合器,接通电源(220V),频率为20~30 cps,有节奏的叩击患者背胸部。护理人员用两手分别持叩击接合器和接触振动装置,感受叩击振动力度,由上至下逐步进行叩击和振动排痰,操作过程需保持轻柔,叩击持续10~60 min后需更换部位,根据患者病情及耐受性调节叩击力度,振动频率保持在15 Hz 左右,护理时间为10~15 min/次,2~3 次/d,护理过程中需要针对患者感染肺叶程度适当调整叩击时间及频率。两组患者的护理时间均为3个月。
1.4 观察指标
比较两组患者临床症状改善情况及护理前、护理3个月后肺功能、运动耐受性、生活质量。(1)临床症状改善情况:记录两组患者咳嗽、肺部啰音、咳痰、喘息消失时间。(2)肺功能指标:护理前、护理3个月后采用肺功能检测仪(徐州佳音电子科技有限公司,型号:FGC-A+湘械注准20182540065)定量检测患者FEV1、FEV1/FVC,并计算FEV1占值。(3)运动耐受性:护理前、护理3个月后叮嘱患者在固定区域(已标记)以尽可能快速度行走,记录6 min 内步行距离(6 MWT)。(4)生活质量:护理前、护理3 个月后采用生活质量评估问卷(CAT)进行评估。包括3个维度,分别为临床症状、活动能力及社会影响,共计8个条目,总评分范围为0~40分,临床症状评分越高,活动能力、社会影响评分越低,则生活质量越高。
1.5 统计学方法
采用SPSS 21.0软件进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验。计数资料以例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者临床症状改善情况
观察组咳嗽消失时间、肺部啰音消失时间、咳痰消失时间、喘息消失时间均较对照组短,差异有统计学意义(P<0.05),见表1。
表1 两组患者临床症状改善情况(±s)d
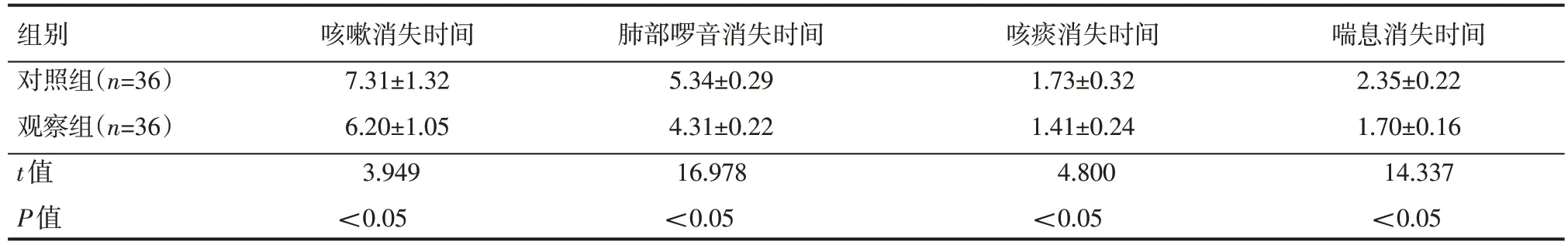
表1 两组患者临床症状改善情况(±s)d
组别对照组(n=36)观察组(n=36)t值P值咳嗽消失时间7.31±1.32 6.20±1.05 3.949<0.05肺部啰音消失时间5.34±0.29 4.31±0.22 16.978<0.05咳痰消失时间1.73±0.32 1.41±0.24 4.800<0.05喘息消失时间2.35±0.22 1.70±0.16 14.337<0.05
2.2 两组患者护理前后肺功能指标情况
护理前,两组患者FEV1、FEV1/FVC、FEV1占值比较,差异无统计学意义(P>0.05);护理3 个月后,观察组FEV1、FEV1/FVC、FEV1占值均较对照组高,差异有统计学意义(P<0.05),见表2。
表2 两组患者护理前后肺功能指标情况(±s)
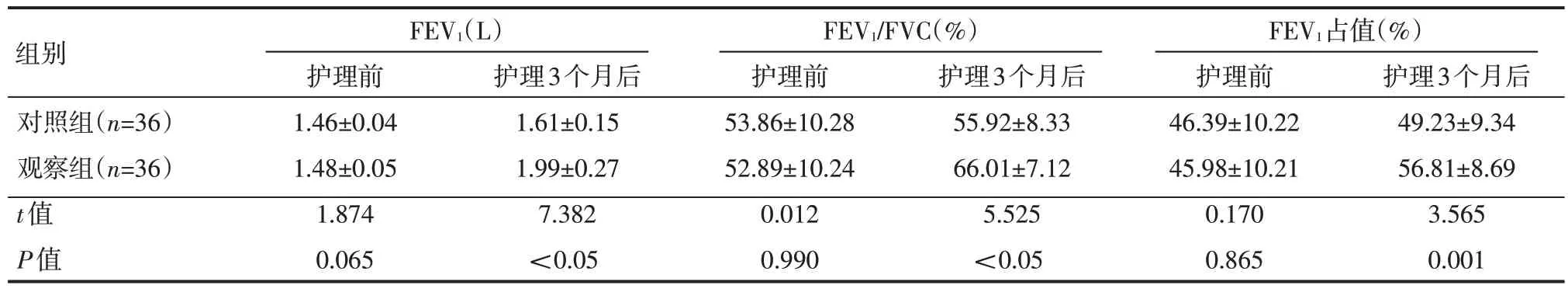
表2 两组患者护理前后肺功能指标情况(±s)
组别对照组(n=36)观察组(n=36)t值P值FEV1(L)护理前1.46±0.04 1.48±0.05 1.874 0.065护理3个月后1.61±0.15 1.99±0.27 7.382<0.05 FEV1/FVC(%)护理前53.86±10.28 52.89±10.24 0.012 0.990护理3个月后55.92±8.33 66.01±7.12 5.525<0.05 FEV1占值(%)护理前46.39±10.22 45.98±10.21 0.170 0.865护理3个月后49.23±9.34 56.81±8.69 3.565 0.001
2.3 两组患者护理前后6MWT情况
护理前,两组患者6 MWT 比较,差异无统计学意义(P>0.05);护理3 个月后,观察组6 MWT 较对照组长,差异有统计学意义(P<0.05),见表3。
表3 两组患者护理前后6 MWT情况(±s)m
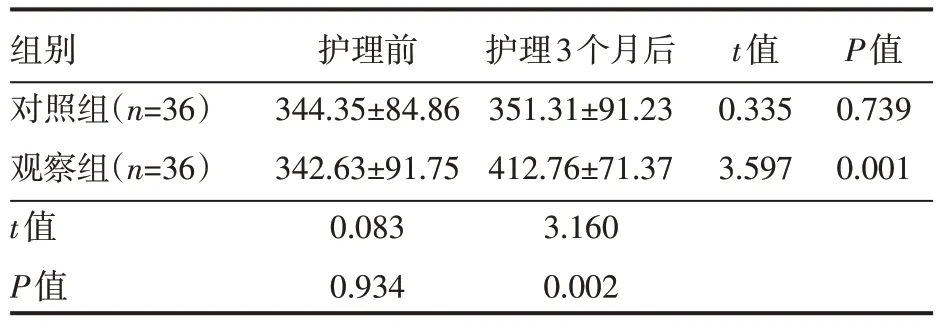
表3 两组患者护理前后6 MWT情况(±s)m
组别对照组(n=36)观察组(n=36)t值P值护理前344.35±84.86 342.63±91.75 0.083 0.934护理3个月后351.31±91.23 412.76±71.37 3.160 0.002 t值0.335 3.597 P值0.739 0.001
2.4 两组患者护理前后CAT评分情况
护理前,两组患者CAT 评分(P>0.05);护理3 个月后,观察组临床症状高于对照组,活动能力、社会影响均低于对照组,差异有统计学意义(P<0.05),见表4。
表4 两组患者护理前后CAT评分情况(±s)分
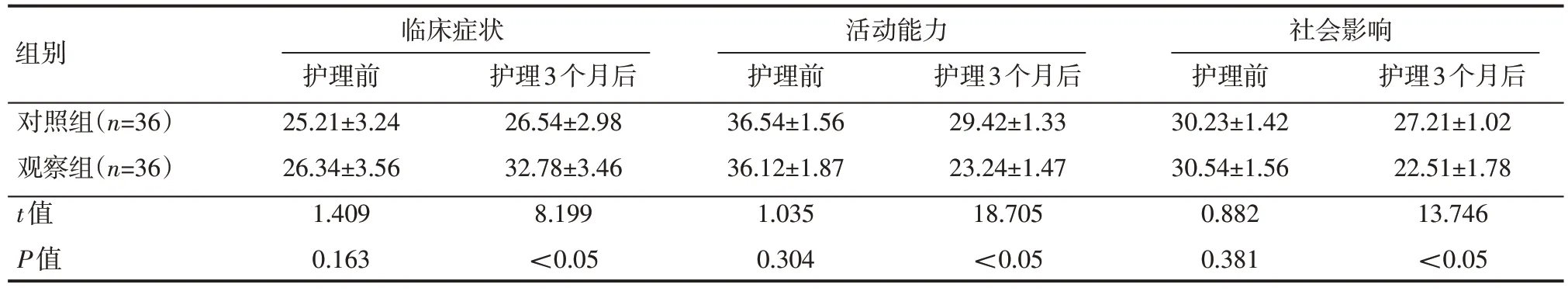
表4 两组患者护理前后CAT评分情况(±s)分
组别对照组(n=36)观察组(n=36)t值P值临床症状护理前25.21±3.24 26.34±3.56 1.409 0.163护理3个月后26.54±2.98 32.78±3.46 8.199<0.05活动能力护理前36.54±1.56 36.12±1.87 1.035 0.304护理3个月后29.42±1.33 23.24±1.47 18.705<0.05社会影响护理前30.23±1.42 30.54±1.56 0.882 0.381护理3个月后27.21±1.02 22.51±1.78 13.746<0.05
3 讨论
COPD 主要由患者体内气流持续受限引起,临床多表现为咳嗽、咳痰等,若不及时控制,症状会持续加重,呈慢性发展,严重影响生活质量。目前,临床针对COPD以药物治疗为主,可一定程度上控制病情进展,但长期服药伴有较多不良反应,影响患者服药依从性,不利于改善预后[5]。因此,临床需在药物治疗基础上实施针对性护理干预,以加快临床症状改善。
人工扣背排痰护理利于患者及时排痰,但该方式需患者持续更换体位,易加大护理人员工作强度,且叩击力度、频率仅限于患者背部表面,难以有效控制,影响排痰效果,临床应用受限[6]。本研究结果表明在COPD患者中联合采用氧疗及振动排痰护理能够有效改善肺功能,增强运动耐力,加快临床症状恢复,进而不断提高生活质量。分析其原因为氧疗能够纠正低氧血症,缓解呼吸困难,提高患者动脉血氧分压,有效降低肺动脉压,保护重要器官。同时,氧疗通过提高肺泡气氧分压,加大肺泡毛细血管量表氧分压梯度,可促进氧弥散,提高PaO2及SaO2浓度,缓解肺功能恶化,抑制肺心病发生,提高COPD患者生存率。振动排痰机能够产生振动、叩击两种作用力,振动可促进支气管、淋巴管扩张,增强患者气道通过性,增加分泌物吸收;叩击具有的垂直力能够有效松弛、击碎、脱落黏性分泌物,推动分泌物定向移动,并可刺激浆液细胞分泌,加快痰液排出。此外,其产生的振叩作用可有效松弛患者肺部功能性肌肉,缓解局部血液循环,预防静脉代谢物沉积,并能增强咳嗽反射,有效清除呼吸道分泌物,预防细菌感染,保证呼吸通畅。在氧疗基础上联合应用振动排痰护理具有协同效应,能够进一步促进排痰,改善肺功能,加快临床症状改善。本研究仍存在样本容量小、观察时间短等局限性,可能会对研究结果可信度造成影响,临床后续需要继续加大样本量,将观察时间延长,深入分析氧疗结合振动排痰干预对COPD患者长期改善的效果,为临床提供可靠借鉴。
综上所述,氧疗结合振动排痰护理干预可有效促进COPD 患者临床症状消退,增强肺功能,改善运动耐受性及生活质量。

