风险评估下分级护理对胃癌患者营养状况、并发症发生率的影响*
陈东辉
河南科技大学第一附属医院肿瘤内科五病区,河南 洛阳 471000
胃癌是源于胃黏膜上皮的恶性消化道肿瘤,其发病与种族、遗传、不良的生活方式、不健康的饮食习惯有关[1-2]。患者早期无明显症状,部分患者表现为上腹不适、嗳气和消化道出血,手术切除是临床常见方案[3]。虽然手术切除可延长患者生存期,改善患者临床不适症状,但由于术后消化道重建,患者进食减少,大部分患者出现营养不良、体重下降等症状。同时,胃癌患者术后易发生多种并发症,严重影响患者的恢复,国内研究显示[4],50%~80%胃癌患者术后均存在不同程度的营养不良状况,影响患者生活质量。有研究提出,有效的护理干预可以改善恶性肿瘤患者术后恢复情况[5-6]。分级护理是一种新的护理管理方法,通过对患者的病情状况进行风险评估,并进行有针对性的护理干预,目前在肿瘤患者深静脉血栓预防中已取得诸多成效[7-8],但对胃癌患者营养评价中的报道相对较少。基于此,本研究旨在探讨风险评估下分级护理对胃癌患者的护理效果,现报告如下。
1 资料与方法
1.1 一般资料
选取2020年1月—2021年1月河南科技大学第一附属医院收治的88例行胃癌根治术治疗的患者作为研究对象,采用随机数表法将其分为观察组与对照组,每组各44例。纳入标准:(1)符合中华医学会对胃癌的诊断标准[9]。(2)采用腹腔镜胃癌切除术进行干预,且术后病情稳定,预计术后生存期在6个月以上。(3)经医院伦理委员会通过,患者和家属知情同意。排除标准:(1)严重肝肾功能不全。(2)合并心脑血管疾病。(3)合并其他恶性肿瘤。(4)认知功能障碍。(5)有精神疾病史。对照组男性26例,女性18 例;年龄45~59 岁,平均年龄(52.36±3.25)岁;肿瘤分期:Ⅰ期12例,Ⅱ期23例,Ⅲ期7例,Ⅳ期2例。观察组男性23 例,女性21 例;年龄45~60 岁,平均年龄(52.18±3.54)岁;肿瘤分期:Ⅰ期12 例,Ⅱ期21例,Ⅲ期8 例,Ⅳ期3 例。两组患者性别、年龄、肿瘤分期等一般资料具有可比性(P>0.05)。
1.2 方法
对照组患者予以胃癌术后常规护理干预:(1)健康教育。告知患者胃癌的发病原因、如何治疗和如何康复,提高患者对胃癌相关知识的掌握率。(2)病情观察。密切监测患者生命体征的变化,妥善固定管道,每班观察引流液的颜色和性状。(3)饮食指导。指导患者术后健康饮食,由流食到半流质转变。(4)心理护理。关注患者心理状态,倾听患者诉求,给予心理疏导和支持,持续干预5周。
观察组在对照组基础上予以风险评估为基础的分级护理干预。具体实施如下:成立风险分级护理小组,小组成员由2名医生、护士长、2名主管护师、3名护师和5名护士组成。医生查房后评估患者病情,根据患者的病情分配护士的层级,主管护师、护师和护士均负责固定的患者,护师管理病情危重、随时可能发生病情变化的高风险患者,护士负责病情较轻、生命体征稳定的患者。责任护士每天动态评估患者的风险等级,主管护师负责督查责任护士的评估结果是否科学合理,并记录每日的工作进度和工作质量。根据不同的风险等级实施不同级别的护理干预。采用Brathel 指数评定量表[9]对患者进食、洗澡、修饰穿衣、大小便等日常活动进行评分,根据评分将患者划分不同的风险等级。10 分:无需帮助;5 分:需部分帮助;0分:完全需要帮助。完全自理:无需他人照顾,评分100分;中度依赖:大部分需要他人照顾,评分41~60分;重度依赖:全部需要他人照顾,评分≤40分。根据评分划分患者护理等级,其中病情危重、随时可能发生病情变化的重度、中度的患者应用一级护理,巡视患者每15~30 min/次。病情相对较轻、稳定的轻度依赖的患者应用二级护理,巡视患者每1~2 h/次;病情稳定、无生命危险生活完全自理的患者应用三级护理,巡视患者每6~8 h/次,持续干预5周。
1.3 观察指标
1.3.1 两组患者营养测量指标 护理后,比较两组营养测量指标,具体包括:身高、体重和身体质量指数(BMI)、皮褶厚度(TSF)、上臂围(AMC)、上臂肌围(ACMC)和腓肠肌围(Calf cir,CC),其中ACMC=(AMC-TSF)×3.14。
1.3.2 两组患者营养学生化指标 分别于护理前后采集患者空腹静脉血3 mL,采用比色法SYSMEX-2100 血细胞分析仪测定患者血红蛋白(Hb),使用BECKMAN 公司DXC800 自动生化分析仪测定总蛋白(TP)和白蛋白(ALB)。
1.3.3 两组患者术后并发症 观察并记录两组患者术后并发症发病率,包括胃出血、十二指肠残端破裂、吻合口瘘和倾倒综合征。
1.3.4 出院3个月后随访,两组患者自理能力与生活质量出院3个月后随访,采用日常生活活动(ADL)量表[10]评价患者自理能力,内容包括进餐、洗澡、修饰、穿衣等总分值0分~100分,评分越高,表示患者生活自理能力越高。采用世界卫生组织生活质量测定量表(WHOQOL-100)[11]评价患者生活质量,包括生理健康、心理状态、独立能力、社会关系、个人信仰等,一共24个条目,每条4 个问题,每个问题1~5 分,分值越高,表示患者生活质量越好。
1.4 统计学方法
采用SPSS22.0 软件进行统计分析。满足正态分布且方差齐的计量资料(人体营养学测量指标、营养学生化指标、ADL 与WHOQOL-100 评分)以均数±标准差(±s)表示,组间比较采用t 检验。计数资料(术后胃出血、十二指肠残端破裂、吻合口瘘与倾倒综合征发病率)以例数和百分比(%)表示,组间比较采用χ2检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者干预前后人体营养学测量指标情况
干预前,两组患者身高、体重、BMI、TSF、AMC、ACMC、CC人体学营养测量指标比较,差异无统计学意义(P>0.05);干预后,两组患者身高、体重、BMI、TSF、AMC、ACMC、CC 人体学营养测量指标均明显高于干预前,且观察组高于对照组(P<0.05),见表1。
表1 两组患者干预前后人体营养学测量指标情况(±s)

表1 两组患者干预前后人体营养学测量指标情况(±s)
a表示与干预前比较,P<0.05。
组别观察组(n=44)对照组(n=44)t值P值身高(m)干预前1.68±0.05 1.66±0.48 0.275 0.784干预5周后1.67±0.49a 1.65±0.45a 0.199 0.842体重(kg)干预前75.36±6.35 75.21±6.38 0.111 0.912干预5周后72.36±6.66a 69.65±5.36a 2.103 0.038 BMI(kg/m2)干预前24.32±2.56 24.15±2.63 0.307 0.759干预5周后20.12±2.15a 18.63±2.08a 3.304<0.001 TSF(cm)干预前2.19±0.22 2.16±0.23 0.625 0.534干预5周后1.76±0.18a 1.55±0.16a 5.784<0.001组别观察组(n=44)对照组(n=44)t值P值AMC(cm)干预前25.36±2.66 25.29±2.54 0.126 0.900干预5周后24.87±1.65a 23.96±1.87a 2.420 0.018 ACMC(cm)干预前21.36±0.45 21.24±0.41 1.308 0.195干预5周后19.98±2.33a 18.25±2.01a 3.729<0.001 CC(cm)干预前32.39±4.16 32.52±4.25 0.145 0.885干预5周后30.16±3.02a 28.66±3.05a 2.318 0.023
2.2 两组患者营养学生化指标情况
干预前,两组患者Hb、TP 和ALB 比较,差异无统计学意义(P>0.05);干预后,两组Hb、TP 和ALB 均高于干预前,且观察组高于对照组,差异有统计学意义(P<0.05),见表2。
表2 两组患者营养学生化指标情况(±s)
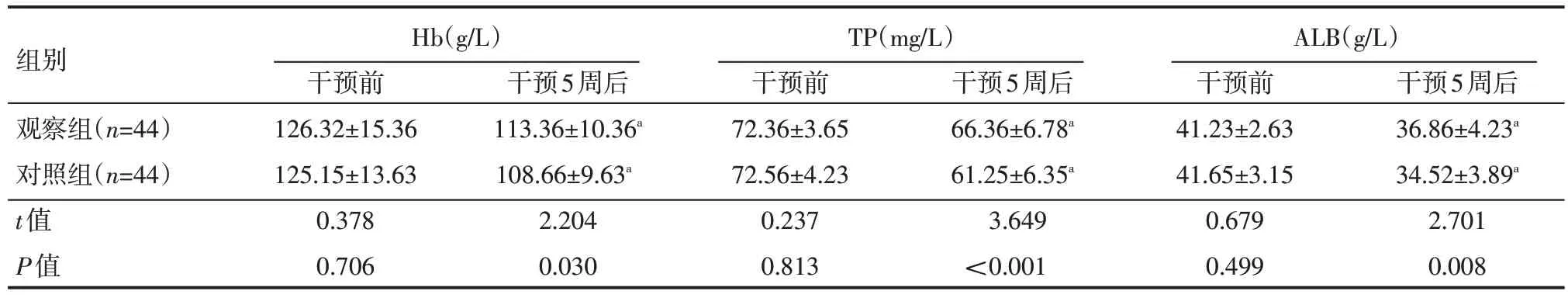
表2 两组患者营养学生化指标情况(±s)
a表示与干预前比较,P<0.05。
组别观察组(n=44)对照组(n=44)t值P值Hb(g/L)干预前126.32±15.36 125.15±13.63 0.378 0.706干预5周后113.36±10.36a 108.66±9.63a 2.204 0.030 TP(mg/L)干预前72.36±3.65 72.56±4.23 0.237 0.813干预5周后66.36±6.78a 61.25±6.35a 3.649<0.001 ALB(g/L)干预前41.23±2.63 41.65±3.15 0.679 0.499干预5周后36.86±4.23a 34.52±3.89a 2.701 0.008
2.3 两组患者术后并发症情况
观察组患者发生术后胃出血、十二指肠残端破裂、吻合口瘘与倾倒综合征总不良反应发生率为6.82%,显著低于对照组(22.73%),差异有统计学意义(P<0.05),见表3。

表3 两组患者术后并发症情况 例(%)
2.5 两组患者自理能力与生活质量评分情况
干预后两组患者ADL 与WHOQOL-100 评分均高于护理前,且观察组高于对照组,差异有统计学意义(P<0.05),见表4。
表4 两组患者自理能力与生活质量评分情况(±s)分

表4 两组患者自理能力与生活质量评分情况(±s)分
a表示与干预前比较,P<0.05。
组别观察组(n=44)对照组(n=44)t值P值ADL干预前35.64±3.65 36.79±3.72 1.120 0.267干预5周后67.32±6.02a 60.29±6.17a 4.135<0.001 WHOQOL-100干预前235.89±24.56 239.44±24.69 0.652 0.516干预5周后389.65±39.14a 350.21±38.46a 4.602<0.001
3 讨论
近年来由于人们不健康的生活方式,胃癌发病率逐年递增[12]。疾病长期进展可使患者胃肠消化功能呈现不同水平的病理性改变,加上肿瘤的长期消耗也使患者呈现出营养不良的状态。虽然胃癌切除术可较大面积切除病灶组织,但术后患者由于应激水平障碍和消化道重建等客观因素,不利于患者术后早期恢复[13-15]。风险评估下分级护理是近年来出现的新的护理方法,通过对患者术后健康水平进行风险分级施以不同的护理干预,极大地改善了患者术后恢复不佳的情况。
本研究发现,干预后两组患者体重、BMI、TSF、AMC、ACMC 和CC 人体学营养测量指标均明显高于干预前,且观察组高于对照组。手术作为一种外在刺激会使机体出现食欲减退、消化道功能下降的症状,各类营养物质难以被吸收[16]。体重、BMI、TSF、AMC、ACMC和CC均是评价机体营养健康水平的常见指标,表明风险评估下分级护理有助于改善患者术后营养不良的状态,以往研究发现[17-18],营养护理应用于食管癌患者可显著升高BMI、TSF水平,这与本研究中观点部分类似,分析其原因,护理人员根据Barthel日常生活活动能力指数和患者的病情特点进行评估,弥补了患者需求与医嘱级别之间的偏差,充分利用护理资源,使患者得到简单高效的护理,同时根据患者疾病特点与需求制定针对性的护理计划,可满足“疾病、心理和社会”的护理模式需求,有利于患者术后恢复与健康。
本研究结果显示,干预后两组患者Hb、TP 和ALB 均高于干预前,且观察组高于对照组。Hb、TP 和ALB 是评价机体营养健康水平的血清学指标,已有研究证实其血清水平的下降提示了机体营养落后的状态[19]。本研究中,应用风险评估的分级护理干预后,患者的营养学指标有明显的改善,说明该护理干预对改善胃癌患者术后有积极的恢复作用,护理人员通过饮食指导患者科学饮食,术后从流质饮食到半流质饮食安全过渡,通过疾病相关知识宣教使患者对于术后营养支持有进一步的了解,且在术后发生胃出血、十二指肠残端破裂、吻合口瘘和倾倒综合征等并发症发病率显著降低,提示了该护理干预有利于患者术后恢复。干预后两组患者ADL 与WHOQOL-100 评分均高于护理前,且观察组高于对照组,表明观察组护理方案更有助于提高患者自理能力水平和生活质量,值得在临床护理工作中推广使用。
综上所述,对老年胃癌患者实施风险评估下的分级护理干预可以改善其营养不良的状态,降低术后并发症发病率,有利于术后恢复。

