基于放疗相关直肠阴道瘘临床特征的手术治疗分析
林承志, 黄军杰, 朱勇武, 王瑜, 张再重
放疗相关直肠阴道瘘(radiation-induced rectovaginal fistulas,RI-RVF)是盆腔恶性肿瘤放疗后常见的并发症之一[1]。尽管多年来肿瘤治疗有了很大的改进,但放疗引起的肠道放射性损伤仍然是一个严重影响患者生活质量的问题[2]。手术是直肠阴道瘘主要的治疗手段,然而放射性损伤不仅会破坏正常的解剖结构和生物学功能,在后续直肠阴道的重建过程中常会导致创面的愈合不良,术后复发率高,再次手术难度大,极大影响患者生活质量[3]。因此,面对RI-RVF如何规划理想的手术治疗方案始终是外科医生的一大挑战。本文通过回顾性分析34例直肠阴道瘘患者(其中RI-RVF 20例)的临床资料,为提高RI-RVF手术的有效性及长远性提供依据和手术治疗要点。
1 资料与方法
1.1 一般资料 收集2012年1月至2022年8月联勤保障部队第九○○医院收治的34例直肠阴道瘘患者的临床资料,均为低于宫颈平面的单纯性直肠阴道瘘。其中RI-RVF患者20例,原发病因:宫颈癌16例、卵巢癌1例、阴道癌1例、结肠癌1例及直肠癌1例;肿瘤分期:Ⅳ期8例、Ⅲ期8例及Ⅱ期4例;长期放疗(超过6周)的患者有18例,从放疗结束到发生瘘3个月至12年不等,平均27.1个月。非RI-RVF患者14例,原发病因:先天性直肠阴道瘘5例、直肠癌术后5例、盆腔巨大肿瘤切除术后1例、痔疮吻合器痔上黏膜环切术后1例、直肠阴道贯通伤1例及产伤1例。两组患者纳入标准:①临床表现及影像学检查符合直肠阴道瘘,术前查体及手术探查证实直肠阴道瘘;②治疗方式包含手术治疗;③临床数据资料齐全。归类为RI-RVF的标准:确诊直肠阴道瘘,恶性肿瘤病史,有放疗史。排除标准:两种及以上(包括放疗)致RVF的混合病因,难以分清病因主次。
1.2 治疗方法 34例患者全部采用手术治疗,预防性肠造瘘手术选取全麻外,经肛门、阴道瘘口修补均采用连续腰-硬膜外联合麻醉,取膀胱截石位。本中心修补手术具体方式如下,①经肛门瘘修补术:先将阴道内置入碘伏纱布1块,自肛门内沿外漏口外侧约0.5 cm直视下用电刀往阴道处切开瘘管表面黏膜,并用3-0可吸收线间断缝合,肛门内置入碘伏纱布1块,直视下经阴道将瘘管组织自前庭处提出,血管钳钳夹瘘管,3-0可吸收缝线缝合瘘管,术后检查经肛注入碘伏盐水,见阴道瘘口无碘伏盐水流出即可;②经阴道瘘修补术:以电刀沿瘘口周围在经肛手指引导下切开阴道壁,继续游离出直肠阴道隔层面,将瘘口组织切除,以3-0可吸收线间断缝合直肠壁,经阴道注入碘伏盐水,未见碘伏盐水自直肠溢出后,以2-0可吸收线间断缝合直肠壁术;③经直肠瘘修补术:以电刀沿瘘口周围在经阴道手指引导下切开直肠壁,继续游离出直肠阴道隔层面,将瘘口组织切除,以3-0可吸收线间断缝合直肠壁,经直肠注入碘伏盐水,未见碘伏盐水自阴道溢出后,以2-0可吸收线间断缝合阴道壁。术后当天即予静脉输注头孢噻肟钠或头孢曲松进行抗炎治疗,术后前3天进流质饮食,第4天起给予半流质饮食。
1.3 随访 自患者出院之日起持续随访12~24个月,出院后嘱咐患者第一年内每3个月门诊复查1次,第二年后每半年门诊复查1次。门诊复查内容有问诊、查体,通常低位瘘患者采用扩阴器或肛门镜即可观察瘘口情况,必要时做胃肠造影、肠镜等检查。最后1例随访截止于2022年8月。

2 结果
2.1 临床特征比较 34例患者中,RI-RVF患者占比58.82%。如表1所示,RI-RVF组患者的年龄显著高于非RI-RVF组(t=5.123,P<0.001),瘘口直径显著大于非RI-RVF组(t=5.922,P<0.001);如表2所示,RI-RVF组的手术时间显著长于非RI-RVF组(Z=2.607,P=0.009),但术后住院天数短于非RI-RVF组(Z=-4.931,P<0.001),并且两组的手术方式比较,差异具有统计学意义(χ2=9.017,P=0.011);两组间在病程及术中出血量这两方面比较,差异均无统计学意义(P>0.05)。
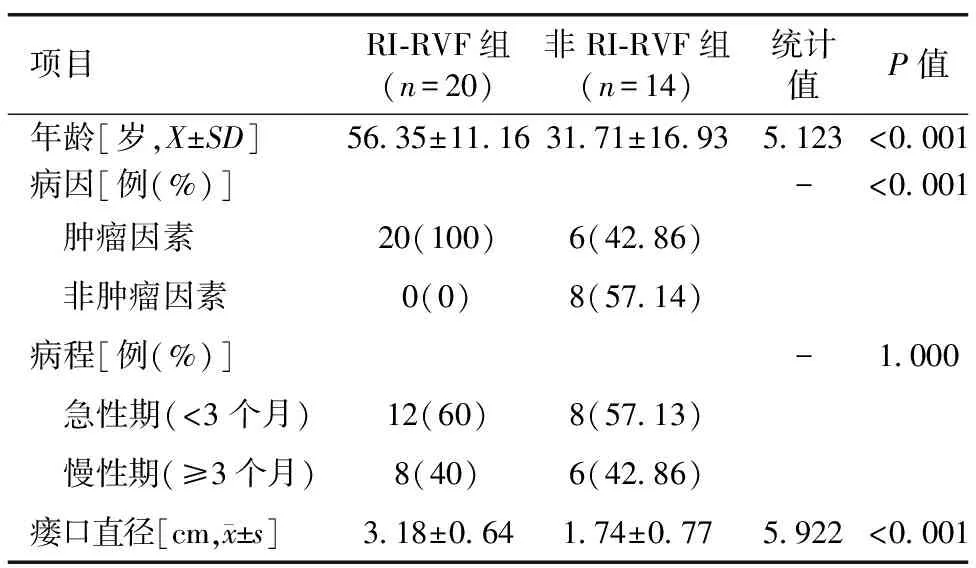
表1 34例直肠阴道瘘患者临床基本资料
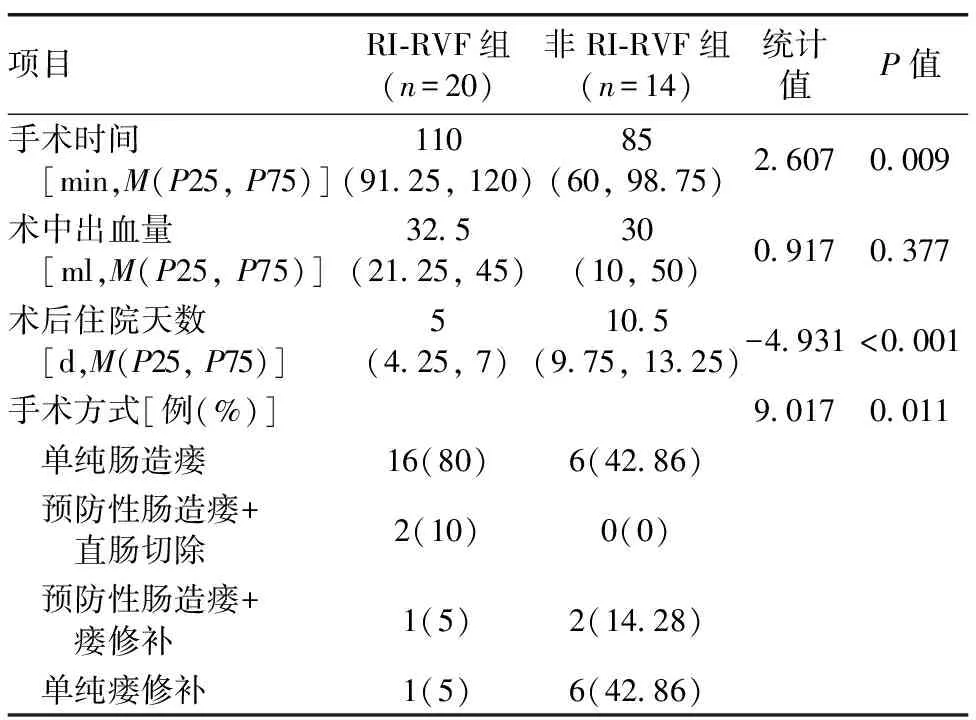
表2 34例直肠阴道瘘患者手术相关资料
2.2 围手术期结果 20例RI-RVF患者中有1例因患者自身原因拒绝造瘘,且考虑到肠道局部炎症较轻,采取直肠阴道瘘修补术,术后20 d复发,遂再次行横结肠造瘘+阴道瘘口修补术,术后恢复良好出院,随访1年后无再发症状,瘘口愈合良好;1例因术前肠镜检查瘘口较小、炎症范围较局限,遂在造瘘后行一期瘘修补术,造瘘回纳后随访期间除排便略有隐痛外其余症状未有复发;2例因宫颈癌Ⅳ期侵犯直肠黏膜,应患者要求,在评估全身状况及切除指征后行预防性造瘘+直肠切除+结肠肛门吻合术,造瘘还纳后未再发相关症状;因局部炎症较重、肿瘤晚期及自身状况等因素,其余16例患者均行预防性肠造瘘术,术后手术切口无感染、红肿,瘘口黏膜红润,由于放疗损伤的原因,瘘口修补再发的可能性大,因此随访期间造瘘虽未能还纳但能正确更换造瘘袋。在随访截止时间内,16例行预防性肠造瘘术的患者中有4例因肿瘤复发导致愈后不良,其余12例虽暂无瘘口完全愈合者,但瘘口周围组织炎症均有所消退、纤维化,其中10例患者瘘口有所变小,2例瘘口大小变化不明显,但患者术后生活质量均较前有很大的改善。14例非RI-RVF患者中8例行一期修补,其中有2例患者因瘘口较小且炎症已控制,行经阴道直肠阴道瘘补片修补,只有1例因直肠癌术后导致的瘘反复再发外,其余愈合良好;6例为盆腔巨大肿瘤(1例)、直肠癌(4例)及先天性瘘(1例),因患者全身状况原因行预防性肠造瘘,二期修补并还纳造口后,随访12~24个月未见复发。
3 讨论
直肠阴道瘘(rectovaginal fistula,RVF)常见原因包括产科相关损伤、手术/非手术损伤、炎症性肠炎、恶性肿瘤及辐射等[4]。其中RI-RVF是因盆腔恶性肿瘤放疗后引起的严重并发症之一,被辐射组织及其周围受到放射性损伤,继发于DNA和蛋白质损伤的细胞死亡程序加快,炎细胞大量浸润,造成局部黏膜炎性水肿坏死、血管硬化甚至肠壁纤维化[5]。这些病理改变大大限制了组织愈合的速度,也增加了手术的失败率。
RVF患者可出现阴道排气、排便,放疗辐射导致的炎症刺激引起疼痛更加剧烈,症状持续时间更久,大大影响肿瘤患者的后续治疗、生存质量及心理健康[6]。本研究中的20例RI-RVF患者平均年龄为56.35岁,与以往文献报道的年龄偏向中老年相符[7]。国外研究表明瘘管康复与造瘘术呈正相关(P=0.007),与超过6周的放疗(P=0.047)呈负相关[7]。本研究也发现,RI-RVF患者大多数接受了长期放疗(超过6周),放疗造成的瘘口直径相对更大,19例患者均采用肠造瘘术,手术时间较长,术后均恢复良好。
RVF的治疗以手术为主,瘘修补术是最常见的治疗方法,其他的还有单纯性肠造瘘术、肠造瘘+直肠切除术、肠造瘘+瘘修补术等[8]。修补的方式包括单纯缝合修补、推移瓣修补及补片修补等,入路有经肛门、经阴道及经会阴等方式。因直肠侧存在高压区,所以瘘口直肠侧的彻底闭合是修补的关键。笔者认为,经会阴入路更能避免对肛门括约肌的损伤,同时直肠阴道隔薄弱,可加固隔的厚度,降低复发的可能。De Bruijn等[9]也报道,经会阴入路修复是安全有效的。然而对RI-RVF患者来说,在选择手术方案干预时,必须考虑辐射损伤造成的炎症浸润、血管硬化及肠壁纤维化影响,这会严重影响任何手术的预后[10]。术前通过肠镜查看局部炎症情况有助于手术策略的选择[11]。在肠道炎症活动期间IL-1β、IL-2等因子均升高,而在分流粪便后,这些炎症因子可降至不可检测或相当低的水平[12]。这说明肠道的分流造瘘可作为治疗的中间环节,为进一步治疗做准备。然而,也有研究指出结肠造瘘术不会影响普通RVF患者术后症状的改善[13],但该作者也指出造瘘更适合复杂的病情,例如本文讨论的RI-RVF。Zhong等[6]通过回顾性分析发现,修复性切除术和结肠造瘘术都能改善RI-RVF的肛门直肠症状,但有部分病例行修复性切除术后可完全缓解肛门直肠症状。本文2例肿瘤侵犯直肠的RI-RVF患者,经过谨慎的评估后采取连同肿瘤与瘘口的直肠切除,恢复肠道连续性后患者症状及生活质量均得到改善。然而,RI-RVF大部分都是肿瘤晚期患者,考虑到放疗后肠道的局部条件差,本文中3/4的RI-RVF患者TNM分期均是Ⅲ期及以上,此时综合考虑患者对大手术创伤的身体耐受程度差,生存时间短,没有做确定性手术的必要。因此,在RI-RVF病例中除1例外其余均采用预防性肠造瘘术,我们认为进行造瘘肠道分流是一种安全的选择,即便瘘口需要长期的护理,但仍是可以有效地改善肿瘤晚期患者术后的生活质量。Huang等[14]回顾性分析284例放射性肠炎伴瘘的患者进行结肠造瘘术,研究表明这是一个安全的策略,并且造瘘的持续时间在12~24个月可以显著提高造瘘术的有效性。本研究中16例RI-RVF患者均为恶性肿瘤晚期患者,其生存期不长,并且在前文提到由于放射性导致组织的永久性损伤,在瘘口修补后的失败率很高,因此综合患者生存期及生活质量的多因素考虑,最后采用预防性肠造瘘术。我们在对这16例RI-RVF肠造瘘术后患者的随访中发现,大部分患者瘘口均有不同程度的纤维化,虽然没有愈合,但是由于纤维化的拉扯,瘘口有所萎缩变小,周边炎症消退,瘘口呈现干净状态,是比较理想的预期。这提示我们对于此类患者不应一昧地以愈合瘘口为目的去进行修补缝合,因为其存在放疗的特殊因素,我们应综合考虑患者原发疾病的状态,来选择使患者生活质量能够有最大改善的治疗方案。
近年来,提倡RI-RVF的个体化治疗并注重围手术期的处理对于改善患者预后有重要意义。RI-RVF具有炎症浸润、局部水肿、血管硬化及肠壁纤维化等病理特点,考虑到放疗后的肠道局部条件差,亦存在肿瘤侵犯可能,采用预防性肠造瘘安全有效,可有助于改善病情,后期可根据局部炎症情况及肿瘤分期综合判断是否采取还纳瘘口、直肠切除并结肠肛门吻合、经肛门或会阴瘘修补等根治性手术方式。随着损伤控制理念的不断发展,如何针对不同患者选择个体化治疗是外科医生共同努力的方向。

