社区高血压患者降压药物使用情况及合并症分析
张光辉,赵舍非,王杭燕,叶庆虎*
(1.杭州市临安区第一人民医院心内科,浙江 杭州 311300;2.杭州市临安区锦城街道社区卫生服务中心儿保科,浙江 杭州 311300)
高血压是一种可以预防治疗但难以根治的疾病[1],基层社区卫生服务中心是高血压管理的主要场所,科学合理的用药能够降低高血压并发症的发生率及高血压患者的死亡率,提高患者的生存质量[2]。高血压患者主要为中老年人群体,在社区高血压治疗和管理过程中需充分考虑中老年群体的合并症、知识水平、服药依从性、药物对血压的控制水平、药物的经济成本等多方面问题[3]。本研究旨在探讨社区高血压患者的降压药物的使用情况及高血压相关性疾病的发生情况,为更好地治疗和控制社区高血压提供科学的依据。
1 对象与方法
1.1 研究对象
采用单纯随机抽样的方法,将2021 年1 月—12 月在浙江省杭州市临安区锦城街道社区卫生服务中心门诊就诊的符合纳入标准的高血压患者中抽取1689 人,其中男性837 人,女性852 人,平均年龄(64.29±12.02)岁。纳入标准:①年龄≥18 岁;②经指南[2]标准确诊的原发性高血压患者;③经药物规范降压治疗一年及以上者;排除标准:存在精神及认知障碍者。
1.2 方法
调查由杭州市临安区第一人民医院经过国家心血管高危人群早期筛查与综合干预项目培训合格的心血管内科医生,通过查看患者的门诊处方与门诊病历的方式,记录患者包括年龄、性别、降压药物处方及主要合并症等在内的信息,其中,降压药物的记录选择患者正在服用并连续服用3个月以上的药物,且门诊3 次随访患者血压均在控制范围内。最后利用Excel 软件统计分析处方中的药物使用情况,分析降压药物的使用比例,药物单用以及联用情况。
2 结果
2.1 降压药物使用情况
统计汇总了各类降压药物的使用次数,其中利尿剂使用了45 次,占2.03%;β 受体阻滞剂使用了186 次,占8.39%;钙通道阻滞剂(CCB)使用次数最多,共810 次,占36.54%;血管紧张素转换酶抑制剂(ACEI)使用了45 次,占2.03%;血管紧张素Ⅱ受体拮抗剂(ARB)使用了579 次,占26.12%;固定复方制剂使用了543 次,占24.49%;中枢交感神经抑制药使用了6 次,占0.27%;去甲肾上腺素能神经末梢抑制药使用了3次,占0.14%。所有药物中,氨氯地平使用最多,共753 次,占总用药量的33.96%,其次是厄贝沙坦氢氯噻嗪,共366 次,占16.51%,第三是厄贝沙坦,共195 次,占8.80%,其余药物使用情况如表1 所示。

表1 不同类别降压药物种类及数量(n,%)
2.2 高血压药物处方情况
在1689 份药物处方中,单药治疗占所有处方的46.18%,其中钙通道阻滞剂(CCB)使用最多,共432 份,占25.58%;二联治疗处方占所有处方的35.55%,其中ACEI/ARB+CCB 联合用药方式最多,占14.39%。三联及以上处方占所有处方的18.27%。不同数量药物联合使用比较,差异有统计学意义(P<0.05),其中指南推荐的药物处方共占96.98%,可以考虑使用的处方占0.36%,不作为常规用药,可在必要时使用的处方占2.14%,不推荐使用的用法包括钙通道阻滞剂+中枢交感神经抑制药;固定复方制剂(ACEI 和利尿剂)+ARB;两种利尿剂联用(仅用于治疗高血压),共占0.54%。其余处方用量如表2 所示。
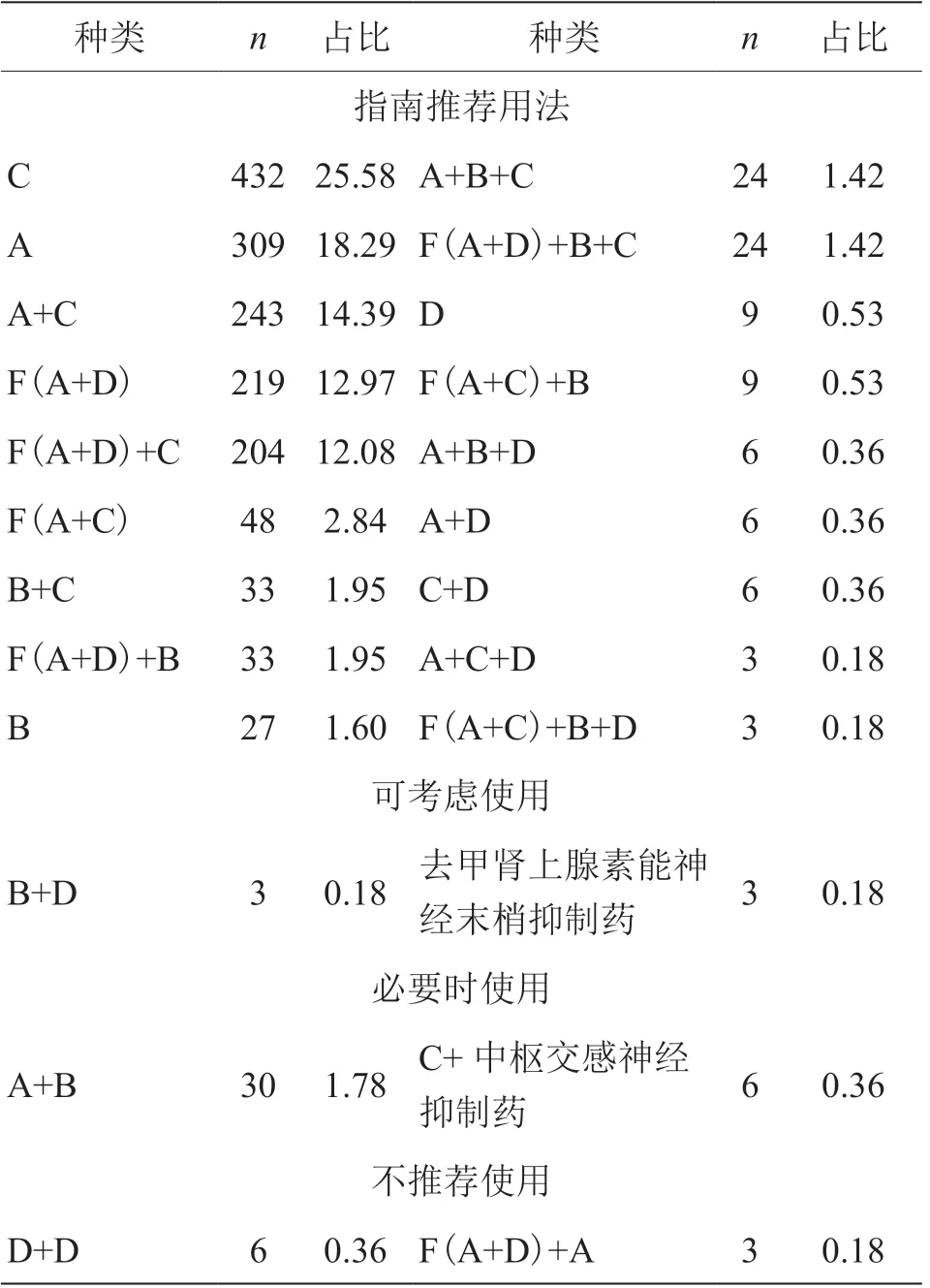
表2 降压药物组合汇总(n,%)
2.3 高血压合并症情况
在患者合并症的统计中,高血压合并有心力衰竭和冠心病的患者有381 人,占19.84%;合并糖尿病的患者有294 人,占15.31%;合并高脂血症的患者有207 人,占10.78%;合并有脑卒中的患者有18 人,占0.94%;合并有慢性肾衰的患者有12 人,占0.63%;有/无其他并发症的患者有1008 人,占52.50%,如表3 所示,不同种类合并症发生率之间的差异具有统计学意义(P<0.05)。其中,仅患一种合并症的患者有474 人,占总人数的28.06%;患两种合并症的患者有183 人,占10.83%;患三种及以上合并症的患者有24 人,占1.42%。

表3 高血压合并症情况(n,%)
3 讨论
3.1 单种降压药物使用尚待改进
该社区配备的降压药物较为完善,除指南要求的五大类药物外[1],同时还包括中枢交感神经抑制药(可乐定等)以及去甲肾上腺素能神经末梢抑制药(利血平等),用于治疗极少数特殊人群,这样的药物储备较为合理,能够为社区人群对降压药物的需求提供保障。
该社区使用前三位的药物为钙通道阻滞剂(占36.54%),ARB(占26.12%)以及固定复方制剂(占24.29%),使用最多的钙通道阻滞剂与既往文献报道的结果相符[4]。但ARB 用药量却明显高于ACEI,使用占比分别为24.25%和1.88%(P<0.05),这两种药物的使用与2017 年聂静雨等人对我国东部、中部、西部社区高血压用药研究的结果不同,其结果为东部、中部、西部ACEI 类药物使用远高于ARB 类药物[5]。从药物作用效果上考虑,这两类药物作用效果类似,但降压的根本目的在于降低高血压并发症的发生率,而ACEI 比ARB 在心血管保护及远期获益方面更有优势,ACEI 能够显著降低患者的心血管恶性事件发生的可能性[6]。从药物耐受性及患者接受程度上考虑,患者对ARB 相较于ACEI 具有更好的耐受性。因此,对于首次确诊原发性高血压的患者且无明确禁忌证的情况下,推荐优先使用ACEI,以期对患者心血管系统有更好的保护作用,如使用ACEI 时患者出现刺激性干咳等对药物不耐受,或有其他相关疾病时,可改用ARB,对于高危患者,使用ARB 治疗时应注意告知患者控制心血管病相关危险因素。
对于两类药物使用存在差异的情况,可能存在以下几种原因:①社区医生对于高血压诊疗指南及降压药物作用机制的掌握程度不足;②医生为图省力而直接使用ARB 类药物,以减少后续患者因出现不良反应而导致医患矛盾的发生以及其他需要换药治疗的麻烦;③患者可能的个人选择倾向因素;④其他可能影响医生使用药物的因素。针对以上问题,应该加强社区医生的对于高血压诊疗指南的学习以及对于降压药物作用机制的学习,完善和加强药物监管机制,增加和患者的沟通,完善药占比对医生收入的影响,使医生收入更为科学合理,加强医务人员的思想教育,改进基层社区卫生服务中心的降压药物使用。
3.2 降压药物处方存在改进空间
本研究1689 份处方中,单药治疗占46.18%,二联治疗占35.55%,三联治疗占18.27%。有99.46%的处方为指南推荐、可考虑使用和可在必要时使用的组合,仅有0.54%的处方为指南不推荐的使用方式,包括两种利尿剂联用和固定复方制剂(ACEI 和利尿剂)+ARB 类药物联用。值得注意的是,两种利尿剂的联用常出现在心力衰竭的治疗上,但使用这种联用方法的患者并没有相关诊断,长期使用可能会对患者造成水电解质紊乱及其他并发症的发生,故不推荐在仅治疗高血压时使用。而ACEI 类药物与ARB 类药物联用对患者的获益非常有限,其负面效果则更为明显,易导致低血压和高钾血症的不良反应,更容易对机体其他器官和组织造成有害影响。目前,尽量避免这两种药物联用已成为共识[7]。出现上述不合理用药的原因可能是:①社区医生对药物组合使用指征掌握不明确;②医生怀疑可能存在相关疾病而无确诊证据,预先使用可能存在疾病的药物治疗方式进行治疗,以防止病情恶化及预防并发症的发生等。但这些不常规用药的降压方式,不推荐为基层医疗单位初诊高血压患者的药物治疗方案,建议在患者病情稳定时,转上级医院进行就诊治疗,以保证患者健康利益最大化。
3.3 高血压合并症需重视
高血压不同合并症的发生率有较大差异。本研究结果发现,心力衰竭和冠心病是高血压最高发的合并症,占所有合并症的22.52%,这类患者需要警惕同时合并周围血管病变,其他合并症包括糖尿病、高脂血症、慢性肾衰竭、脑卒中等。罗妍等[8]研究显示,脑卒中、冠心病和糖尿病是高血压患者的高发合并症且具有不同的发病风险,糖尿病是高血压的主要合并症,造成这种差异的原因可能是地区、生活习惯、文化历史、种族、社会环境等因素造成的。而存在高血压的主要合并症的患者占所有高血压患者的47.5%,可见合并症发生率之高,提示在社区的老年慢性病管理中,高血压合并症管理需要更加重视,应针对患者的所有疾病进行综合的个体化管理,建立患者健康档案,加强对患者的健康教育,告知其高血压合并症的发生率及风险和后果,提高患者自我管理意识和能力。高血压合并症的发生率或许与不合理用药也存在一定关系,需同时加强高血压用药审查,定期对患者进行随访,及时调整治疗药物。但本研究对合并症的调查也存在一定局限性,仅通过门诊病历调查可能会存在不真实情况。
综上所述,该社区高血压单药使用及联合用药处方存在改进空间,加强药物规范化使用,加强审查监管机制,以期对患者有更好的治疗和保护作用。并加强对高血压及高血压合并症的监控和管理,减少患者并发症的发生,以改善高血压患者的预后,提高高血压患者的生存率和生存质量。

