腹腔镜下子宫动脉临时阻断联合病灶切除术治疗外生型剖宫产瘢痕妊娠的临床研究
彭秀秀 熊员焕▲ 徐 萍 林 燕 陈丽珍 谢文阳
1.江西省人民医院 南昌医学院第一附属医院妇科,江西南昌 330006;2.上饶卫校附属医院妇产科,江西上饶 334099;3.江西省上饶市人民医院妇产科,江西上饶 334099;4.江西省景德镇市第一人民医院妇产科,江西景德镇 333000;5.江西省九江市妇幼保健院妇科,江西九江 332000
剖宫产瘢痕妊娠(cesarean scar pregnancy,CSP)是指受精卵着床于既往子宫瘢痕组织处的一种凶险性异位妊娠[1]。生育政策的改变使得既往有剖宫产史并再次期望怀孕的女性数量增加,CSP发病率也不断攀升。据最新数据统计,CSP的发病率在1∶2216至1∶1800,占所有异位妊娠的6.1%或有剖宫产史妇女的0.15%[2-3]。《剖宫产瘢痕妊娠诊治专家意见》[4]将剖宫产瘢痕妊娠分为内生型(Ⅰ型)、外生型(Ⅱ型)、类滋养细胞疾病型或包块型(Ⅲ型)。Ⅱ型CSP子宫前壁瘢痕处的肌肉厚度大约为3 mm,并且瘢痕处血供丰富,若胚胎继续生长,将导致不可控制的大出血与子宫破裂,危及产妇生命。因此,应选择合理的诊疗手段尽早干预。本研究采用腹腔镜下双侧子宫动脉临时阻断术联合病灶切除术,以期减少术中出血,维持术后盆腔脏器的正常血供,保护生殖功能,现报道如下。
1 资料与方法
1.1 一般资料
收集江西省人民医院、上饶卫校附属医院、上饶市人民医院、景德镇第一人民医院、九江市妇幼保健院2016年7月至2018年6月收治的104例外生型CSP患者资料,随机分为三组,A组为腹腔镜下子宫动脉临时阻断联合病灶切除术(33例),B组为腹腔镜下病灶切除术(35例),C组为子宫动脉栓塞联合腹腔镜下病灶切除术(36例)。5家医院的术者共同参与《腹腔镜下子宫动脉临时阻断联合病灶切除治疗瘢痕妊娠的研究》的课题研究,并制订了统一的治疗及观察流程,所有患者均完成了随访。三组患者年龄、剖宫产次数、停经时间、术前血红蛋白、术前血β-人绒毛膜促性腺激素(β-human chorionic gonadotropin β-HCG)、包 块大小比较,差异无统计学意义(P> 0.05),具有可比性,见表1。本研究经江西省人民医院医学伦理委员会审核批准(伦理批号2022-023)。
表1 三组一般资料比较()
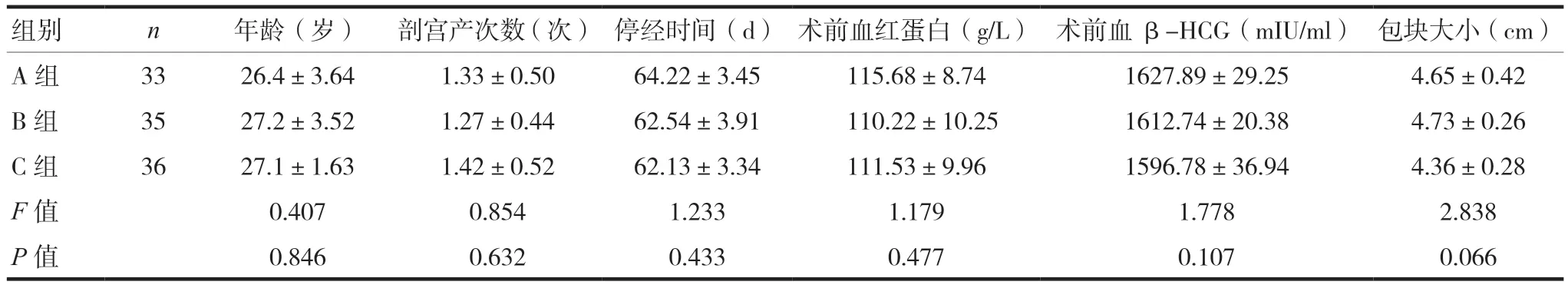
表1 三组一般资料比较()
注 β-HCG:β-人绒毛膜促性腺激素
组别 n 年龄(岁) 剖宫产次数(次) 停经时间(d) 术前血红蛋白(g/L) 术前血β-HCG(mIU/ml) 包块大小(cm)A 组 33 26.4±3.64 1.33±0.50 64.22±3.45 115.68±8.74 1627.89±29.25 4.65±0.42 B 组 35 27.2±3.52 1.27±0.44 62.54±3.91 110.22±10.25 1612.74±20.38 4.73±0.26 C 组 36 27.1±1.63 1.42±0.52 62.13±3.34 111.53±9.96 1596.78±36.94 4.36±0.28 F值 0.407 0.854 1.233 1.179 1.778 2.838 P值 0.846 0.632 0.433 0.477 0.107 0.066
纳入标准:①所有患者经盆腔超声及磁共振确诊为Ⅱ型CSP,符合诊断标准[4];②患者有急切的生育要求;③患者无明显重大疾病,手术耐受性良好;④患者未接受其他治疗;⑤术前无阴道超月经量出血。排除标准:①患者不符合Ⅱ型CSP的诊断标准;②患者依从性与手术耐受性差;③无法获得患者完整临床资料。
1.2 观察指标及评价标准
手术时间、术中出血量及围手术期输血率、血β-HCG恢复正常时间、住院时间、术后妊娠情况(术后避孕12个月,后监测排卵,指导性生活时机,积极受孕,但不用药物促排卵,术后1~2年的再次宫内妊娠情况)。术后采用视觉模拟评分(visual analogue scale,VAS)[5]进行疼痛分级,用0~10 cm标尺,0端为无痛,10端为极度疼痛,让患者根据自身疼痛情况画出相应刻度,由医师记录刻度所对应的评分。
1.3 统计学方法
使用SPSS 24.0统计学软件进行数据处理,计量资料用均数±标准差()表示,采用t检验;计数资料用[n(%)]表示,采用χ2检验;等级分类资料比较采用秩和检验。P< 0.05为差异有统计学意义。
2 结果
2.1 三组手术时间、术后住院时间、血β-HCG恢复正常时间比较
三组患者均完成了治疗,未见并发症。三组患者血β-HCG恢复正常时间及住院时间比较差异无统计学意义(P> 0.05);A组患者的手术时间长于C组,差异有统计学意义(P< 0.05),与B组比较差异无统计学意义(P> 0.05)。见表2。
表2 三组手术时间、术后住院时间、血β-HCG恢复正常时间比较()
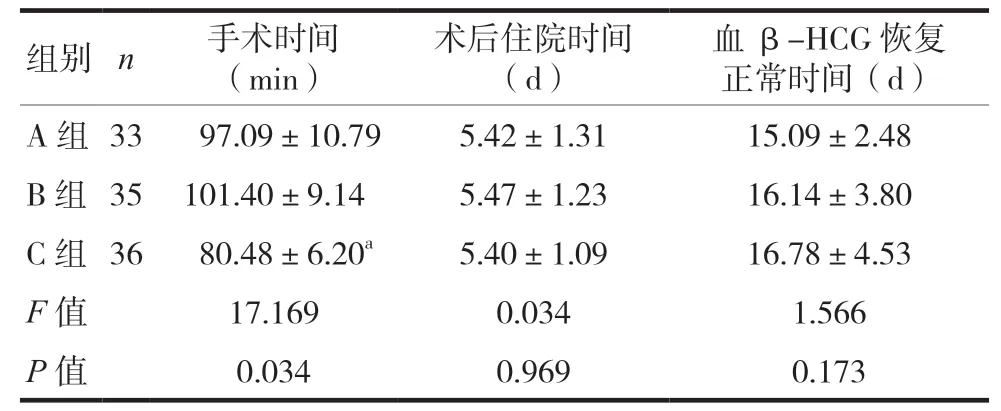
表2 三组手术时间、术后住院时间、血β-HCG恢复正常时间比较()
注 与A组比较,aP < 0.05;β-HCG:β-人绒毛膜促性腺激素
组别 n 手术时间(min)术后住院时间(d)血β-HCG恢复正常时间(d)A组 33 97.09±10.79 5.42±1.31 15.09±2.48 B组 35 101.40±9.14 5.47±1.23 16.14±3.80 C组 36 80.48±6.20a 5.40±1.09 16.78±4.53 F值 17.169 0.034 1.566 P值 0.034 0.969 0.173
2.2 三组术中出血量及围手术期输血率比较
A组患者的术中出血量及围手术期输血率低于B组,差异有统计学意义(P< 0.05),与C组差异无统计学意义(P> 0.05)。见表 3。
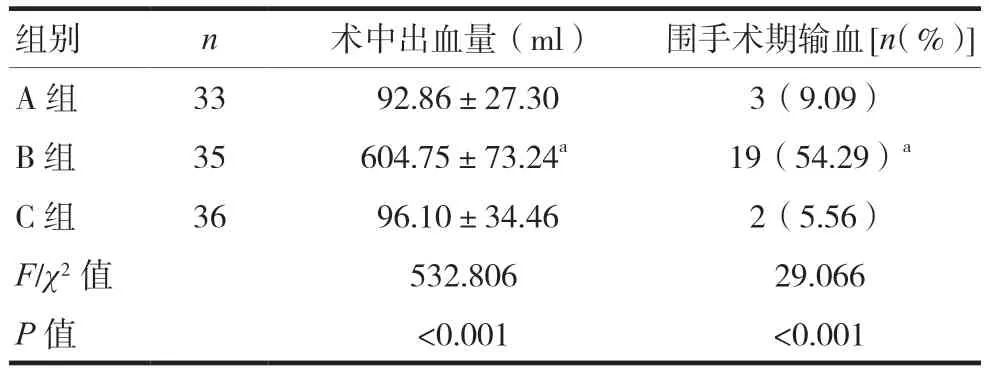
表3 三组术中出血量及围手术期输血率比较
2.3 三组术后VAS评分比较
A组患者术后24及48 h VAS评分低于C组,差异有统计学意义(P< 0.05),与B组差异无统计学意义(P> 0.05),见表 4。
表4 三组术后VAS评分比较(分,)

表4 三组术后VAS评分比较(分,)
注 与A组比较,aP < 0.05
组别 n 术后24 h 术后48 h A组 33 2.56±0.14 2.24±0.21 B组 35 2.64±0.24 2.27±0.23 C组 36 7.29±0.30a 8.07±0.35a F值 3530.936 1450.334 P值 <0.001 <0.001
2.4 三组术后妊娠情况比较
术后避孕12个月后积极备孕,追踪随访术后1~2年间妊娠情况,3组均未发生再次CSP,A组的妊娠率和活产率高于C组,差异有统计学意义(P< 0.05),与 B 组差异无统计学意义(P> 0.05)。见表5。
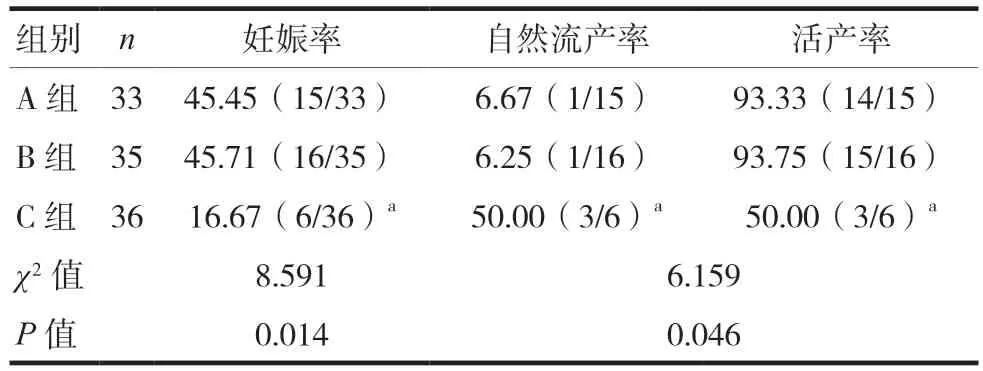
表5 三组术后妊娠情况比较(%)
3 讨论
CSP的形成机制尚未明确。有研究认为,剖宫产术后内膜变薄且缺少Nitabuch纤维蛋白样层,从而导致滋养层细胞穿透子宫肌层并形成CSP[1,6-7]。早期的超声检查是筛查此病的关键[1]。CSP并没有统一治疗方案,但基本治疗原则是终止妊娠、清除孕囊和保护女性的正常生育能力[8-9]。包括期待疗法、药物疗法、手术治疗。期待疗法仅适用于病情稳定者,然而超过50%的患者出现大出血、子宫破裂等并发症[9]。常用的药物治疗方案为局部或全身注射甲氨蝶呤(methotrexate,MTX)抑制滋养细胞增生,破坏绒毛组织,使胚胎组织坏死吸收。此治疗常需要再次行清宫术,且易导致大量不良反应,如恶心、脱发、肺部感染、口角炎、骨髓抑制[10]。手术治疗多样,常用的有宫腔镜手术、开腹手术、腹腔镜手术及经阴道手术。在外生型(Ⅱ型)CSP中,孕囊易部分植入子宫瘢痕肌层或穿透子宫瘢痕全层突向膀胱,严重破坏子宫与邻近脏器结构[11]。据研究显示,子宫瘢痕厚度<3 mm的Ⅱ型CSP患者接受宫腔镜手术,常出现不可控制的出血、子宫穿孔和膀胱损伤,并且初次治愈率低,多数患者需要再次手术治疗[12]。ACOG不建议开腹手术作为一线治疗方案[13]。已有报道显示,Ⅱ型CSP(向膀胱/腹壁生长)患者在腹腔镜下行CSP病灶切除与瘢痕修复取得了良好的效果,也逐渐在世界范围医疗中心得到认可[14-15]。
外生型CSP的子宫瘢痕处肌层薄弱但血供非常丰富,是手术出血的主要原因。因此术前子宫动脉栓塞术(uterine artery embolization,UAE)非常重要,它能有效阻断子宫动脉及其分支的血液供应,从而减少流经瘢痕的血流量,减少术中和术后的出血。但一些临床医生并不建议将其作为有怀孕计划女性的一线治疗策略。UAE常用的栓塞剂为明胶海绵颗粒,它不溶于水,而在血管中降解。降解在14~90 d内完成,因此栓塞靶血管可能再通。然而Li等[16]研究发现明胶海绵颗粒剂量的上调与持续性栓塞风险成正相关,这增加了子宫内膜缺血和坏死的概率。如果当栓塞剂通过子宫动脉分支进入卵巢动脉,可发生卵巢动脉栓塞,严重损害卵巢功能。Tropeano等[17]研究首次发现了1例由UAE引起的永久性闭经伴子宫内膜萎缩病例。其他研究也报道了UAE可导致盆腔感染、宫腔粘连、继发闭经和永久性闭经的子宫内膜损伤等并发症,这些都严重影响患者的生育功能。此外,输尿管损伤、膀胱坏死、下肢坏死、肺栓塞和神经损伤的罕见并发症也有报道[18]。UAE引起的子宫收缩的机械痛与缺血后炎性反应痛是UAE面临的主要问题之一。有研究显示,通过子宫动脉的栓塞治疗子宫肌瘤时,缺血范围不仅仅局限于肌瘤。在20%的子宫肌层组织中也存在不同程度缺血区域,引起盆腔剧烈疼痛。并且疼痛程度与子宫肌层缺血体积以及所用栓塞剂的大小成正相关。所以,本研究采用VAS评分评估三组患者疼痛情况,结果显示A组与B组患者在24、48 h内的疼痛评分均控制在3分以内,而行子宫动脉栓塞的C组患者常主诉盆腔的痉挛性或烧灼性疼痛,其VAS评分48 h内持续性升高,可达8分。多数患者需要肌肉注射止痛药物方能耐受,少数患者甚至需行神经阻滞或毁损达到止痛效果。
鉴于临床上已有报道描述了行腹腔镜子宫肌瘤切除术前,使用血管夹或丝线来夹闭子宫动脉或双极电凝闭塞子宫血管,均导致子宫和卵巢的不同程度的缺血性改变[19]。本研究采用了血管临时阻断的方法,结果显示临时阻断双侧子宫动脉相比于直接病灶切除术并没有延长手术时间,且有效的控制了术中出血与围手术期输血率。Persson等[20]早在2009年报道1例机器人辅助腹腔镜下子宫动脉临时阻断治疗CSP,其有效地控制了术中出血,妊娠物完全取出,瘢痕获得修复,并且移除金属夹后行彩色多普勒超声显示子宫血流正常。Xu等[21]在一项回顾性的队列研究中也描述了5例患者采用子宫动脉临时阻断治疗CPS,结果显示所有患者均顺利完成手术,无中转开腹术,术中出血量少,术后3~4周后β-HCG恢复正常,无围手术期严重并发症。本研究中患者在2周左右β-HCG恢复正常。Wang等[22]证明了短暂结扎期(1~2 h)对正常子宫肌层的影响最小。本研究中的A组平均手术时间控制在(97.09±10.79) min,患者术后复查未见明显缺血性并发症的发生。此外,为评估子宫动脉临时阻断是否会影响生育功能,本研究随访了三组患者术后1~2年间妊娠情况,结果显示A组的妊娠率明显高于C组(45.45%vs.16.67%),而与B组妊娠率相似(45.45%vs.45.71%),并且A组患者妊娠后的活产率较高,达93.33%(14/15),而C组中的6名妊娠患者中有50.00%(3/6)出现自然流产。不难看出,临时性的UAE恢复子宫动脉血流后,对于子宫内膜与卵巢功能影响较小,极大程度地保护了女性的生育功能。
综上所述,腹腔镜下子宫动脉临时阻断联合病灶切除术能有效减少CSP患者术中出血量,降低输血率,改善患者的术后疼痛不适,并且对患者的生育功能影响较小,对于有再次孕育期望的妇女是一种非常好的保护,值得临床推广应用。本研究的局限性主要体现为:①该术式实施难度稍大,腹腔镜子宫动脉的解剖分离对于没有长周期经验的术者是一个挑战,甚至因其导致更严重的并发症;②本研究属于回顾性研究,只代表了一小部分患者的观察结果,还需要大样本、前瞻性、高质量随机对照试验加以论证。

