全程无缝隙护理在肝硬化上消化道出血患者中的应用
张 凯,夏 静,王 鑫
(无锡市第五人民医院 江苏无锡214000)
上消化道出血指十二指肠、胃、食管等多处器官发生出血性病变的消化内科疾病,是肝硬化患者最为高发的并发症之一[1]。据统计,肝硬化合并上消化道出血患者病死率为40%,1~2年内复发出血率达60%,且随着人们饮食结构的改变,疾病年增长率呈逐步上升趋势[2]。临床主要采用止血、补充血容量控制患者临床症状,但由于患者在疾病折磨与认知缺乏等干扰下,导致其自我心理负担压力加重,并发症频发[3]。因此,采取高质量、精细化护理干预措施十分必要。随着医疗卫生改革进程不断推进,传统刻板、单一的护理干预,已无法满足患者预防并发症与机体恢复的需求[4]。基于此,本研究主要探讨全程无缝隙护理在肝硬化上消化道出血患者中的应用效果。现报告如下。
1 资料与方法
1.1 临床资料 选取2019年8月1日~2021年2月26日收治的96例肝硬化上消化道出血患者作为研究对象。纳入标准:①经由肝功能、超声、粪便隐血试验、内镜、X线钡餐等检查,符合《肝硬化门静脉高压食管胃静脉曲张出血的防治指南》中肝硬化上消化道出血诊断标准者;②首次入院者;③肝功能Child-Pugh分级为A~B级者;④年龄>18岁;⑤临床资料完整,签署知情同意书者。排除标准:①合并造血系统、凝血功能障碍者;②合并肾、心、脑等脏器功能不全者;③患有风湿系统疾病,近3个月曾有糖皮质激素服用史者;④重度酒精依赖者;⑤治疗干预24 h后仍出血不止或出血性休克者。按照1∶1比例随机分为对照组和干预组各48例。干预组男28例、女20例,年龄(48.52±3.33)岁;Child-Pugh 分级:A级21例,B级27例;BMI(21.38±1.26)。对照组男27例、女21例,年龄(48.43±3.39)岁;Child-Pugh 分级:A级22例,B级26例;BMI(21.42±1.33)。两组一般资料比较差异无统计学意义(P>0.05)。本研究符合《赫尔辛基宣言》相关伦理原则。
1.2 方法 创建护理干预小组:主要包括急症ICU总住院医师1名、护士长1名、科室责任护士3名等。护理干预前,由护士长担任组织者,集中小组内部护理人员进行肝硬化上消化道出血疾病发生发展、治疗流程、护理注意事项等相关专业理论知识的学习与培训,并监督其有效完成护理培训目标,住院医生给予专业性指导意见或建议,为期5~7 d,培训结束后,经考核达标者参与临床护理工作的开展。护理人员为确保本研究结果不因个人因素发生偏差,根据患者采取护理干预措施的不同,区分不同居住病室,并明确告知患者及家属,勿将接受的护理内容进行相互探讨与交流。
1.2.1 对照组 采用常规护理。护理干预时间为7~10 d。①急救护理:患者到院后,护理人员遵循医嘱立即建立静脉通路、止血治疗、补充液体等,若异常通知医生,采取相应解决措施。②认知干预:护理人员向患者、家属口头讲解肝硬化上消化道出血疾病产生机制、典型症状表现、并发症、干预措施等相关知识,将内容制成健康教育手册,讲解前发放,向患者、家属讲解健康教育内容采用通俗易懂的方式。③心理疏导:护理人员主动与患者、家属交流与沟通,详细介绍ICU、科室等内部设施与环境,通过技巧性交谈,深入了解患者产生不安、恐慌等原因,以此作为心理疏导切入点,引导协助其宣泄不良情绪,每周2~3次,每次疏导放松时间为20~25 min。④出血期护理:护理人员动态监测患者血压、心率、动脉压、超声心动图等变化情况,根据实际情况合理调控输液量、速度。经口呕吐鲜血后,护理人员及时进行口腔清洁、维护,定时协助其翻身转变体位。⑤饮食护理:对呕血或出血者,应严禁摄入食物,可给予适量冰水,遵循医嘱给予止血治疗,出血停止后,给予流质饮食。对生命体征处于平稳期者,护理人员嘱患者遵循少量多餐的饮食原则,控制单口进食量,每日进餐4~6次。食物种类荤素搭配,严禁摄入油炸、辛辣、生冷等刺激性食物,避免损伤食管黏膜。控制患者液体摄入量,饮水量为800~1000 ml/d。⑥基础护理:穿刺前排放腹水,协助患者完全排空膀胱,严密监测血压、心率等变化情况,应用腹带加压包扎,腹水排空后,及时给予营养支持,补充液体维持蛋白质处于平衡状态。
1.2.2 干预组 在对照组基础上采用全程无缝隙护理干预,护理观察周期为7~10 d。①制订全程护理路径表:护理小组成员根据肝硬化上消化道出血疾病特点、治疗干预开展的先后顺序,制订合理、针对性较强的临床路径护理规划表,对小组内部成员集中培训全程无缝隙护理原理、目的、开展流程、意义及重要性,告知护理人员需严格按照路径表开展相应护理干预。②全程无缝隙路径护理内容:入院时,护理人员借助多媒体信息技术,将疾病相关内容,以有声视频、图文结合等形式,讲解时间控制在15~20 min。护理采用随机提问的形式,评估患者疾病知识掌握、了解情况,并根据其知识了解的薄弱点加以深入细化。护理人员详细告知患者、家属临床治疗干预方案开展的目的、内容、注意事项等,指导其正确用药。同时,护理人员采用视频、音频等辅助方式疏导患者的负性情绪。邀请疾病恢复效果较好的患者与其交流,协助患者树立战胜疾病的信心。治疗期间,护理人员结合患者实际情况、临床症状表现,识别其可能潜在的风险,以划分不同风险程度等级。对不存在或低风险患者给予饮食、基础护理。风险系数中、高度者,护理人员应严密监测各项体征变化情况,及时给予防控、急救等。出院前,告知患者规律、定时服药的重要性,养成健康的护理行为习惯,评估药物掌握情况,嘱其按时复诊,服药期间出现呕吐、头晕、腹痛等或病情加重,需及时来院就诊。
1.3 评价指标 ①心理应激水平:责任护士于入院1 d、出院前一天,采用自我感受负担量表(SPBS)评估两组心理应激水平,包括情感负担(5个条目)、经济负担(2个条目)、身体负担(3个条目)3个维度,每个条目满分为5分,总得分为0~50分,分值与心理负担呈正比,量表Cronbach′s α为0.874[5]。②并发症发生情况:责任护士观察两组肝性脑病、再出血、腹水、感染等并发症发生情况。③身体应激指标:责任护士动态监测患者平均动脉压(MAP)[70~105 mm Hg(1 mm Hg=0.133 kPa)]、中心静脉压(CVP)[5~12 cm H2O(1 cm H2O=0.098 kPa)]、心率(HR)(60~100次/min)、止血时间等。
2 结果
2.1 两组干预前后SPBS评分比较 见表1。
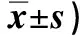
表1 两组干预前后SPBS评分比较(分,
2.2 两组并发症发生情况比较 见表2。

表2 两组并发症发生情况比较[例(%)]
2.3 两组身体应激指标比较 见表3。

表3 两组身体应激指标比较
3 讨论
肝硬化是长期在多种致病因素干扰下发生的弥漫性、进行性消化系统疾病,主要表现为门静脉高压、肝功能减退等症状[6]。其中上消化道出血作为病情较为严重的并发症之一,成为肝病发展终末期主要致死原因[7]。近年来,随着我院医疗卫生技术水平的创新、发展,血管活性药物与内镜下止血技术于临床治疗中逐步推广,病死率降为14.5%~30.0%[8]。虽可改善患者临床症状,但由于肝硬化疾病的发生发展属于不可逆过程,治疗后仍存在不同程度的再出血或感染风险[9]。因此,联合实施高效率、连续性护理干预尤为重要。
全程无缝隙护理以提高患者预后康复效果为护理目的,将患者作为护理开展的出发点、落脚点,为其提供精细化、针对性、全程化护理干预,在减轻肾衰竭患者心理负担、降低并发症发生率中发挥积极作用[10]。本研究结果显示,干预组情感负担、经济负担、总分均低于对照组(P<0.05)。可见,护理人员通过结合患者自身实际状况,制订科学合理、临床可行性较高的全面性、系统性护理计划,入院初期,以互联网技术手段作为疾病知识的传播媒介,转变以往口头讲解存在枯燥、抽象等不足,以鲜明、直观的方式向患者系统讲解相关健康知识[11]。同时,引导患者宣泄不良情绪,减轻其心理压力,增强治疗配合度。本研究结果表明,干预组并发症发生率低于对照组(P<0.05)。分析原因:护理人员根据患者存在风险系数的不同,给予其靶向精准的饮食、基础护理,严格控制输液速度,避免输液速度过快引发门静脉再次出血,及时清洁口腔,合理搭配膳食,有效预防感染、肝性脑病的发生[12]。
此外,本研究还发现,干预组MAP、CVP、HR均优于对照组(P<0.05)。由此可见,护理人员增强患者液体摄入、出血期间的指标管理,有利于维持机体凝血功能、血容量,使门静脉压力、动脉压逐步趋于正常水平[13]。积极控制出血,避免再出血的发生,缩短出血时间,有利于机体的早日恢复[14]。
综上所述,对肝硬化上消化道出血患者实施全程无缝隙干预,可缓解患者心理压力,减少并发症,使各项指标逐步恢复正常水平,对推动医院、科室、社会持续发展具有良好的借鉴价值。

