造口底盘裁剪范围不同的泌尿造口病人PMASD发生情况及特征比较
梅自伟,曹 英,汤利萍,郭 灿,黄瑞莹,杨 敏,张丽婷
1.南昌大学第一附属医院,江西 330006;2.南昌大学护理学院
膀胱癌(carcinoma of urinary bladder)为最常见恶性肿瘤之一,在所有新发癌症中占比约为3.0%,在因癌症死亡人群中占比为2.1%[1]。泌尿造口术是肌层浸润性膀胱癌重要治疗手段[2]。术后病人需终生佩戴造口用具以排出尿液,其中造口底盘为基本造口用具,其选择与使用与潮湿相关性皮肤损伤(peristomal moisture-associated skin damage,PMASD)的发生存在密切关联。造口周围PMASD指长期暴露于各种潮湿源导致的皮肤炎性反应和腐蚀,具有开始于造口与周围皮肤交界处并向四周皮肤扩散的特点[3],发生率为16%~77%[4-5],好发于术后前3个月[6]。长期随访结果表明,造口底盘是常常被忽视的PMASD潜在危险因素[7]。目前,造口底盘裁剪大小与泌尿造口病人PMASD的研究报道较少,且现有研究裁剪范围多以肠造口裁剪规范(2 mm)为标尺,然而泌尿造口与肠造口在疾病类型、排泄物等方面存在诸多差异,因此,笔者认为把2 mm作为泌尿造口病人造口底盘的最佳裁剪范围还有待商榷。本研究通过了解不同裁剪方式的泌尿造口病人PMASD的发生现状并比较其特征,旨在为PMASD的预防及造口底盘最佳裁剪范围的总结提供依据。
1 对象与方法
1.1 研究对象
采用便利抽样法,2016年我院开设了输尿管皮肤造口门诊[8],本研究选取于2020年9月—2022年3月我院造口门诊的108例病人为研究对象。纳入标准:①年龄>18岁;②明确诊断为膀胱癌,行永久性泌尿造口术;③自愿参与本次调查,并签署知情同意书。排除标准:①病人合并其他类型癌症;②患有严重的慢性疾患;③已发生不可逆性相关并发症。剔除标准:①中途不配合;②随访期内膀胱癌发生远处转移;③随访期内再次行手术者。
1.2 样本量的计算
1.3 随机分组
本研究采用完全随机分组方式对符合纳入标准的108例病人随机分为:造口底盘边缘裁剪大小为2 mm为A组,裁剪大小为4 mm为B组,裁剪大小为6 mm为C组,具体分组方式如下。对自愿参加研究的病人,以到门诊就诊的先后顺序进行编号;利用SPSS 26.0软件生成108个随机数字,并按从小到大顺序排列;取随机数字前1~36位所对应的编号为A组,37~72位所对应的编号为B组,73~108位所对应的编号为C组。
1.4 研究方法
1.4.1 成立研究小组
研究小组组成:①指导老师1名,为硕士研究生、副主任护师,负责研究的整体把控。②监督员3名,A组、B组和C组各1名,均为专职国际造口师3名,负责向病人解释该研究的目的和注意事项,发放宣传手册并教会病人如何正确更换造口底盘,监督并记录病人每次随访皮肤相关情况。③调查员3名,均为在读研究生,负责随访时指导病人填写问卷。④医疗组成员2名,其中副主任医师1名、主管护师1名,均为硕士研究生导师,负责回答疑难问题,提供健康指导,保障病人安全。
1.4.2 制定泌尿造口病人PMASD的鉴别标准
基于相关指南[3]和专家共识[9],本研究制订了包含以PMASD定义、诱因、临床表现的结局评定指导为框架的统一鉴别标准。其中,PMASD诱因为泌尿造口周围皮肤长期暴露于各种潮湿源,包括病人自身潮湿源(尿液、汗液、造口渗出液等)和体外潮湿源(洗澡、游泳等)。主要临床表现包括:病人主诉疼痛、瘙痒、烧灼感;皮肤损伤发生于与尿液等潮湿源接触部位,损伤形状多不规则,表现为皮肤红斑、水疱、表皮剥脱或侵蚀,可伴有渗液;更易发生侧漏、造口袋脱落,造口袋底盘撕下时可在皮肤损伤对应部位发现分泌物、溶胶黏附。
1.4.3 泌尿造口PMASD的处理
在每个月病人随访时以及病人主动报告异常情况时,对PMASD发生情况研究小组进行鉴别判断,伴随PMASD病人采用相同的处理方法:①先用0.5% 碘伏消毒造口及造口周围皮肤,按外科换药原则要求进行;②擦洗:待干后用无菌生理盐水擦洗造口及周围皮肤,无菌纱布擦干;③上膜:使用3M液体敷料喷涂,待干后再洒上造口粉再喷1遍3M液体敷料,反复洒喷3层;④佩戴:选择合适的造口底盘,鼓励病人平卧放轻松,粘贴造口底盘,并用力均匀按压各处,贴合之后嘱病人将手做空心握拳状按压底盘2~3 min,确保造口底盘紧密粘贴,防止排泄物渗漏引起皮肤浸渍。
1.4.4 研究工具
根据课题组自行设计“泌尿造口病人造口底盘裁剪情况调查表”。调查表包括以下内容:①人口学资料。年龄、性别、诊断、造口时间、医保类型、家庭人均收入、每个月造口有关花费情况等。②造口相关资料。术前是否接受造口定位、体质指数、是否合并慢病、是否接受放射性治疗、侧漏情况、潮湿相关性皮炎发生状况(首次发生时间、随访期内发生的次数、持续时间)、造口袋更换频率等。
1.4.5 质量控制
①对调查员和监督员进行统一培训,明确问卷发放原则、注意事项并统一指导语;监督员熟练掌握造口袋的更换流程、健康宣教及监督技巧。②选择同一款需要裁剪、携带方便、操作简单的造口袋,随访期内监督员负责询问和记录病人的裁剪情况和侧漏情况、皮肤状态等。
1.4.6 统计学方法

2 结果
2.1 一般资料情况
在研究过程中,有4例因身体原因、担心自己不能配合等原因退出研究(A组2例、B组1例、C组1例),另有2例因中断治疗失访(B组1例、C组1例)。随后按纳入、排除标准补录6例,最终每组36例。其中,男85例(78.70%),年龄为(63.65±11.04)岁。3组在年龄、造口时间、体质指数、慢性疾病病史等一般资料的比较,差异无统计学意义,见表1。
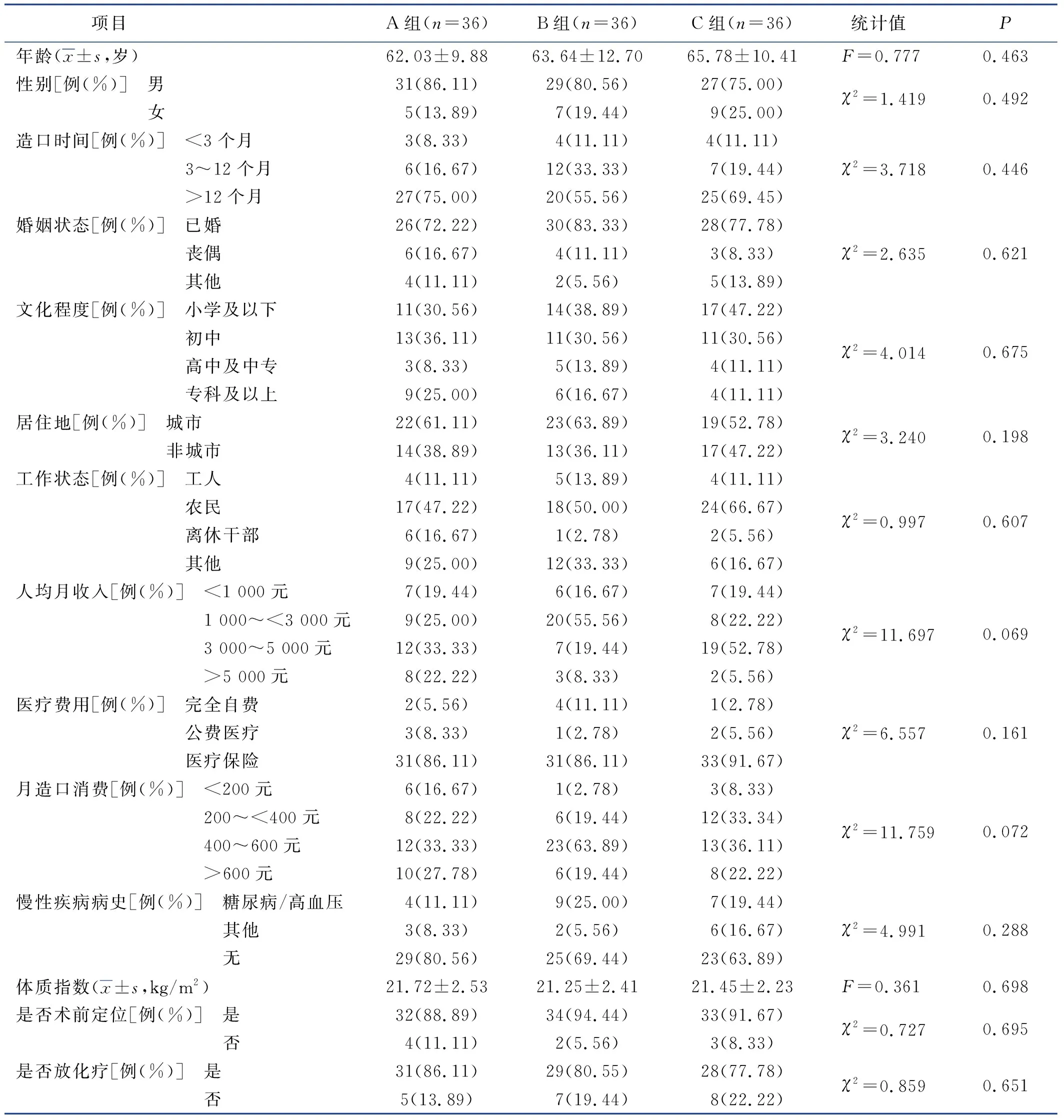
表1 3组一般资料比较
2.2 造口底盘裁剪范围不同的病人PMASD、更换频率、侧漏情况比较
108例泌尿造口病人中,发生PMASD的病人24例,发生率为22.22%,其中A组13例(36.11%),B组5例(13.89%),C组6例(16.67%),3组比较差异有统计学意义(P=0.047);按照造口底盘边缘泛白即换的原则,4 mm裁剪组的更换频率集中分布于5~7 d,A组、C组的集中分布于3~5 d,差异有统计意义(P<0.001)。3组侧漏情况比较,差异无统计意义(P=0.395),见表2。
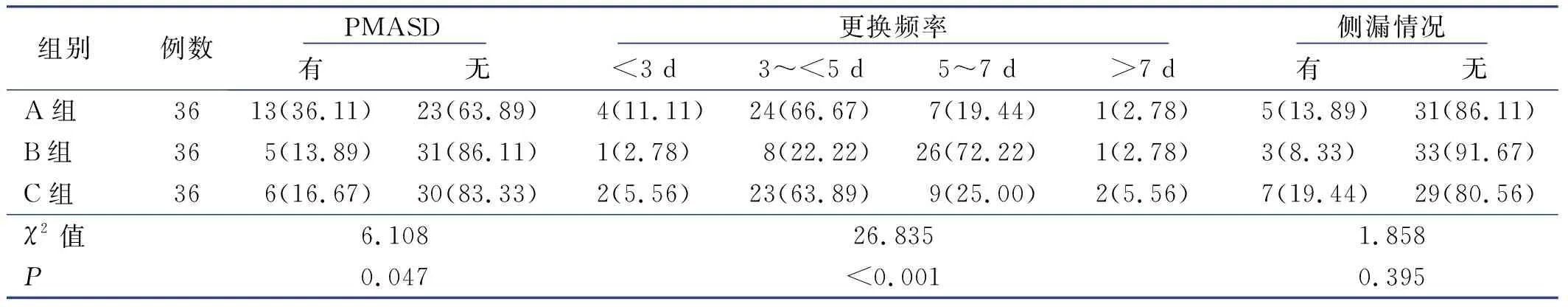
表2 3组潮湿相关性皮肤损伤、更换频率、侧漏情况比较 单位:例(%)
2.3 造口底盘裁剪范围不同的病人PMASD特征比较
3组PMASD病人中,入组后首次发生皮肤损伤时间、持续时长、随访期复发情况比较,差异有统计学意义(P<0.05),见表3。两两比较结果显示,A组发生PMASD较C组发生时间更早;A组发生PMASD的持续时间较C组持续时间更长;A组较B组、C组复发率更高,差异有统计学意义(P<0.05),见表4。

表3 3组首次发生皮肤损伤时间、持续时长、随访期复发情况比较
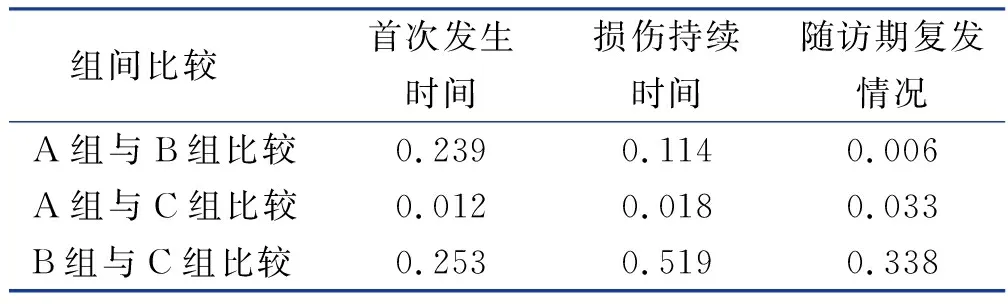
表4 PMASD特征组间两两比较(P值)
3 讨论
3.1 造口底盘裁剪范围不同的PMASD发生率情况
造口底盘是泌尿造口病人必用的造口产品之一,根据病人造口情况和治疗需求,造口边缘间隙可以裁剪成不同大小。本研究结果显示,A组、B组、C组PMASD发生率比较,差异有统计学意义(P<0.05)。两两比较结果表明,A组PMASD发生率最高。李加敏等[10]对PMASD护理的最佳证据进行总结,进行制订实践方案,把发生泌尿造口PMASD发生率从32%降至12%,而在本研究中,2 mm裁剪A组PMASD发生率为36.11%,高于李加敏等[10]的研究,说明A组的PMASD发生率处于较高水平。目前泌尿造口病人PMASD情况相关问题备受关注,但是鲜有研究聚焦于底盘裁剪情况。本研究中,B组和C组的PMASD发生率13.89%、16.67%,与A组比较差异有统计学意义(P<0.05),分析其原因可能是造口底盘裁剪过小更易与皮肤形成凹槽,积聚液体,增加了底盘发泡的率。PMASD伴随发红、糜烂、出血、刺痛及瘙痒等症状,严重影响病人的生命质量,同时增加病人的经济负担[6]。因此,泌尿造口病人的造口底盘大小对应引起医护人员重视,更换造口底盘前有必要针对病人造口大小开展评估,裁剪范围可适当增加(4~6 mm),以减少发泡底盘与人体皮肤长时间接触机会,以降低PMASD发生率。
3.2 造口底盘裁剪范围不同的病人造口底盘更换频率情况
造口底盘的使用时间往往根据底胶的特性和造口周围皮肤的耐受性来决定。使用时间过长会使造口底盘浸渍宽度变宽,是底盘侧漏、PMASD、逆行感染的风险[11-12];时间过短则会造成医疗资源浪费,同时加大病人的经济负担。本研究中,A组与C组造口底盘更换时间集中分布于3~5 d,B组更换时间则集中分布于5~7 d,差异具有统计学意义(P<0.05)。A组使用时间较短的原因可能是更易于皮肤构成凹槽,C组则可能与底盘面积缩小有关。底盘侧漏病人更易因担心排泄物渗漏而不敢变换睡姿导致睡眠中断、入睡困难、频繁觉醒等睡眠问题[13],底盘测漏会限制造口病人的日常社会活动,不利于病人回归社会[14]。5~7 d的更换频率与林根芳[15]的研究建议的Brick膀胱术后病人的使用频率控制在6 d内,输尿管皮肤造口术后病人的使用频率控制在5 d内的观点一致。因此,泌尿造口病人造口底盘裁剪的实践过程中,从更换频率的角度分析,可以将造口底盘裁剪至4~6 mm,以达到造口底盘的最大使用效益。
3.3 造口底盘裁剪范围不同的病人PMASD特征
PMASD是泌尿造口病人的常见并发症,表现为发红、糜烂、出血、刺痛及瘙痒等症状。研究表明PMASD是多种因素导致的,包括体质指数、造口术前定位、术后早期预防与随访、合并糖尿病、年龄、侧漏状况等[16-17]。Cressey等[7]认为造口产品是PMASD常见的且容易被忽视的潜在危险因素。但是关于不同造口底盘裁剪大小的PMASD特征的相关报道较少,本研究结果显示,造口底盘裁剪范围不同的病人PMASD特征差异有统计学意义(P<0.05)。两两比较后发现,当底盘裁剪大小由2 mm增加至4 mm时,PMASD首发时间、持续时间的差异无统计学意义(P>0.05),但此时两组的PMASD复发率差异有统计学意义(P<0.05);当底盘裁剪大小由2 mm增加至6 mm时,两组首次发生PMASD时间更早、单次PMASD持续时间更长、随访期复发更频繁,差异有统计学意义(P<0.05)。分析其原因可能是:第一,泌尿造口排泄物跟肠造口的排泄物成分本质不同,裁剪范围适当增大(4~6 mm)不会增加排泄物灼伤皮肤的风险;第二,裁剪范围适当增大(4~6 mm)能有效减少底盘与皮肤形成小凹槽的概率,让造口底盘与皮肤贴合得更紧密,从而减少了患处浸渍的时间。因此,从3组PMASD表现的不同特征分析,裁剪范围适当增大(4~6 mm)有利于缩短PMASD的病程、降低PMASD的复发率。
4 小结
造口底盘不同裁剪大小的泌尿造口病人PMASD发生率及发生特征有明显差异。本研究显示,造口底盘裁剪范围适当增大(4~6 mm)可有效降低PMASD发生率、复发率,让PMASD首发时间更晚,持续时间更短。在泌尿造口病人造口底盘裁剪过程中,建议将造口底盘裁剪至4~6 mm。本研究存在一定的局限性:原因分析缺乏客观实验室指标;样本量较小;在干预结束后未进行后续随访。后期可扩大样本量,延长随访时间,进一步验证泌尿造口底盘最佳裁剪范围。

