自发性脑脊液鼻漏吸入性肺炎1例
尤辉 郑燚 韩文雅 王梅芳
吸入性肺炎是呼吸系统常见的疾病之一,占社区获得性肺炎的5%~24%[1],医院获得性肺炎的5%~15%[2],常见病因是口咽及胃内容物的吸入,多继发于神经系统疾患,而自发性脑脊液漏吸入是少见且容易被忽视的病因。笔者报道1例自发性脑脊液鼻漏吸入性肺炎的诊治经过,结合文献复习,以提高医师对该疾病的认识。
临床资料
患者,女,55岁,因“右侧鼻腔流清水样分泌物4月余”入院。患者4月余前可疑“感冒”后出现右侧鼻腔流清水样分泌物,间断性流涕,低头时稍明显,无涕中带血,偶有咳嗽,无脓痰,无明显鼻干、鼻痒,无头痛头晕,无恶心呕吐,无视力下降及视物模糊,无胸闷、憋气,无发热,病初当地医院诊断上呼吸道感染,对症处理,症状时好时坏,后诊为过敏性鼻炎,给予抗过敏及外喷布地奈德鼻喷雾剂,效果不佳,遂来我院耳鼻喉门诊:行鼻窦CT提示双侧上颌窦、右侧蝶窦炎症,右侧蝶窦顶及后壁骨质似不连续(图1A);鼻内镜检查提示:右侧中鼻甲根部内侧肉芽,似有搏动性流出;完善胸部CT提示双肺多发斑片状高密度影(图2A)。拟诊为脑脊液鼻漏、肺炎,在耳鼻喉科住院,查血象白细胞计数 18.71×109/L,中性粒细胞绝对值 16.37×109/L;鼻窦MRI示:1.右侧蝶窦外侧壁局部骨质缺损并脑脊液鼻漏; 2.部分空蝶鞍(图1B冠状位,图1C矢状位)。因肺部渗出影伴有炎症指标升高,给予头孢曲松抗感染等治疗后出院。2022年2月6日因流清涕仍不能缓解,再次来诊,复查血常规正常,完善颅脑MRI及增强提示右侧蝶窦外侧壁局部骨质缺损并脑脊液鼻漏;复查胸部CT:1.双肺散在肺泡炎性病变,较前进展(图2B)。经全院大会诊诊断为:脑脊液鼻漏、脑膜脑膨出、脑脊液鼻漏继发吸入性肺炎,于2月11日在全麻下行内镜下脑脊液鼻漏修补术:鼻钻+内镜下经翼突入路蝶窦外侧隐窝脑膜脑膨出切除伴颅底修补术。病检示:(右蝶窦)送检脑组织神经胶质增生,结合临床,符合脑膨出病理改变。围手术期给予头孢曲松抗感染,术后流清涕缓解,恢复良好,2月19日复查胸部CT提示病灶较2月7日明显吸收(图2C),2月22日复查颅脑MRI提示术后改变(图1D),于2月23日治愈出院。
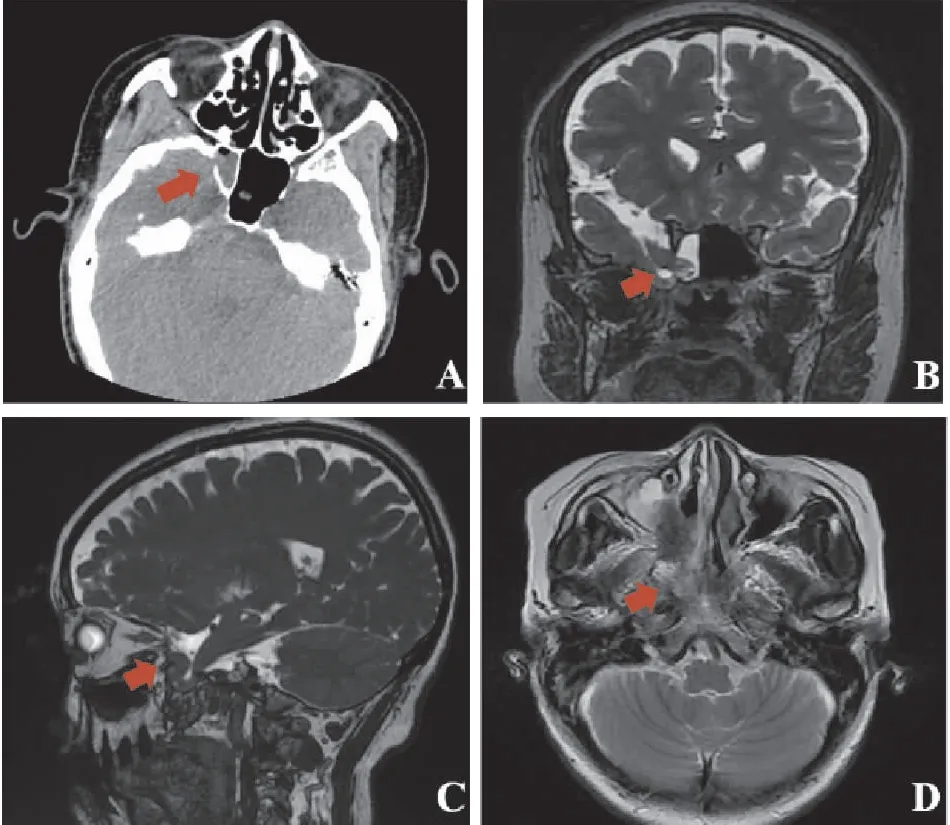
图1 A(2022年1月19日)鼻窦CT右侧蝶窦顶及后壁骨质似不连续;B(2022年1月21日)鼻窦MRI冠状面; C(2022年1月21日)鼻窦MRI矢状面):右侧蝶窦外侧壁局部骨质缺损并脑脊液鼻漏;D(2022年2月22日)颅脑MRI:右侧蝶窦术后改变。
讨 论
脑脊液漏吸入性肺炎临床上表现为咳嗽,以干咳为主,少痰;伴有清水样鼻涕,多为单侧,与体位改变有关;合并细菌感染时可伴有发热。脑脊液鼻漏根据病因一般可分为创伤性和非创伤性二类,创伤性脑脊液鼻漏又分为外伤性(80%)和医源性(16%),非创伤性脑脊液鼻漏分为先天性、自发性以及肿瘤或化脓性炎症引起的脑脊液漏,自发性脑脊液鼻漏发病率不到4%,女性患病率明显高于男性,男女比例约1 ∶4[3],但近几年自发性脑脊液鼻漏发病率逐渐上升,且研究显示BMI大于30kg/m2是自发性脑脊液鼻漏的独立危险因素[4-5]。
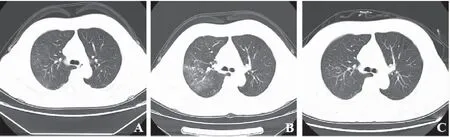
图2 A(2022年1月22日)胸部CT见双肺多发斑片状高密度影; B(2022年2月7日)胸部CT:双肺散在肺泡炎性病变,较1月22日进展; C(2022年2月19日)胸部CT:病灶较2月7日明显吸收。
脑脊液漏吸入性肺炎胸部CT以肺泡炎为主要表现,早期呈现出双肺多发絮状、磨玻璃增高密度影,慢性病程者可出现磨玻璃影融合实变或者伴随纤维条索影[6-7]。因胸部影像学与过敏性肺泡炎、病毒性肺炎类似,加上临床上“流涕”症状,要特别注意与病毒性肺炎、过敏性鼻炎伴有哮喘相鉴别,结合颅底、副鼻窦影像学检查有利于鉴别诊断。本例患者影像学与其相符,病初曾漏诊、误诊为上呼吸道感染、过敏性鼻炎,后入我院行鼻窦等一系列检查最终确诊。
吸入性肺炎的治疗包括:清理气道吸入物、治疗诱因或病因及处理继发感染及物理/化学损伤[8-9]。本例患者入住我院时已明确诊断脑脊液漏,考虑合并吸入性肺炎,虽然胸部影像学较入院前有加重改变,但患者细菌感染炎症相关指标在使用抗生素后均稳定好转,且无发热等活动细菌感染证据,考虑肺部影像学改变主要是脑脊液吸入相关,故呼吸科会诊后果断于耳鼻喉科行手术治疗,术后拟行支气管镜检查,清理吸入物,留取病原学检查及肺泡灌洗液分析,但因复查影像学吸收较好,病人拒绝未落实。而文献报道因自发性脑脊液漏吸入继发重症肺部感染是致死性的[10],这提示我们在合适的时机果断采取手术去除病因是避免吸入性肺炎继发细菌感染,导致病情加重甚至危及生命的重要举措。关于吸入性肺炎的清除吸入物治疗,经鼻或者经支气管镜抽吸分泌物进一步明确合并感染病原体,在脑脊液漏吸入肺炎中未见报道;此类患者肺泡灌洗液中细胞分类的变化、生化分析能不能有助于该类疾病的诊疗,有待于今后积累更多相关病人的资料总结经验。此外,如果此类患者有可能行支气管镜检查,健侧鼻腔入路,无痛支气管镜应为首选,可以避免颅压的升高,避免损伤膨出的脑组织。
有文献报道,脑脊液鼻漏吸入性肺炎在2月后基本完全吸收[6],本例患者术后肺部炎症吸收较快,有待进一步追踪完全吸收时间和术后脑脊液漏复发情况。
总之,如果病人咳嗽,胸部CT呈现肺泡炎性改变,伴有单侧清水“鼻涕”,尤其是BMI大于30kg/m2的女性病人,要高度警惕脑脊液鼻漏吸入性肺炎,及时的颅底/鼻窦影像学检查是避免漏诊误诊的关键。对于此类患者,及时修补漏口是避免继发细菌感染至严重并发症的有效措施,而关于清除气道吸入物治疗,有待积累更多的经验。脑脊液鼻漏导致吸入性肺炎,值得更多的医者引起重视。

