吞咽功能训练联合神经康复仪治疗脑干功能损伤所致吞咽障碍患儿吞咽功能的影响
张京铮,席 悦
1.南阳市中心医院儿科神经康复科,河南 南阳 473000;2.南阳市中心医院新生儿重症监护病区,河南 南阳 473000
小儿脑损伤多发于围术期及婴儿期,易造成神经功能损伤,主要表现有发作癫痫、低智力、肢体瘫痪等行为,若不及时治疗,会导致患儿终身残疾,加重家庭和社会负担。药物是目前治疗该病的主要方式,可维持患儿正常呼吸、心跳,但随着医学技术发展及诊疗水平的提升,小儿脑损伤仍易导致较多并发症,以吞咽障碍最为常见[1-2]。吞咽功能训练对咽喉部位组织器官采取科学训练方法,可恢复局部功能。神经康复仪主要应用神经网络重建原理,检测患儿肌电信号,有助于重建大脑和瘫痪肌肉功能联系,但对于两者联合应用的效果尚需进一步研究[3]。本研究旨探讨脑干功能损伤所致吞咽障碍患儿采用吞咽功能训练联合神经康复仪治疗的康复效果及吞咽功能改善情况,现将结果报告如下。
1 资料与方法
1.1 一般资料
选择2019年3月—2020年6月南阳市中心医院收治的82例脑损伤所致吞咽障碍患儿作为研究对象,按随机数表法分为对照组和观察组,每组各41 例。对照组男20 例,女21 例;年龄2~12 岁,平均年龄(6.21±1.86)岁;脑损伤原因为意外9例,高胆红素血症15例,败血症3例,缺血缺氧14例。观察组男21例,女20例;年龄3~12岁,平均年龄(6.54±3.25)岁;脑损伤原因为意外8例,高胆红素血症14例,败血症4例,缺血缺氧15例。两组患儿一般资料具有可比性(P>0.05)。本研究经样本医院医学伦理委员会批准通过。
1.2 入选标准
(1)纳入标准:符合《第三版儿童严重创伤性脑损伤治疗指南解读》[4]中小儿脑损伤诊断标准,肺部无感染,患儿各项生命体征均处于平稳状态,均存在吞咽、构音障碍,患儿家属均签署知情同意书。(2)排除标准:存有凝血、免疫功能障碍,精神异常,先天颅脑畸形,视力或听力存在障碍,已进行抗病毒治疗,局部皮肤存在感染情况,排斥情绪严重,研究无法进行。
1.3 方法
对照组实施吞咽功能训练,主要包括口部运动治疗及口面部感知觉刺激训练两个方面。训练需根据患儿吞咽障碍程度将强化和个体结合训练。(1)口肌训练。引导患儿进行唇运动、舌运动,唇运动可通过闭唇、上抬唇角、噘嘴等方式实现,舌运动通过前伸、上翘、往左往右方式实现,3 次/d,10 min/次。(2)寒冷刺激法。①吞咽反射:使用冰冻棉棒对患儿软腭、咽后壁等部位进行刺激,对提高其敏感度效果显著,从而更易发生吞咽反应。②流涎问题:使用冰块按摩患儿颈部唾液腺至皮肤稍微发红,3次/d,10 min/次。(3)咳嗽训练。使患儿被动性反复咳嗽进行清嗓,以提高其喉部闭锁的效果。(4)构音训练。引导患儿首先张口发“a”音,后逐渐向两侧运动发出“yi”音,最后再发“wu”音,每次每音发5 下,3~5 次/d。(5)呼吸训练。引导患儿延长呼气,向后缩舌头,以提高舌根力量,延长吸气,向前伸舌头,延长呼气吸气,以提升舌头,前伸后缩灵活性。(6)阶段性摄食训练。选择糊状食物,协助患儿取躯干30°仰卧位,头部不可低下后仰,使咽部尽可能扩大,喂食者于儿童健侧,使食物可顺利摄入,避免误吸,训练15 min/次,2 次/d。在此基础上,观察组加用神经康复仪干预,选取多功能配置神经康复仪(广州市三甲医疗信息产业有限公司, 型号:WOND2000F0)。确保以0.2 s 输入脉冲的宽度和双通道,且需控制1~3.8 mA的治疗强度及0.5 Hz的输出频率,使用标准为2次/d,每次时长为15~20 min,参考标准是能够观察到患儿强制执行吞咽的反应。患儿治疗过程中需保持头部中立,保证神经康复仪负极处于患儿前颈端位置,后颈端放置正极,患儿于开关打开后感觉到刺痛,并且刺痛感会随着时间的增加而逐渐加强,当患儿出现强制性吞咽反应后仍对其进行神经治疗仪刺激。两组患儿均持续干预2周。
1.4 观察指标
比较两组患儿康复效果、干预前后吞咽功能及吞咽障碍评分。(1)康复效果:评定两组患儿吞咽情况。显效:患儿可吞咽所有液体及流质食物;有效:患儿经干预后可吞咽部分稠度液体;无效:患儿经干预后未改善吞咽功能甚至进一步恶化,难以吞咽任何液体食物。显效、有效均视为有效。(2)吞咽功能:干预前、干预8周后根据吞咽障碍饮食等级评定标准评定两组患儿吞咽功能。患儿难以吞咽任何食物计0分,可吞唾液计1分,可吞浓稠液体计3分,可吞果类饮料计4 分,可吞汤类计5 分,可吞任何液体计6 分。重度困难为0~1 分,中度为2~4 分,轻度为5分,正常为6 分。(3)吞咽障碍评分:干预前、干预8 周后采用藤岛一郎吞咽功能评分标准评估。评分范围为1~10分,其中1 分表示不适合任何训练,且无法经口进食;2分为可进行基础吞咽训练,但仍无法经口进食;3 分为能够执行吞咽动作,但无法经口进食;4 分为协助下可进少量食物,但需静脉营养;5 分为可经口进食一二种食物,部分需静脉营养;6 分为可经口进食三种食物,部分需静脉营养;7 分为可经口进食三种食物,无需进行静脉营养;8 分为大部分食物可经口进食(除难以吞咽食物外);9分为可经口进食,但需临床指导;10分为可正常摄食吞咽。评分越低,则吞咽障碍越严重。
1.5 统计学方法
采用SPSS 软件进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验。计数资料用例数和百分比(%)表示,组间比较采用χ2检验。等级资料(吞咽功能)采用秩和检验。以P<0.05 为差异有统计学意义。
2 结果
2.1 两组患儿康复效果情况
观察组康复总有效率较对照组高,差异有统计学意义(P<0.05),见表1。
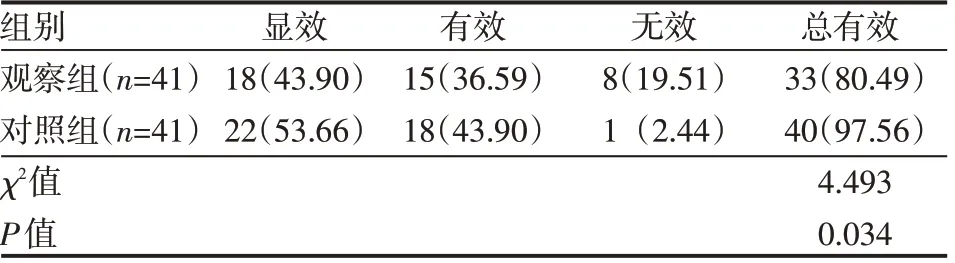
表1 两组患儿康复效果情况 例(%)
2.2 两组患儿干预前后吞咽功能情况
两组患儿干预前吞咽功能相比较,差异无统计学意义(P>0.05);观察组干预后吞咽功能优于对照组,差异有统计学意义(P<0.05),见表2。
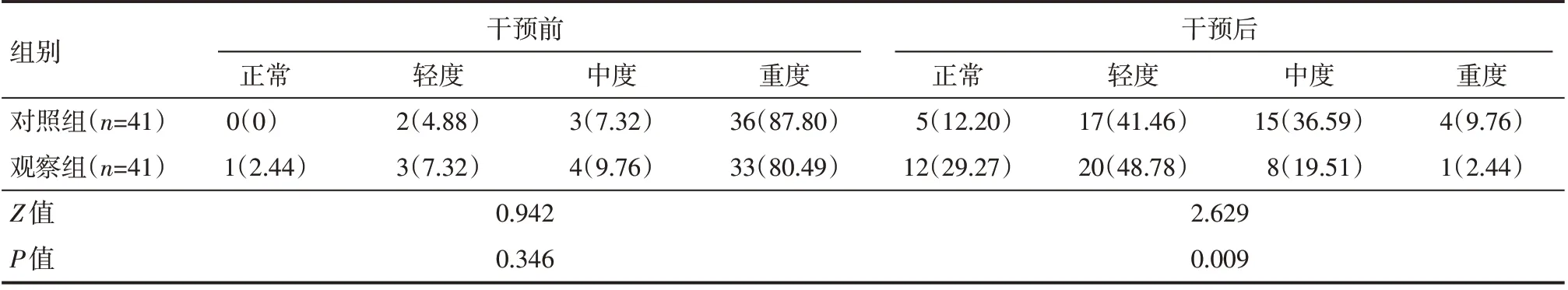
表2 两组患儿干预前后吞咽功能情况 例(%)
2.3 两组患儿干预前后吞咽障碍评分情况
两组患儿干预前吞咽障碍评分,差异无统计学意义(P>0.05);两组患儿干预后吞咽障碍评分均较干预前高,且观察组较对照组高,差异有统计学意义(P<0.05),见表3。
表3 两组患儿干预前后吞咽障碍评分情况(±s) 分
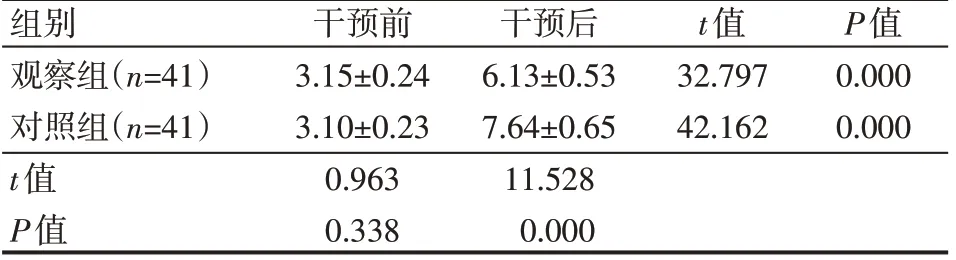
表3 两组患儿干预前后吞咽障碍评分情况(±s) 分
组别观察组(n=41)对照组(n=41)t值P值干预前3.15±0.24 3.10±0.23 0.963 0.338干预后6.13±0.53 7.64±0.65 11.528 0.000 t值32.797 42.162 P值0.000 0.000
3 讨论
脑损伤是中枢神经系统损伤性疾病,在儿童康复科较为常见,多发于围生期及婴幼儿期,治疗关键是尽早恢复神经系统功能、稳定内环境[5-6]。吞咽中枢位于脑干延髓,患儿发生脑干损伤后,临床主要表现为吞咽障碍、呛咳等,若不采取有效措施干预,极易因误吸引起肺部感染,增加死亡率[7]。既往临床多通过留置胃管进行鼻饲,但胃管长期留置易引发多种并发症,对吞咽功能改善不利,严重甚至会造成废用性吞咽障碍[8]。因此,采取何种有效方案减轻小儿脑损伤,降低其引起的并发症及死亡率是目前医学工作人员亟需解决的难题。
面颊、口唇、舌部是患儿进行吞咽功能主被动训练及协调性训练的主要部位,可有效促进其吞咽器官血液循环、咽部肌肉愈加灵活及协调,对患儿咽部进行冷刺激使其在吞咽前增加感觉冲动,能够达到提高中枢神经系统对吞咽敏感性目的,同时可促进本体感觉输入增加,有效强化吞咽反射[9-10]。吞咽功能训练对缓解患儿吞咽困难效果显著,仅需训练时检测患儿各项指标,训练方法简单且易于接受,但患儿在进行摄食训练中易造成呼吸困难及呛咳等,存在一定局限性[11]。本研究结果显示,治疗后观察组吞咽功能优于对照组,且康复总有效率高于对照组,吞咽障碍评分高于对照组,说明小儿脑损伤所致吞咽功能障碍患儿使用吞咽功能训练联合神经康复仪治疗康复效果显著,可有效减轻患儿吞咽障碍,改善吞咽功能。其原因为神经康复仪运用生物电对患儿肌肉群形成刺激,促进咽缩肌、环咽肌等进行被动收缩,对增强患儿肌力及喉上抬有利,并可促使其咽部肌肉更加灵活,能够防止其咽部肌肉因吞咽功能长久障碍而萎缩,对恢复患儿吞咽功能效果显著[12]。神经康复仪能够有针对性的刺激患儿神经系统,主要限制于脑干部位,治疗期间鼓励能够听懂仪器指令的患儿,要求其在工作人员协同下配合吞咽训练,能够显著提高吞咽功能改善效果;同时,电刺激患儿体表咽部可对其大脑皮质血流量起到调节作用,利于改善血管壁变性、硬化及炎症反应,进而促进吞咽器官血液循环,加快吞咽功能改善进程[13]。
综上所述,脑损伤所致吞咽功能障碍患儿应用吞咽功能训练联合神经康复仪治疗可显著提高患儿的治疗效果,减轻吞咽障碍,加快吞咽功能恢复。

