肝硬化合并上消化道出血患者预后相关因素分析
邓 娟,谭梅芳,赵蔚林
湘潭医卫职业技术学院临床学院,湖南 湘潭 411104
肝硬化患者典型的临床表现为门静脉高压,发生门静脉高压的主要原因是由于肝硬化导致门静脉系统血流受阻或压力增高,从而使相应血管静力压升高[1]。上消化道出血是肝硬化患者最为常见的一种并发症,同时也是肝硬化患者死亡的主要原因[2],肝硬化合并上消化道出血患者主要临床表现为大量呕血、黑便,加重了患者的肝损伤,并容易诱发肝性脑病、腹水、电解质紊乱及肝肾综合征等严重并发症,病情严重的患者由于大量失血,引发失血性休克,甚至死亡[3-4]。肝硬化合并上消化道出血患者病情发展迅速,且临床预后结局差,相关研究[5-6]显示,肝硬化合并上消化道出血患者病死率可达40%。因此,对患者临床预后进行评估,准确把握基本的发展动态,采取及时有效的抢救措施,对于改善患者临床预后、提高患者生存率具有重要的临床价值[7-8]。本研究探讨肝硬化合并上消化道出血患者预后相关因素,为患者的临床治疗干预和抢救提供依据,现报告如下。
1 资料与方法
1.1 一般资料
回顾性分析2017 年3 月—2020 年12 月样本医院收治的185例肝硬化合并上消化道出血患者的临床资料,其中男106 例,女79 例;年龄33~75 岁,平均年龄(57.84±8.19)岁。两组患者均经胃镜以及影像学相关检查,确诊为肝硬化,患者临床资料完整。按照患者治疗预后情况将患者分为死亡组34例和存活组151例,死亡患者包括住院期间死亡或由于治疗疗效不明显自动出院后死亡。两组患者均给予短暂禁食,给予血压、脉搏以及心电监护,常规使用抑酸以及止血药物,如奥美拉唑、法莫替丁、氨甲环酸、立止血、止血敏等。食管胃底静脉曲张出血患者联合降门脉压力药物,如善得定、垂体后叶素及生长抑素等。对于伴有失血性休克的患者,给予输血、纠酸、输血等抗休克治疗方案。
1.2 方法
回顾性分析两组患者的临床资料,记录患者性别、年龄、呕血量、24 h 内再出血、失血性休克、肝功能Chid-Pugh 分级、胃镜检查结果、肝性脑病、肝肾综合征、腹水、血红蛋白(Hb)、血小板(PLT)、凝血酶原时间(PT)、凝血酶时间(TT)、总胆红素(TBIL)、血肌酐(Cr)情况。
1.3 统计学方法
采用SPSS 22.0软件进行统计分析。计量资料以均数±标准差(±s)表示,组间比较采用t检验。计数资料以例数和百分比(%)表示,组间比较采用χ2检验。对可能影响肝硬化合并上消化道出血患者预后的各因素进行单因素分析,对单因素分析差异有统计学意义的各因素进一步采取logistic回归分析,以P<0.05为差异有统计学意义。
2 结果
2.1 肝硬化合并上消化道出血患者预后单因素分析
两组患者年龄、呕血量、24 h 内再出血、失血性休克、肝功能Chid-Pugh 分级、胃镜检查结果、肝性脑病、肝肾综合征、腹水、Hb、PLT、PT、TT、TBIL、Cr 比较,差异有统计学意义(P<0.05),而在性别分布上,两组患者差异无统计学意义(P>0.05),见表1、表2。
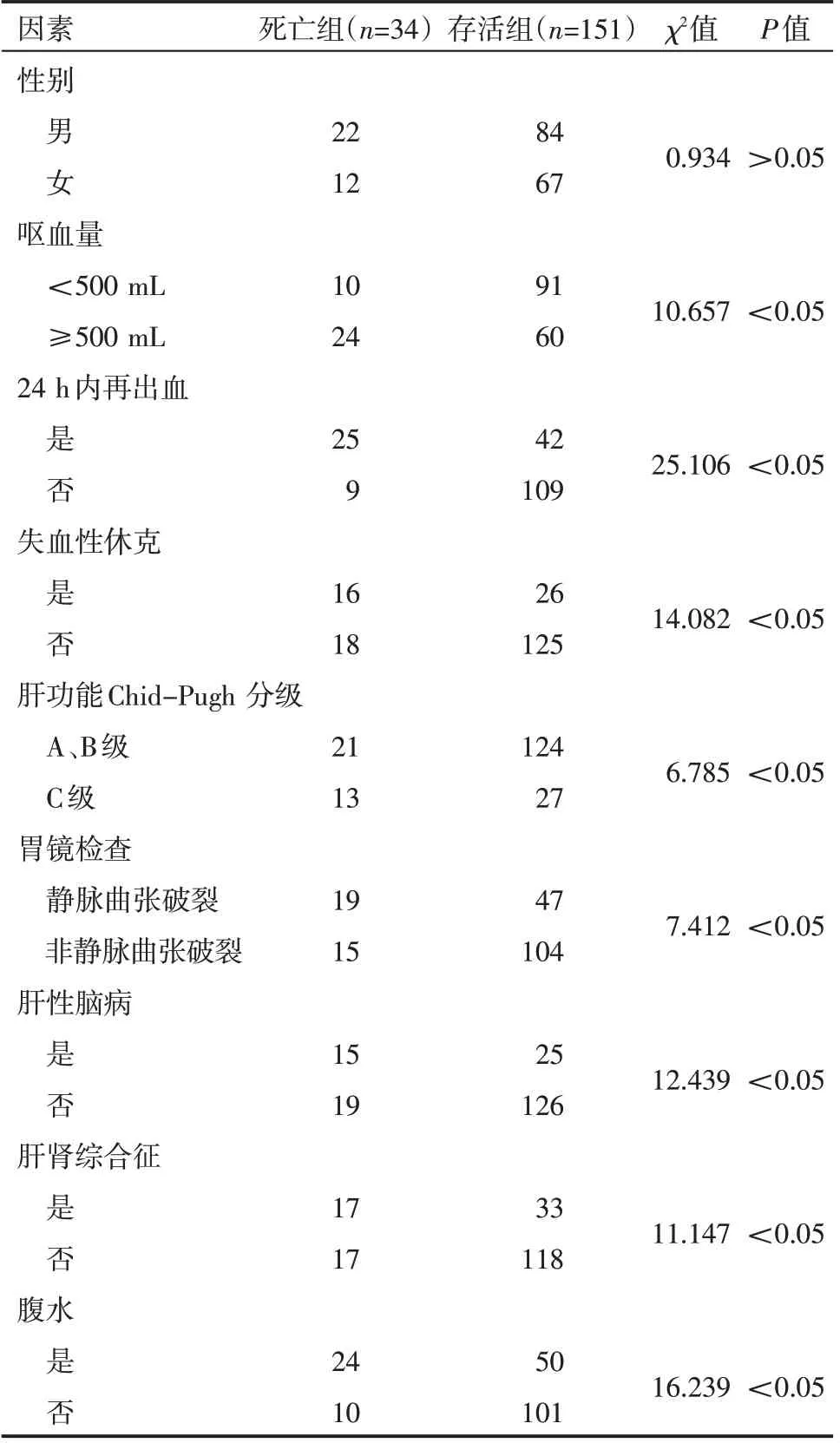
表1 肝硬化合并上消化道出血患者预后单因素分析
表2 肝硬化合并上消化道出血患者预后单因素分析(±s)

表2 肝硬化合并上消化道出血患者预后单因素分析(±s)
因素年龄(岁)Hb(g/L)PLT(×109/L)PT(s)TT(s)TBIL(μmol/L)Cr(μmol/L)死亡组(n=34)62.84±7.22 81.27±11.83 51.21±13.40 24.96±4.93 24.07±3.78 41.96±12.37 158.49±40.21存活组(n=151)56.37±8.30 109.75±20.71 68.33±20.95 20.15±4.11 21.18±3.60 29.03±14.32 102.35±37.69 t值4.200 7.729 4.554 5.935 4.190 4.869 7.751 P值<0.05<0.05<0.05<0.05<0.05<0.05<0.05
2.2 肝硬化合并上消化道出血患者预后多因素logistic 回归分析
对上述单因素分析差异有统计学意义的各因素进一步采取多因素logistic回归分析,结果显示,失血性休克、肝性脑病、静脉曲张破裂出血、肝功能Chid-Pugh 分级C 级以及24 h 内再出血进入回归模型,差异有统计学意义(P<0.05),为影响患者预后的独立危险因素,见表3。
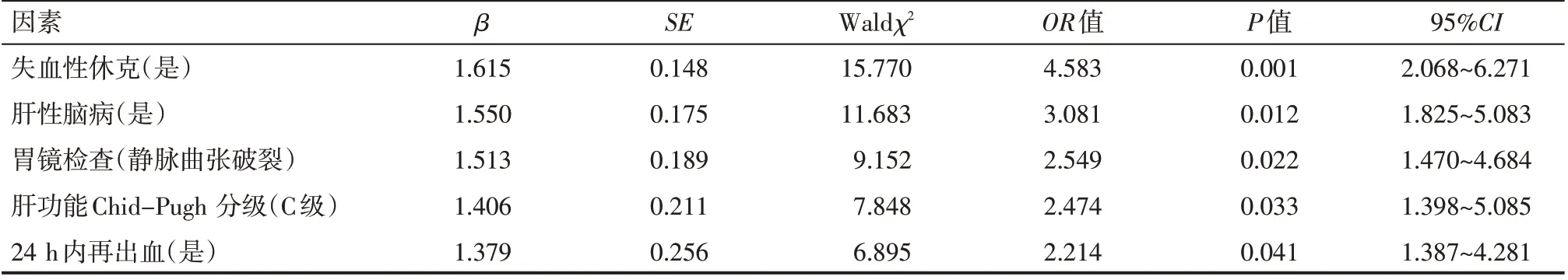
表3 肝硬化合并上消化道出血患者预后多因素logistic回归分析
3 讨论
肝硬化是由不同病因引起的慢性进行性肝病,表现为肝细胞广泛变性、坏死,纤维结缔组织增生,并形成再生结节和假小叶,早期无症状,肝功能失代偿后,出现肝功能减退、门脉高压等并发症。在我国最常见的发生肝硬化原因是乙肝病毒,但随着生活水平的日渐提高,酒精性肝硬化发病率上升明显。由于肝硬化门脉高压食管胃底静脉破裂及肝功能受损凝血因子合成减少等原因,使上消化道出血成为肝硬化患者的一种典型的并发症,肝硬化患者一旦出现上消化道出血,往往导致病情加重,引发机体脏器的进一步损伤,容易诱发肝肾综合征、肝性脑病等相关并发症,具有很高的病死率,有报道[9-10]显示,急性出血可致6周内的死亡率达15%,再次或多次出血的死亡率高达80%,且临床治疗难度大。因此,了解肝硬化合并上消化道出血患者预后相关因素,对于改善患者的临床治疗预后具有重要的价值[11-13]。本研究结果显示,失血性休克、肝性脑病、静脉曲张破裂出血、肝功能Chid-Pugh 分级C 级以及24 h内再出血进入多因素logistic回归模型,为影响患者预后的独立危险因素。相关研究[14-15]显示,肝硬化合并上消化道出血患者的主要死亡原因为大量出血引发的失血性休克,尤其对于胃底静脉曲张破裂的患者来说,发生大出血的危险性更高,极容易引发休克或肝性昏迷。此外,机体大量失血将继发肝性脑病、肝肾综合征、器官性衰竭及感染等严重并发症,大大提升了抢救难度,这些严重并发症的发生往往是患者抢救无效的一个重要原因[16]。
肝功能Chid-Pugh 评分是目前国内外用于评估肝硬化患者肝功能及预测手术风险和长期预后的重要依据,分为A(5~6分)、B(7~9分)、C(>10分)3级,评分主要指标包括血清胆红素、血清白蛋白、凝血酶原时间、腹水及肝性脑病,分值越高,肝脏功能及其代偿能力越差[17]。肝功能Chid-Pugh 分级C 级的患者机体功能较差,对手术的耐受性也较差,此类患者出血后抢救的难度大,因此,肝功能Chid-Pugh分级C级患者临床治疗预后差[18]。肝脏是合成凝血因子、灭活抗纤溶物、纤维蛋白溶解物的主要场所,对维持机体的凝血功能至关重要。肝功能失代偿期门脉高压,抑制维生素K,使凝血因子合成的必备原料缺乏,导致凝血因子Ⅱ、Ⅴ、Ⅶ、Ⅹ合成障碍[19],延长凝血酶原时间。PT是定量测定凝血酶原活性的有效指标,在肝功能进行性恶化时,PT会不断延长,同时上消化道出血几率也越高,因此,对评估肝功能、机体凝血状态、出血倾向等方面具有良好的预测和诊断价值[20]。肝脏是摄取和代谢未结合性胆红素的关键场所,肝功能受损,肝细胞大量坏死,处理胆红素的能力急剧下降,导致胆红素在体内大量潴留,因此,血清胆红素水平可用于肝硬化的诊断[21]。白蛋白由肝细胞合成,分泌到血液中,其正常浓度为35~50 g/L。肝硬化失代偿期,肝细胞合成白蛋白能力明显下降,导致胶体渗透压降低,机体水肿,两者相互交恶,因此,血清白蛋白水平是反映肝脏合成功能的重要指标[22]。 多项相关研究[23-24]结果显示,凝血酶原时间延长、血清胆红素升高、白蛋白降低、外周血小板计数进行性减少与上消化道出血的发生有着密切联系。本研究结果显示,两组患者入院时各生化指标之间均存在明显差异,提示机体凝血功能、免疫功能、肝肾功能均对患者预后具有一定的影响,但此类生化指标检测并未进入回归模型,可能是与本研究调查样本量不足等因素有关。
综上所述,失血性休克、肝性脑病、静脉曲张破裂出血、肝功能Chid-Pugh 分级C 级以及24 h 内再出血严重影响肝硬化合并消化道出血患者预后,因此,对于肝硬化合并上消化道出血患者,快速止血、预防并发症、改善机体功能对于改善患者临床治疗预后具有重要价值。

