医生参与医患共享决策行为特征的混合方法研究
杨林宁,郑红颖,徐于睿,杨艳
现代医学提倡“以患者为中心”的服务理念,共享决策作为“以患者为中心”的重要体现形式之一,受到卫生保健领域的广泛关注和推崇[1]。共享决策是指医护人员和患者充分讨论治疗选项的好处和风险,结合患者的价值观和偏好,并就最终的决策达成一致意见的过程[2]。然而,有研究结果显示,共享决策的实施过程并不乐观,医护人员常将信息提供理解为共享决策,忽略了澄清患者价值观和偏好,使得医患沟通质量降低[3-4]。医患之间做不到有效沟通,患者亦无法正确理解医学的有限性和治疗中的不确定性,进而对治疗产生不切实际的期望,一旦疾病治疗过程中出现意外情况或治疗效果不理想,患者易将责任归咎于医护人员,造成医患矛盾和纠纷[5]。因此,探索决策中医生的行为是推动共享决策实现的重要一环。2011年,LÉGARÉ等[6]提出跨专业共享决策模式(interprofessional shared decision making model,IP-SDM),可为研究者剖析医生参与共享决策的过程及行为特征提供理论基础。IP-SDM将共享决策的行为过程详细解构为6步:(1)明确决策情境,创建选择意识;(2)信息交换;(3)澄清价值观/偏好;(4)方案的可行性分析;(5)制定或推迟决策;(6)实施及评价决策。此外,有研究使用工具测量医生的共享决策行为参与度,发现虽然医生在共享决策问卷上的得分很高,但一些共享决策行为并未在决策中表现出来[7]。因此,为获取更全面的研究视角,挖掘更深层次的信息,本研究拟基于IP-SDM,采用混合方法研究,综合分析医生参与共享决策的过程、体验及主要的行为特征,以期帮助医护人员了解共享决策的过程,并为针对性地制定促进共享决策临床实施的干预策略提供参考。
1 对象与方法
1.1 研究设计 本研究采用混合方法研究的聚敛式设计,即同时收集和分析量性数据和质性数据[8]。定量研究采用问卷调查法探索医生参与共享决策的行为现状,为更有针对性地采取措施优化医生共享决策参与行为,采用聚类分析探索医生决策行为的分布特征;定性研究采用半结构式访谈挖掘医生参与医患共享决策的过程、体验及主要行为特征;最后将两种数据整合,综合解释研究结果。相比其他混合方法研究设计,聚敛式设计能够用一种数据的优势弥补另一种数据的弱势,两者相辅相成,既拓展了研究广度,又增加了研究深度(图1)。

图1 混合方法研究的聚敛式设计Figure 1 The mixed-methods convergent design
1.2 研究对象
1.2.1 定量研究 于2020年5—12月,采用方便抽样法选取上海市某三级甲等医院在职临床医生为研究对象。纳入标准:(1)持有医师执业资格证并与患者有直接接触;(2)从事临床工作≥1年;(3)对本研究知情同意,并能正确填写问卷。排除标准:(1)脱离临床工作岗位≥3个月;(2)实习或见习医生;(3)医技科室医生,如放射科、检验科医生等。样本量依据自变量个数的10~15倍来估算,本研究共11个自变量,按10倍计算,考虑15%~20%的流失率,计算得出应至少纳入127例医生。本研究共发放问卷360份,回收问卷360份,剔除35份规律性作答和填写不完整的问卷,最终回收有效问卷325份,问卷有效回收率为90.3%。
1.2.2 定性研究 于2020年6—12月,采用方便抽样和目的抽样法选取定量研究中的临床医生进行半结构式访谈。研究者首先与医院及相关科室负责人取得联系,向其解释研究目的和研究对象的纳入与排除标准,在获得其同意和支持后,有目的地选取不同科室、不同教育背景、不同职称等符合条件的研究对象,以尽可能使收集的资料具有代表性。样本量的确定以信息达到饱和为标准,即没有新的主题出现则停止资料的收集。所有研究对象均知情同意并愿意参与本研究。
1.3 研究方法
1.3.1 定量研究工具
1.3.1.1 一般资料调查表该调查表由研究者根据前期文献回顾中识别的影响医患共享决策的因素自行编制,包括性别、年龄、文化程度、职称、工作科室、工作年限、是否参与学校教学工作、是否从事肿瘤诊疗工作、与患者讨论治疗方案时长、对共享决策的了解度。另外,由于共享决策在国外起步较早、发展较成熟,故研究者将医生是否有海外交流学习经历纳入一般资料调查表。
1.3.1.2 共享决策问卷医生版(Shared Decision Making-Physician Version,SDM-Q-Doc) 该问卷由SCHOLL等[9]在共享决策问卷患者版(SDM-Q-9)基础上编制,旨在从医生角度了解共享决策的行为水平。2015年缪爱云[3]对其进行汉化,汉化后的问卷Cronbach'sα系数为0.938、内容效度为0.95,信效度良好。该量表包含9个条目,单维度,采用Likert 6级评分法,0分代表与实际完全不符,5分表示与实际完全相符。量表总得分转换成百分制计分,得分越高表示医患共享决策的行为水平越高。该问卷在本研究的Cronbach'sα系数为0.917。
1.3.2 定性研究工具 由研究者基于前期系统的文献回顾、课题组成员讨论,围绕研究目的和SDM-Q-Doc内容拟定访谈提纲。在正式访谈前先对3例研究对象进行预访谈,根据访谈结果,反复修订和调整访谈提纲。最终确定提纲如下:(1)您是如何和患者制定治疗方案的?当患者有两个或多个治疗方案时,您是如何处理的?(2)在决策中,您会向患者提供哪些信息?通过什么样的方式提供?这些信息患者能正确理解吗?(3)您会帮助患者一起理解信息、共同权衡风险与利弊吗?(4)您觉得患者的意见对决策的制定重要吗?为什么?(5)通常是由谁来决定选哪种方式进行治疗呢?(6)您是如何理解共享决策的?能谈谈您和患者共享决策的经历吗?当了解医生日常的决策过程和对共享决策的理解后,研究者采用统一指导语向医生介绍共享决策的定义及临床应用的例子,确保医生充分理解,然后进一步追问医生参与共享决策的经历。
1.4 资料收集
1.4.1 定量研究 研究者首先征得医院和科室的同意和支持,由研究者本人发放问卷,发放问卷前向医生说明研究的目的、意义,遵循自愿、保密和知情同意的原则,问卷统一指导用语,以控制问卷理解方面的偏倚。填写过程中,医生对问卷有任何疑问,研究者当场予以解释。所有问卷当场发放并回收,现场逐一检查填写好的问卷,对有空缺的条目当场补充。
1.4.2 定性研究 由研究者本人采用“面对面”、半结构式访谈的方法收集资料。研究开始前,研究者已接受系统的定性研究培训;研究开展阶段,研究者以实习护士的身份与受访者建立信任关系。选取会议室或医生办公室等环境安静且不被打扰的地点进行访谈。访谈前向受访者解释研究目的、意义及所需时间,征得同意后签署知情同意书。访谈中适时推进话题,避免诱导性提示。对整个访谈过程进行录音,每次访谈时间为30~60 min。访谈结束后简要总结受访者观点,48 h内对资料进行转录,撰写备忘录和接触摘要单,反思访谈中存在的问题。
1.5 资料分析
1.5.1 定量研究 采用SPSS 24.0统计软件进行统计分析。符合正态分布的计量资料以(±s)表示,不符合正态分布的计量资料以中位数(四分位数间距)〔M(QR)〕表示,计数资料以频数和百分比表示。对问卷的单维度结构进行验证性因子分析,采用最大似然法进行参数估计[10]。以P<0.05为差异有统计学意义。
聚类分析是对样本中各指标(或样本)之间的“性质”进行比较,并将其分组为由类似的对象组成的多个类的过程。聚类分析克服了人为分组的主观性,依据数据结构,揭示了分类对象间的联系和差异[11]。本研究采用K-均值法对医生参与共享决策的行为进行聚类,以更清晰、直观地了解医生在共享决策参与行为上的差异,为有针对性地制定优化医生共享决策行为的措施提供参考。
1.5.2 定性研究 资料分析由研究者本人和课题组中1名具有定性研究经验的护理学硕士同时进行,期间如有分歧由课题组成员共同讨论决定。采用NVivo 12.0定性分析软件对所获资料进行储存和管理,采用Colaizzi七步分析法[12],基于IP-SDM[6],对转录好的文本资料进行整理、编码和归类,提炼主题。具体步骤为:(1)将访谈资料导入NVivo 12.0定性分析软件,反复阅读访谈资料;(2)析出与所研究现象相关、有重要意义的陈述;(3)对反复出现的观点进行编码;(4)汇集编码后的观点,归纳和提炼意义;(5)写出详细无遗漏的描述;(6)辨别出相似的观点,提炼主题概念;(7)向所有受访者返回分析结果,核实信息的真实性。
1.5.3 混合研究方法 因访谈提纲的设置和调查问卷的条目相关联,故基于定性研究析出的主题,将定量结果和定性研究的每个主题相关联。采用合并(merge)的方法整合定量研究数据和定性研究数据,并采用联合呈现(joint display)的方式突出合并数据分析中定量、定性发现的异同[13-14]。
2 结果
2.1 定量研究结果
2.1.1 SDM-Q-Doc验证性因子分析结果 初始模型未修正时,除均方根误差(RMR)外,拟合优度指数(GFI)、近似误差均方根(RMSEA)、比较拟合指数(CFI)、规范拟合指数(NFI)、不规范拟合指数(NNFI)、增值拟合指数(IFI)均未达到参考标准。依据修正指数>10的标准,从最大值开始修正,将条目7与条目8设为误差项间共变关系,修正后的模型拟合指标,除RMSEA外,其他拟合指数均达到或接近参考标准(表1)。
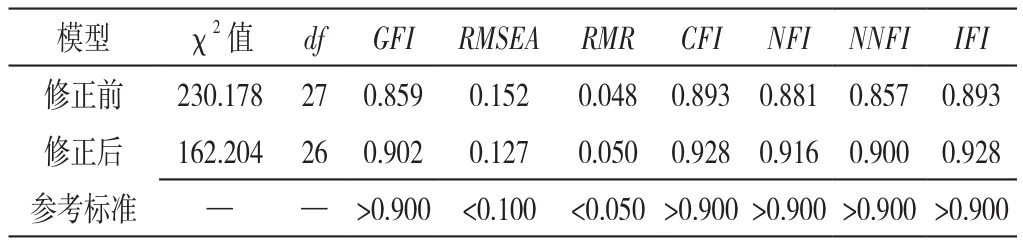
表1 验证性因子分析模型修正前后拟合指标Table 1 Fit indices in the confirmatory factor analysis model before and after modification
2.1.2 医生的一般情况 325例医生的年龄为22~57岁,中位年龄为38(10)岁;工作年限为1~36年,中位工作年限为12(13)年;64.9%(211/325)的医生参与学校教学工作;49.8%(162/325)的医生和患者讨论治疗方案时长≤20 min,53.5%(174/325)的医生对共享决策不了解(表2)。

表2 325例医生的一般资料Table 2 General information of 325 physicians
2.1.3 医生参与共享决策的行为得分 325例医生参与共享决策行为的平均得分为(80.44±14.88)分。医生参与共享决策各行为特征的差异较大,参与度较高的行为是“向患者详细地解释过各种治疗方案的优缺点”〔(4.38±0.74)分〕、“告诉过患者有多种治疗方案可供选择”〔(4.30±0.84)分〕,参与度较低的行为是“明确地告诉过患者需要共同做一个重要的决定”〔(3.72±1.22)分〕、“与患者共同决定选择某一治疗方案”〔(3.74±1.03)分〕,见表3。
表3 325例医生参与共享决策行为的得分情况(±s,分)Table 3 Score for physicians' participation behavior in shared decisionmaking

表3 325例医生参与共享决策行为的得分情况(±s,分)Table 3 Score for physicians' participation behavior in shared decisionmaking
条目 得分条目4:向患者详细地解释过各种治疗方案的优缺点 4.38±0.74条目3:告诉过患者有多种治疗方案可供选择 4.30±0.84条目6:询问过患者更倾向于哪种治疗方案 4.23±0.85条目9:与患者就随后的治疗过程达成共识 4.14±0.78条目5:帮助患者理解所有的信息 4.06±0.89条目7:与患者一起充分权衡不同治疗方案的利弊 3.87±1.06条目2:想确切地了解患者是否愿意参与决策 3.75±1.12条目8:与患者共同决定选择某一治疗方案 3.74±1.03条目1:明确地告诉过患者需要共同做一个重要的决定 3.72±1.22转换后的总分 80.44±14.88
2.1.4 医生参与共享决策行为特征的聚类分析 K-均值聚类分析首先须确定聚类的类别数(k),本研究分别聚为2~5类;在确定初始聚类中心后,再根据算法得出最终聚类中心。根据对每一种聚类结果的统计分析,最终确定k=3时较为合适,即医生参与共享决策的行为特征可分为3类。第一类医生人数最少(n=34),该类医生在共享决策各行为上的参与度均较低,但在条目4和条目9行为上的参与度相对较高,说明该组医生在决策中更关注信息的提供,因此命名为“知情同意组”;第二类医生人数为145例,该类医生在共享决策各行为上的参与度处于中等水平,但在条目3、条目4、条目6及条目9行为上的参与度相对较高,表明该组医生在向患者提供信息的同时会关注患者的偏好和价值观,因此命名为“患者部分参与组”;第三类医生人数为146例,该类医生在共享决策各行为上的参与度均较高,且相较于其他两组医生,该组医生的条目7得分较高,因此命名为“共享决策组”(图2)。

图2 医生参与共享决策行为特征曲线Figure 2 Characteristic curves of different physician participation behaviors in shared decision-making
2.2 定性研究结果
2.2.1 受访者的一般情况 共纳入23例临床医生,编号为D1~D23。其中,外科医生12例,内科医生8例,肿瘤科医生3例(表4)。

表4 23例受访者的一般资料Table 4 General information of 23 interviewees
2.2.2 访谈结果 将共享决策中医生的参与行为分为:创建决策意识,提供信息,检查患者对信息的理解,澄清患者价值观,共同权衡(治疗方案的评价),决策的制定与实施。
2.2.2.1 创建决策意识 创建决策意识是共享决策开展的第一步,其可通过明确的解释来实现,即向患者表明其健康问题不止有一种可行的治疗方案,每种方案各有利弊,须进行治疗决策。患者的治疗决策情境通常包括以下两种:一种是在≥2种治疗方式中进行选择,另一种是在治疗和暂不治疗(如随访观察)之间选择。访谈发现,在决策过程中,只有少数医生会向患者事先解释其面临着治疗选择,需要进行治疗决策。多数医生常忽略此步骤,通常以询问或提供信息的方式开始决策谈话,忽略此步骤的后果是导致患者可能并未意识到自己有参与决策的机会,抑或不知如何参与决策。D1:“我们首先向患者说明病情,然后针对这个病情会导致什么样的后果,针对他这个后果要采取什么样的方案,目的是什么,风险是什么,费用是多少。一般谈完这些,患者就直接签字就好了。”D14:“我们有时也会碰到如患者有a和b两种方案,但没有好坏的区别,我们会告诉他,现在你有这两种情况可以选择,但是两种情况哪个好,我们也不知道,你只能根据你的实际情况来选择。”
2.2.2.2 提供信息 信息交换是共享决策实现的前提条件之一[6]。在决策过程中,医生应客观地向患者提供与治疗选择有关的信息,包括患者目前的健康问题,备选的治疗方案,每种治疗方案的好处、缺点及可能的风险,对患者心理和社会健康的潜在影响等,避免有意识或无意识地引导患者选择某种治疗方案。
(1)呈现治疗选择。在决策过程中,大多数医生都会客观地向患者提供可行的备选方案。然而也有一些医生表示在决策中一般只会向患者提供一种治疗方案,即使有备选方案,医生也会有自己的倾向性,这就限制了患者的选择范围,不利于医患共享决策。D18:“在向患者提供治疗方案时,我们会从循证医学的角度出发客观地告诉患者,我们目前掌握的好的方案有哪些,针对他的这个情况,他可以采用哪些。”D4:“大部分只有一个方案,很少情况下会有备选的另外一个方案。但是可能就算有备选的方案,我们也会说倾向于哪一个,就可能会往那个方向去跟患者谈,我们会有一定的诱导性。”
(2)提供治疗方案的风险与利弊。访谈发现,一些医生在向患者提供各方案的风险与利弊时,存在诱导行为,通过有倾向性地解释各方案的利弊来引导患者选择自己有意向的治疗方案。D5:“在谈的过程当中,我会倾向于跟他们谈,a方案相对说比较好,风险比较小,带来的好处多,是可以带有倾向性。患者都听得出来的,一听a方案的死亡率大概是50%,b方案60%,他肯定会选a方案的。”D8:“作为医生来讲,肯定是带有一定的倾向性,因为可能你觉得哪一种治疗方案会更好一些,那么也会让家属或患者有倾向性地去选择,就算是抓阄,那么也是我们希望的。”
2.2.2.3 检查患者对信息的理解 检查患者对决策信息的理解程度是风险与利弊权衡、价值观充分澄清的前提。访谈发现,少数医生会采用直接询问的方式检查患者是否理解治疗信息,也有医生会使用通俗、易懂的语言或画图等方式帮助患者理解信息。D10:“对于患者是否理解我们所说的信息,我们是会确认的,就是把自己该说的说完,问问他有什么不懂的。有的时候我们会边讲边画示意图给他看。”在向患者提供治疗信息后,多数医生通常并未确认患者是否真正理解其所传达的信息,另有部分医生表示患者在知情同意书上签字了就代表其理解了。D1:“我也很难理解他们(患者或家属)是不是真的能理解,我也知道不可能讲懂,但是好歹该讲的讲过了对吧,你真要给他们讲懂那是不太可能的事情。”D2:“你也没其他好的办法,肯定是以医疗文书为准,如果患者签字了就代表他理解了,有没有真正地理解不知道,但最起码签字代表他认可。”
2.2.2.4 澄清患者价值观 患者价值观的澄清是共享决策的基石,能促进医生更好地了解患者在治疗中的想法、担忧和顾虑,帮助患者明晰并建立选择偏好。访谈发现,医生对患者价值观的评估经常采用间接的方式,如旁敲侧击、基于患者的特征或家庭情况主观推测等方式。D6:“其实在和患者的沟通交谈中,可以大致去揣摩到患者会做哪一个选择,然后你可以有一定诱导性地朝某一个方向去谈。”D12:“我们在平时查房可能没有那么直接地说,但也会旁敲侧击地了解一下他自己的意愿,或者他的一些实际情况,包括家庭关系,经济情况或者生育要求等;然后在谈话中也会旁敲侧击地了解一下,这样谈话的时候也会比较有针对性。”另外,一些医生表示在决策中患者的价值观是需要考虑的,但当患者的价值观和治疗理念(如生存率)产生冲突时,医生会更看重医学指标。D7:“我觉得患者的价值观和生存率两方面都要考虑,但是哪个更重要,我个人可能觉得生存率更重要一点吧。”
2.2.2.5 共同权衡(治疗方案的评价) 治疗方案的评价是指在决策中,医生帮助患者共同权衡不同方案的风险与利弊,分析各方案的可行性和可用性,帮助患者明确个人的选择偏好,从而为决策制定奠定基础[6]。访谈发现,只有少数的医生认为自己和患者是统一战线的伙伴关系,会与患者一起对治疗方案进行权衡和评价,多数医生是在向患者或家属告知过信息后,由患者和家属进行讨论和权衡。D16:“我们本身就是要跟患者站在统一战线上的,医生不是单打独斗的,我们应该把该讲的、能够帮患者想的方法告诉他,他也会问我喜欢a方案还是b方案怎么样,我们再帮他共同分析a和b的利弊。”D10:“就权衡利弊方面,我们一般都是让患者和家属好几个人一起过来,我们把所有可行的方案跟他们讲,然后告诉他们可以回去商量个一两天,有结果了再来回复我们......经济并不是我们医生该考虑的事情,我们的主要目的是治病。”
所谓共享决策远不止信息的交换,还包括深层次价值观的齐同。患者在面临治疗决策时,通常是茫然且挣扎的,需要医生帮助患者权衡各种治疗方案的可行性,明晰患者的价值观和选择偏好。然而,当问及如果患者在出现选择困难、询问医生的意见时:一部分受访者表示医生是无法提供帮助的,这本来就是患者的选择;还有一部分医生表示只会给信任自己的患者提供治疗推荐或建议。D14:“我们也不能提供给他(患者)帮助,他一定要自己选择,我们外人没办法帮他做决定,我们不是他们的父母。”D6:“除非这个患者是很信任我的,那么我可以告诉他,基于我个人的这样一个想法,我建议去选择哪一个。”
2.2.2.6 决策的制定与实施 治疗方案的制定与实施是指医患双方在共同权衡各方案的风险与利弊、明晰患者对治疗方案的选择倾向后,双方就最终的治疗方案及其实施计划达成一致。访谈发现,仅少数医生与患者共同决策,多数医生是在和患者沟通后,由患方(患者和/或家属)做出最终的治疗选择。D15:“其实最终的决定应由患者来做,但是医患双方都可以参与到这一个决策的过程。”另有部分医生有允许患者推迟决策的行为,其认为患者作为风险的承担方,须充分理解、深思熟虑后才能做决定,因此会给予患者或家属充分的考虑时间,允许患者延迟决策。D17:“因为大部分临床决策就是在早上查房的时候,但是我们还是尽量会选择家属都在的时候给他们一个商量的余地,也不会让他们马上就决定。”D12:“我们会给患者一个思考过程,也不是说马上就要答复,这样有助于双方了解彼此的想法。”
2.3 混合研究结果 从医生参与共享决策的行为过程和行为特征两方面整合定性研究和定量研究的结果。(1)在医生参与共享决策行为过程中,医生提供信息这一行为上的参与度较高,在创建决策意识、澄清患者价值观及共同权衡等行为上的表现较差,忽视了医患沟通层面促进患者参与的行为要素。(2)医生参与共享决策的行为特征可分为3组,各组的参与行为表现不同。“知情同意组”的医生在决策中更关注信息的提供;“患者部分参与组”的医生在决策中会有意识地考虑患者的价值观;“共享决策组”的医生在决策中承认患者的主体地位,会与患者一起就治疗方案进行权衡和评价,并有允许患者推迟决策的行为表现(表5)。

表5 定量研究与定性研究结果一致性和矛盾性的联合展示Table 5 The consistency and contradiction between results of quantitative and qualitative analyses
3 讨论
3.1 医生参与共享决策的总体程度处于中等偏高水平定量研究结果发现,医生参与共享决策行为的平均得分为(80.44±14.88)分,总体参与度处于中等偏高水平,与原量表的平均得分(77.51分)[15]及SANTEMA等[7]的研究结果基本一致,但高于我国学者缪爱云[3]的研究结果。这可能是因为近年来随着医疗模式的转变,“以患者为中心”的理念深入人心,患者在疾病诊疗中的作用日益受到重视,医疗决策模式也从传统的医生主导的“家长式”逐渐转向患者赋权的共享决策模式,鼓励患者参与决策。其次,本研究纳入的医生均来自三级甲等医院,且多数承担学校的教学工作,而负责教学的医生是医学生临床实践中的启蒙者和指导者,对学生有言传身教、潜移默化的影响,因此这些医生在临床实践中较注重诊疗规范及医患间沟通交流,更加尊重患者。此外,本研究采用医生自评的方式对医生共享决策的参与行为进行评估,这可能导致医生感知参与共享决策的行为得分偏高。有研究从医生角度和观察者的角度比较医患共享决策的行为水平,发现医生自评的共享决策行为得分高于观察者角度,原因在于医生认为自己的日常决策方式即是共享决策,但对于共享决策的一些关键要素,观察者并未在实际决策中观察到[4]。
3.2 重视决策情境的明确,提高患者的选择意识 医生参与共享决策的各行为特征间存在差异,向患者明确决策情境是共享决策得以开展的首要步骤,其可通过明确的解释来实现。然而,本研究发现,医生常忽略或忽视此步骤。现况调查结果显示,医生在“明确告诉过患者需要我们共同做一个重要的决定”行为上的参与度最低。聚类分析发现,“知情同意组”和“患者部分参与组”的医生在决策中仍将大多数的精力放在信息的提供上,在创建决策意识等行为上的参与度较低。该结果与定性研究的结果一致,访谈发现,医生常以询问或灌输信息的方式开始决策对话,忽略了决策前向患者明确需要进行治疗决策的情境,使得患者并未意识到有参与决策的权利和机会,从而限制医患间积极沟通、共同权衡等行为。这一结果与VISSER等[16]的研究结果一致。另一项系统综述也显示,在临床决策过程中,创建决策意识这一行为常被忽略,这就失去了促成医生和患者共享决策的机会,不利于医患间的沟通[17]。KUNNEMAN等[18]发现,相较于传统治疗决策过程的3个步骤(信息的交换、共同权衡、治疗方案的确定和实施),决策前向患者明确决策情境、创建决策意识可提高患者参与决策的程度。因此,应培养医生向患者提供选择的意识,评估其与患者实际参与决策意识之间的联系,从而构建有效的促进决策沟通的工具,促进患者参与决策。
3.3 强调信息提供的客观性和中立性,促进患者价值观的充分表达 提供信息包括呈现治疗选择及提供各方案的风险与利弊,现况调查结果显示,医生在“向患者详细地解释过各种治疗方案的优缺点”和“告诉过患者有多种治疗方案可供选择”行为上的参与度较高。对医生参与共享决策的行为进行聚类分析发现,3组医生在提供信息行为上的参与度均较高。然而,定性研究发现,医生虽会向患者明确提供可选的治疗方案及其风险与利弊的信息,但有些医生一般只会向患者提供一个治疗方案,且在解释各治疗方案的风险与利弊时,部分医生会有倾向性,引导患者选择自己偏好的治疗方案,提示在决策中医生可通过提供信息来主导患者的决策过程。这一结果与TOERIEN等[19]的研究结果相似,该研究通过会话分析发现,无论是在提供治疗选择还是解释治疗方案的风险与利弊时,临床医生似乎经常引导决策的过程。然而,通过框定治疗方案的选择范围或倾向性地解释各治疗方案利弊风险的方式引导患者,对患者而言并不是一种选择,更未体现患者的价值观在决策中的充分表达。RAPHAEL等[20]发现,患者获得的信息和数量取决于医护人员,尽管医护人员认为治疗负担是乳腺癌患者是否决定化疗的重要沟通内容,但在实际决策中只有少数患者认为该因素重要。另一项研究发现,临床医生通常会含蓄地表达治疗选择偏好,这作为一种强有力的建议,常是患者所不能撼动的[16]。KARNIELIMILLER等[21]也认为,医生在和患者制定治疗方案时并未充分共享信息,且会使用多种说服性策略引导患者。因此,医护人员在决策前应了解患者的沟通需求和关注点,客观且中立地向患者提供治疗选择,可借助决策辅助工具或问题提示单等来帮助患者澄清及明确价值取向,避免基于自身偏好和价值观向患者提供框定的信息,从而造成患者选择偏倚。
3.4 加强共享决策的培训,开启医患对话新篇章 检查患者对治疗信息的理解程度是澄清患者价值观和偏好的前提,定量研究发现,医生在“帮助患者理解所有的信息”行为上的参与度较低,访谈发现,较多医生在决策中并未有意识地去确认患者是否真正理解其所传达的决策信息,部分医生认为患者在知情同意书上签字了就代表患者理解了。这与国外的一项研究结果相似,大多数医生很少表现出促进患者或家属理解医疗信息的行为,且绝大多数患者和照护者也表示并未收到任何有关其疾病和治疗的书面信息或建议[16]。价值观澄清和治疗方案的共同权衡也是医生最易忽略的共享决策的关键行为要素。现况调查发现,医生在“询问过患者更倾向于哪种治疗方案”行为上的参与度较高,在“与患者一起充分权衡不同治疗方案的利弊”行为上的参与度较低;聚类分析结果显示,相较于“知情同意组”,“患者部分参与组”的医生在提供信息的同时会关注患者的价值观和偏好,“共享决策组”的医生则会和患者共同权衡,帮助患者澄清价值观。这在定性研究中也得到了体现,一部分医生认为患者的价值观在决策中是需要考虑的,也有医生表示决策中医生和患者缺一不可,两者是统一战线的伙伴关系,医生应和患者一起权衡和评价治疗方案。然而,定性研究还发现,多数医生在决策中很少表现出帮助患者澄清价值观和共同权衡的行为,且多数医生会采用旁敲侧击等间接的方式来评估患者的价值观和偏好,根据患者的特定特征来预测其参与决策的意愿。这和一项系统综述的研究结果相似,该研究结果显示,在决策过程中,医生并未直接询问患者的决策偏好和价值观,且多数医生错误地认为自己可以在不询问患者的情况下猜测其决策偏好[22]。LOH等[23]也认为,部分医生认为患者缺乏决策的能力或意愿,故在决策过程中较重视健康问题的解释,却忽略了为患者提供治疗选择的行为。另一项混合方法研究的结果也显示,在决策过程中,医生在向患者解释治疗选择及其风险与利弊信息行为上的表现较好,但却很少有将患者的价值观整合到治疗决策中的行为[24]。然而,临床医生认为患者想要的“最好的选择”在患者看来可能并非最佳选择。如一项研究发现,胸外科患者在开胸手术和电视辅助胸腔镜手术之间进行抉择时,大约2/3并未选择医生认为的最佳选择——开胸手术,而是选择了比开胸手术复发风险高3%的电视辅助胸腔镜手术,原因在于电视辅助胸腔镜手术痛苦小且更美观[25]。对于决策的制定,定量研究发现,医生在“与患者共同决定选择某一治疗方案”行为上的参与度较低;通过对医生共享决策的行为进行聚类分析发现,“共享决策组”的医生在共享决策各行为上的参与度均较高;定性研究也同样发现,一部分医生在决策中将患者视为另一重要主体,不仅和患者共同决策,还有允许患者推迟决策的行为,认为患者须充分理解、深思熟虑后才能做决定,这一行为是医生将患者视为平等伙伴关系的重要体现,是促成医患共享决策的要素之一。然而,定性研究还发现,只有部分医生认为最终的治疗决策应由医生和患方共同决策,多数的医生认为应由患者和/或家属做出最终的治疗选择,提示在决策中多数医生和患者共同决策的行为表现欠佳。这可能由医生对决策中自身角色的认知定位不清所致,或因为医生对共享决策的概念存在混淆,常将知情同意、知情决策的过程理解为共享决策。因此,应加强共享决策的培训,通过明确共享决策的沟通过程,来提升医护人员的沟通技能、知识和态度,从而催化其做出共享决策的行为。目前,国外较为成熟的共享决策线上培训资源有渥太华决策支持 教 程(The Ottawa Decision Support Tutorial,ODST)(https://decisionaid.ohri.ca/ODST/odst.php?section=i1)和共享决策知识转化网站(http://www.decision.chaire.fmed.ulaval.ca/accueil-en),可为医护人员及患者提供开展共享决策必备的知识和技能培训,促进共享决策在整个医疗保健领域的推行。提示国内学者可借鉴国外对医护人员共享决策的培训模式,探索适合我国的培训路径,并针对医生参与共享决策的行为特征开展共享决策的培训。同时,还可发挥“共享决策组”医生的积极引导和示范作用,从而改善医患互动与交流的质量,解锁和谐医患关系新途径。
综上,医生在决策中仍处于主导地位,其在保障患者知情同意权上的行为表现较好,却较少关注医患沟通层面患者参与的重要性,医患共享决策的行为是有限实施的。由此提示,医疗机构一方面可将促进患者参与决策的行为作为医生所须履行的基本职责予以强化;另一方面可以从知识和态度层面切入,帮助医生明晰共享决策的过程,通过情景模拟、角色扮演等方式加深医生对共享决策的认识和理解,提高其对患者决策价值的认同,从而推动共享决策在临床的真正实施。本研究的不足是选取的研究对象仅为三级甲等医院的临床医生,一定程度上影响了样本代表性,建议后续研究扩大样本来源,选取不同级别医院的医生作为研究对象。同时,也可扩大研究主体,全面探索医生、患者及第三方观察者角度下的共享决策实施过程异同点,从而为有针对性地制定推进医患共享决策进程的干预策略提供参考。
作者贡献:杨林宁、郑红颖共同进行文章的构思与设计、资料的收集与整理、结果的分析与解释;杨林宁撰写论文初稿;郑红颖、徐于睿指导修订论文;杨艳负责文章的质量控制及审校,对文章整体负责、监督管理。
本文无利益冲突。

