深静脉血栓患者IL、TNF-α、FIB 表达特征及其与血管损伤情况的关联性研究
孙会 陈卉
深静脉血栓为静脉血液聚集于深静脉血管引发的病症,为临床多发血管病变,其发病与血流速度缓慢、静脉壁损伤、血液高凝关系密切[1,2]。深静脉血栓发病初期无典型临床症状,但随疾病进展,可出现肢体突发肿胀、局部疼痛等,若患者未得到及时有效干预,则血栓可能会脱落,造成肺栓塞,并遗留静脉瘀滞性溃疡、皮炎、继发性静脉曲张、下肢水肿等后遗症,对患者生命健康、生活质量威胁极大[3-5]。因此,对深静脉血栓进行准确评估极为重要。纤维蛋白原(fibrinogen,FIB)是血液中重要蛋白质类型,为血液凝固因子,可快速检测体内凝血和纤维溶解功能状态[6]。此外,静脉血栓形成和炎性因子表达情况关系密切,血液内肿瘤坏死因子-α(tumor necrosis factor-α,TNF-α)异常增高可促使细胞大量分泌白细胞介素(interleukin,IL)等,诱导血管内皮细胞中大量淋巴细胞聚集,其可对血管产生刺激性作用,引发深静脉血栓,且血液内炎性因子可造成血管损伤,而血管内皮功能和深静脉血栓具有密切相关性[7,8]。为此,本研究拟选取本院96 例深静脉血栓患者进行分析研究,旨在明确其IL、TNF-α、FIB 表达特征及其与血管损伤情况的关联性。现报告如下。
1 资料与方法
1.1 一般资料 选取2020 年2 月~2021 年12 月本院收治的96 例深静脉血栓患者设为研究组,另选取96 例同期健康体检者设为对照组。研究组男51 例,女45 例;年龄38~69 岁,平均年龄(56.04±10.98)岁;体质量指数18.7~26.9 kg/m2,平均体质量指数(22.79±3.22)kg/m2;血栓位置:腘静脉14 例,股静脉31 例,髂静脉51 例。对照组男53 例,女43 例;年龄39~69 岁,平均年龄(55.62±12.11)岁;体质量指数18.3~27.3 kg/m2,平均体质量指数(23.04±3.05)kg/m2。两组一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准
1.2.1 纳入标准 ①研究组符合《深静脉血栓形成的诊断和治疗指南(第三版)》[9]中深静脉血栓诊断标准;②年龄<70 岁;③患者及其家属对研究内容知晓,签署同意书;④研究组疾病处于急性期,发病至入院时间<14 d;⑤研究组为首次发病。
1.2.2 排除标准 ①存在肾肝等脏器器质性病变者;②哺乳期、妊娠期女性;③存在精神系统疾病者;④伴有感染性疾病者;⑤纳入研究前1 个月内接受输血治疗者;⑥存在内分泌系统、代谢系统、自身免疫系统疾病者;⑦存在全身炎症疾病者;⑧既往存在血栓病史者;⑨纳入研究前采取抗凝、抗血小板聚集等治疗者;⑩存在其他血液系统疾病者;⑪存在恶性肿瘤者;⑫长期应用免疫抑制剂、糖皮质激素等治疗者。
1.3 方法
1.3.1 FIB 检测 抽取两组研究对象外周静脉血4 ml,采取全自动凝血分析仪(ACL TOP 500 CTS 型)测定FIB 水平。
1.3.2 炎症因子指标检测 抽取两组研究对象外周血4 ml,离心处理(3500 r/min,10 min,离心半径9.5 cm),取上层清液,经酶联免疫吸附法测定IL-2、IL-6、IL-10、TNF-α 水平,试剂盒购于上海酶联生物科技有限公司。
1.3.3 外周血CECs 检测 取两组研究对象外周血标本,通过CECs 提取试剂盒(Active Motif 公司)提取CECs,严格按照试剂盒说明书操作执行,通过流式细胞仪对CECs 进行计数。
1.3.4 血管损伤程度评估 通过LGIQ9 彩色多普勒超声仪对病变血管实施超声检查,评分标准:①二维及加压检查提示血管腔彻底压闭为0 分,血管腔部分压闭或可见血栓回声为1 分,血管腔不能压闭且可见血栓回声为2 分;②经彩色多普勒血流显像(color Doppler flow imaging,CDFI)检查可见血流明亮充盈、无缺损为0 分,血流部分缺损为1 分,血流无充盈为2 分;③经灰阶血流成像(gray scale blood flow imaging,B-Flow)检查可见血流均匀、明亮、充盈、血管壁存在清晰结构为0 分,血管腔充盈缺损、可见血栓、血流缓慢、血管壁缺乏清晰结构为1 分,血管壁缺乏清晰结构、血流无充盈为2 分;④经频谱多普勒(spectral Doppler,PWD)检查血流速度、频谱形态正常为0 分,血流频谱存在异常为1 分,无血流频谱为2 分;相关检查结果均由2 名具有丰富临床经验的超声科医师独立评估,若评估结果存在差异则商讨最终结果,分值越高表明血管损伤情况越严重。
1.3.5 PTS 评估 依据Villalta 评估研究组不同PTS情况,共33 分,Villalta 分值≥5 分评定为PTS。
1.4 观察指标 比较两组IL-2、IL-6、IL-10、TNF-α、FIB 及超声评分、CECs 计数,比较研究组不同PTS 情况患者IL-2、IL-6、IL-10、TNF-α、FIB 及超声评分、CECs 计数,分析IL-2、IL-6、IL-10、TNF-α、FIB与超声评分、CECs 计数、Villalta 分值的相关性。
1.5 统计学方法 采用SPSS22.0 统计学软件处理数据,计量资料采取Bartlett 方差齐性检验与Kolmogorov-Smirnov 正态性检验,均确认具备方差齐性且近似服从正态布,以()表示,组间比较行独立样本t 检验,组内比较行配对t 检验;计数资料以率(%)表示,采取χ2检验;血清IL-2、IL-6、IL-10、TNF-α、FIB 水平与超声评分、CECs 计数、Villalta 分值间关联性进行Pearson相关性分析。P<0.05表示差异有统计学意义。
2 结果
2.1 两组IL-2、IL-6、IL-10、TNF-α、FIB 水平及超声评分、CECs 计数比较 研究组IL-2、IL-6、IL-10、TNF-α、FIB、超声评分、CECs 计数均高于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组IL-2、IL-6、IL-10、TNF-α、FIB 水平及超声评分、CECs 计数比较()
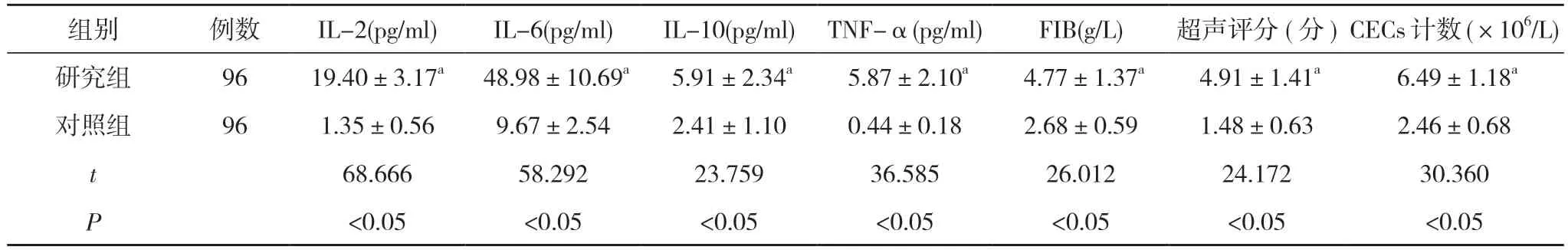
表1 两组IL-2、IL-6、IL-10、TNF-α、FIB 水平及超声评分、CECs 计数比较()
注:与对照组比较,aP<0.05
2.2 研究组不同PTS 情况患者IL-2、IL-6、IL-10、TNF-α、FIB 水平及超声评分、CECs 计数比较 研究组96 例深静脉血栓患者中,24 例发生PTS,其余72 例未发生PTS,发生PTS 患者血清IL-2、IL-6、IL-10、TNF-α、FIB、超声评分、CECs 均高于未发生PTS 患者,差异有统计学意义(P<0.05)。见表2。
表2 研究组不同PTS 情况患者IL-2、IL-6、IL-10、TNF-α、FIB 水平及超声评分、CECs 计数比较()
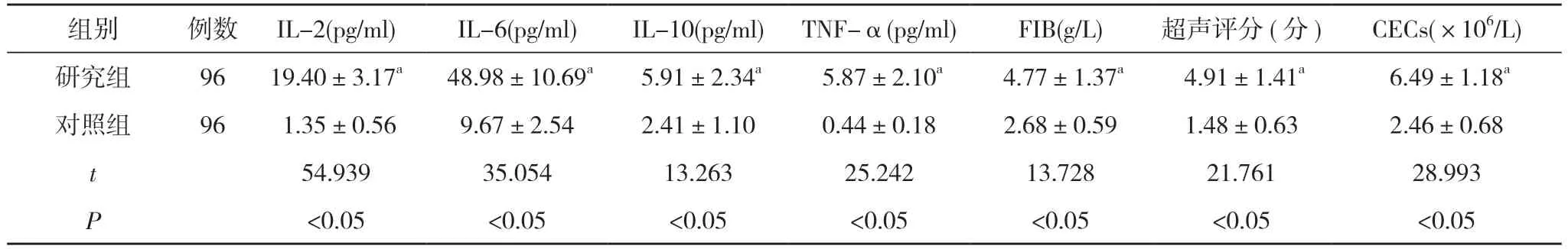
表2 研究组不同PTS 情况患者IL-2、IL-6、IL-10、TNF-α、FIB 水平及超声评分、CECs 计数比较()
注:与未发生PTS 比较,aP<0.05
2.3 血清IL-2、IL-6、IL-10、TNF-α、FIB 水平与超声评分、CECs 计数、Villalta 分值的相关性分析 经Pearson 检验可知,血清IL-2、IL-6、IL-10、TNF-α、FIB 水与超声评分、CECs 计数、Villalta 分值间存在显著正相关关系(P<0.05)。见表3。
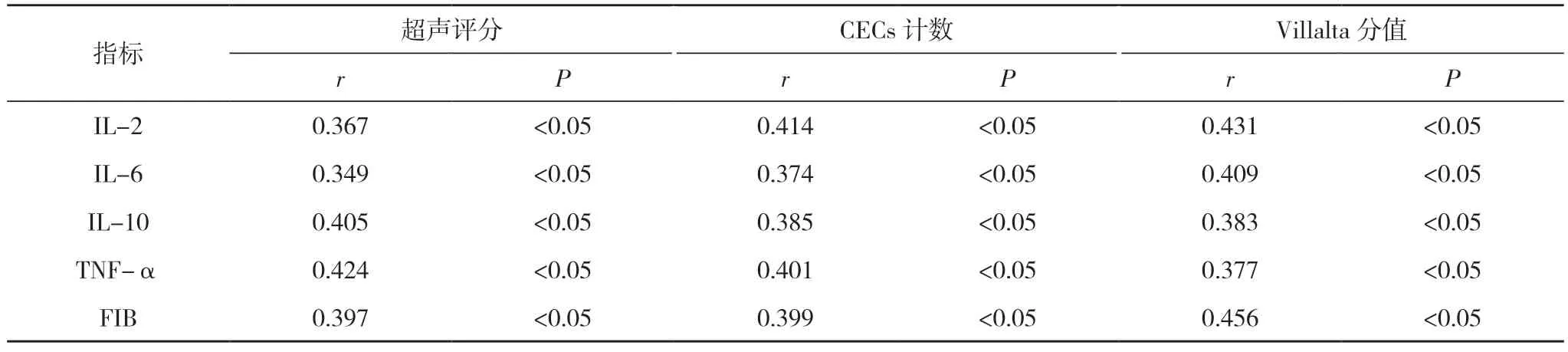
表3 血清IL-2、IL-6、IL-10、TNF-α、FIB 水平与超声评分、CECs 计数、Villalta 分值的相关性分析
3 讨论
炎症因子可参与诸多疾病病理过程,既往临床已证实,深静脉血栓形成过程中血清炎性因子含量异常增高,通过炎症信号通路可加剧血管内皮损伤,而深静脉血栓形成则能进一步活化炎症信号通路,引起、加剧炎性损伤。TNF-α 为炎性反应过程中发生改变最早的炎性因子类型,可直接参与炎性损伤,且可于局部募集诸多炎性细胞,TNF-α 异常高表达状态可促使IL-2、IL-6、IL-10等相关淋巴因子活化,引发淋巴细胞、巨噬细胞等诸多细胞激活,加剧血管内皮损伤,加速深静脉血栓,引起血管损伤[10]。同时,IL-2 可促使FIB沉积,对纤溶予以抑制;IL-6 可增加凝血因子、FIB、组织因子含量,活化内皮细胞,下调凝血抑制因子、上调血小板,导致机体处于高凝状态,增加深静脉血栓形成及血管损伤风险;IL-10 可对血管内皮产生保护作用,主要经外周血单核细胞(PBMCs)发挥作用,PBMCs 上分布有能特异性结合IL-10 的受体CD210,若IL-10 结合于CD210,可激活酪氨酸激酶与Jak 激酶,激活转录因子及信号转导,对NF-kβ 活化予以抑制,以此调节TNF-α、IL-6 等表达,其增高幅度与血管损伤情况关系极为密切。此外,FIB 为肝脏合成的具有凝血功能的一种蛋白质物质,机体出现损伤后,其可通过和血小板作用提升血浆与全血粘滞度,加速血栓形成,可引起继发性纤维溶解功能障碍,上调D-二聚体表达情况。研究指出,如果血浆中FIB 水平异常增高,则深静脉血栓发生率会增加4 倍左右,复发率则会增高1.7 倍左右,因此被认为是深静脉血栓的重要危险因素。同时,FIB含量增高可显著影响血流动力学状态及剪切力程度,对内皮细胞产生不同程度损伤,加快深静脉血栓形成及血管损伤[11,12]。
综上所述,深静脉血栓患者IL、TNF-α、FIB 表达水平明显增高,且增高幅度和血管损伤程度间存在正相关关系,临床实际可根据其表达情况对深静脉血栓及血管损伤程度进行评估。

