鼓室内注射布地奈德联合盐酸氨溴索治疗成人分泌性中耳炎的临床效果研究
汤耀强
分泌性中耳炎的发生与咽鼓管阻塞、耳内气压变化、免疫功能低下、中耳局部感染等因素有关,在上述因素作用下患者听力损失,同时伴随中耳积液,患者可自觉耳内反复胀痛,该病若未及时治疗,病情反复可降低患者生活质量[1,2]。分泌性中耳炎通过解除阻塞以改善患者咽鼓管通气功能,并促进鼓室积液排出,盐酸氨溴索为常用表面活性物质药物,但是单一鼓室内注射给药治疗,患者康复耗时较长,因此,部分医学研究者提出联合布地奈德以提升治疗效果[3,4]。本次研究为论证上述观点,选取本院2018 年1 月~2021 年12 月收治的98 例分泌性中耳炎患者,分组后分别采取鼓室内注射盐酸氨溴索治疗以及鼓室内注射布地奈德联合盐酸氨溴索治疗,比较治疗效果。
1 资料与方法
1.1 一般资料 选取本院2018 年1 月~2021 年12 月收治的98 例分泌性中耳炎患者,按照治疗方法不同分为实验组与对照组,各49 例。实验组男25 例,女24 例;年龄21~45 岁,平均年龄(33.71±4.24)岁;病程1~6 个月,平均病程(3.02±0.99)个月。对照组男26 例,女23 例;年龄20~48 岁,平均年龄(33.77±4.59)岁;病程1~5 个月,平均病程(3.01±0.66)个月。两组患者一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 纳入及排除标准 纳入标准:①患者均听力下降,耳内有闷胀、疼痛、堵塞感,耳镜检查均于患者中耳、鼓膜等部位见气液平面或气泡,部分患者鼓膜呈琥珀色,声导抗筛试验均为C 型图,同时结合患者音叉试验或纯音听阈测试,患者均确诊分泌性中耳炎;②患者均获知本次研究方法与目的,在具体给药方案实施前均表示自愿参与本次研究,本次研究经医院伦理委员会批准。排除标准:①排除非首次分泌性中耳炎入院就诊患者;②排除合并鼓膜穿孔、噪声性听力损伤等其他听觉疾病患者;③排除接受过其他治疗患者;④排除已丧失正常言语沟通能力患者。
1.3 方法 两组患者入院后均取坐卧位,头略向对侧倾斜以确保操作人员可对外耳道实施常规清洁,取棉签沾75%酒精消毒术侧外耳道,1%地卡因溶液1 ml滴入术耳表面麻醉10 min 后吸尽残留液体,先使用鼓膜穿刺针抽取术耳中耳腔内积液,若在抽吸中耳腔内积液的过程中有气泡出现则退出,若无法抽出积液则借助负压装置抽吸中耳内积液,在抽吸完中耳腔内积液后对鼓膜实施表面麻醉,同时请患者头向对侧适当倾斜,以顺利实施鼓室内注射给药,对照组鼓室内注射盐酸氨溴索葡萄糖注射液(石家庄鹏海制药股份有限公司,国药准字H20153133,规格:50 ml)1 ml。观察组在对照组基础上鼓室内注射布地奈德(湖北葛店人福药业有限责任公司,国药准字H20103795)0.5 mg,1 次/d。两组持续治疗2 周为1 个疗程,连续治疗2 个疗程。
1.4 观察指标及判定标准 比较两组患者治疗前后的炎症指标(血清降钙素原、超敏C 反应蛋白、白细胞介素-6)、细胞因子(白细胞、中性粒细胞百分比)、免疫指标(CD3+、CD4+、NK 细胞)、气导阈值(鼓室压、语频气导听阈)、血管通透性指标(透明质酸、血小板活化因子、纤维连接蛋白)以及治疗效果、不良反应发生情况。此外,随访6 个月,比较两组患者不同频率气导平均听阈,包括500 Hz 气导平均听阈、1000 Hz 气导平均听阈、2000 Hz 气导平均听阈、4000 Hz 气导平均听阈。分别于两组患者治疗前、治疗后抽取5~10 ml空腹静脉血,高倍速离心以获得血清,对血清通过酶联免疫吸附法检测血清降钙素原、超敏C 反应蛋白以及白细胞介素-6 炎症因子以及透明质酸、血小板活化因子、纤维连接蛋白血管通透性指标,应用全血分析仪检测白细胞、中性粒细胞百分比细胞因子,应用流式细胞学检测CD3+、CD4+、NK 细胞免疫指标。在安静情况下为患者戴上耳机,选择不同频率请患者聆听,直至无法听到为止。治疗效果判定标准:显效:患者临床不适症状均消失,鼓膜完整且积液消失,言语听力提升>15 dB,声导抗图为A 或As;有效:患者临床症状均改善,鼓膜内陷明显改善,言语听力提升10~15 dB,声导抗图为As;无效:患者临床症状、耳内镜检查以及声导抗图均未改善至有效标准,甚至恶化。总有效率=显效率+有效率。
1.5 统计学方法 采用SPSS21.0 统计学软件处理数据。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异有统计学意义。
2 结果
2.1 两组治疗前后的炎症因子水平比较 治疗前,两组血清降钙素原、超敏C反应蛋白、白细胞介素-6比较,差异无统计学意义(P>0.05)。治疗后,两组血清降钙素原、超敏C 反应蛋白、白细胞介素-6 均较治疗前降低,且实验组血清降钙素原、超敏C 反应蛋白、白细胞介素-6 低于对照组,差异有统计学意义(P<0.05)。见表1。
表1 两组治疗前后的炎症因子水平比较()
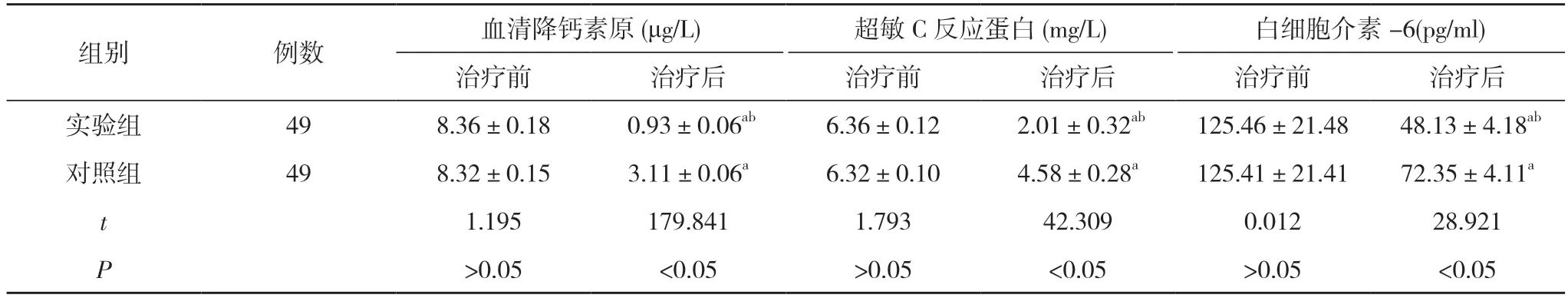
表1 两组治疗前后的炎症因子水平比较()
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
2.2 两组治疗前后的细胞因子水平比较 治疗前,两组白细胞、中性粒细胞百分比比较,差异无统计学意义(P>0.05)。治疗后,两组白细胞、中性粒细胞百分比均较治疗前降低,且实验组白细胞、中性粒细胞百分比低于对照组,差异有统计学意义(P<0.05)。见表2。
表2 两组治疗前后的细胞因子水平比较()
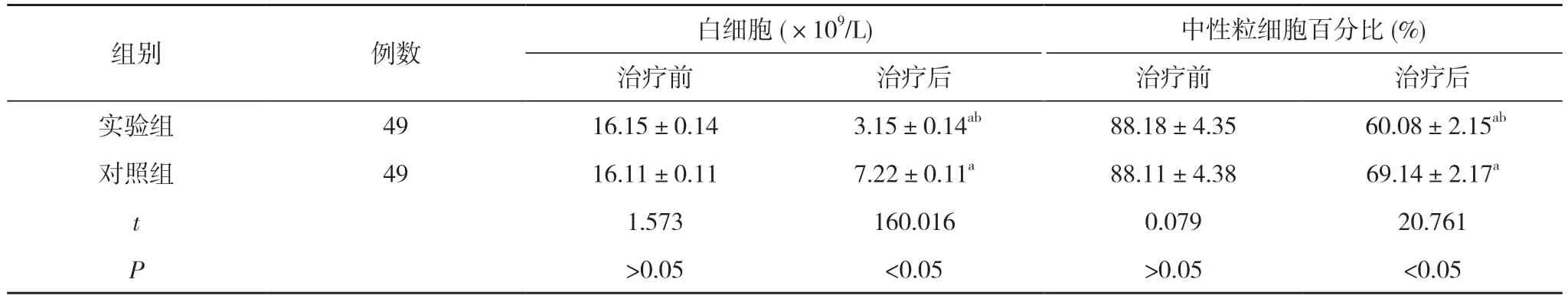
表2 两组治疗前后的细胞因子水平比较()
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
2.3 两组治疗前后的免疫指标比较 治疗前,两组CD3+、CD4+、NK 细胞比较,差异无统计学意义(P>0.05)。治疗后,两组CD3+、CD4+、NK 细胞均较治疗前升高,且实验组CD3+、CD4+、NK 细胞高于对照组,差异有统计学意义(P<0.05)。见表3。
表3 两组治疗前后的免疫指标比较(,%)
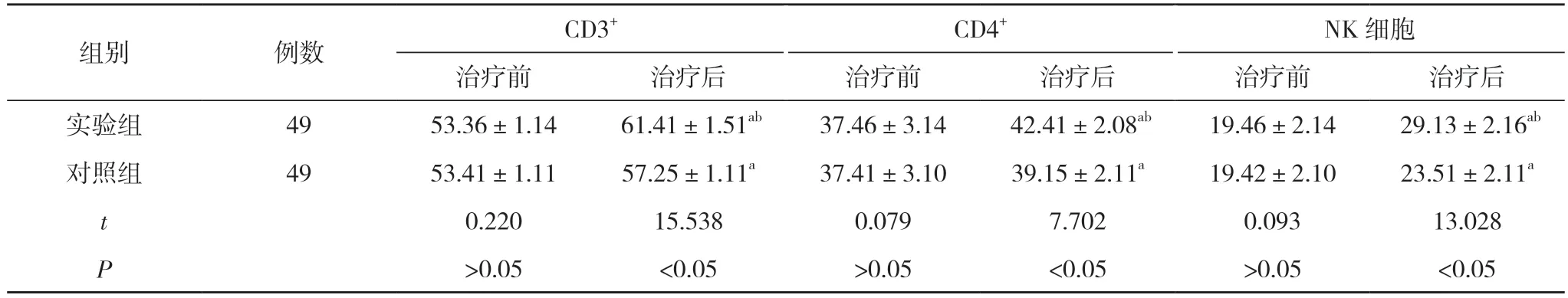
表3 两组治疗前后的免疫指标比较(,%)
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
2.4 两组治疗前后的气导阈值比较 治疗前,两组鼓室压、语频气导听阈比较,差异无统计学意义(P>0.05)。治疗后,两组鼓室压较治疗前降低、语频气导听阈较治疗前减少,且实验组鼓室压低于对照组,语频气导听阈少于对照组,差异有统计学意义(P<0.05)。见表4。
表4 两组治疗前后的气导阈值比较()
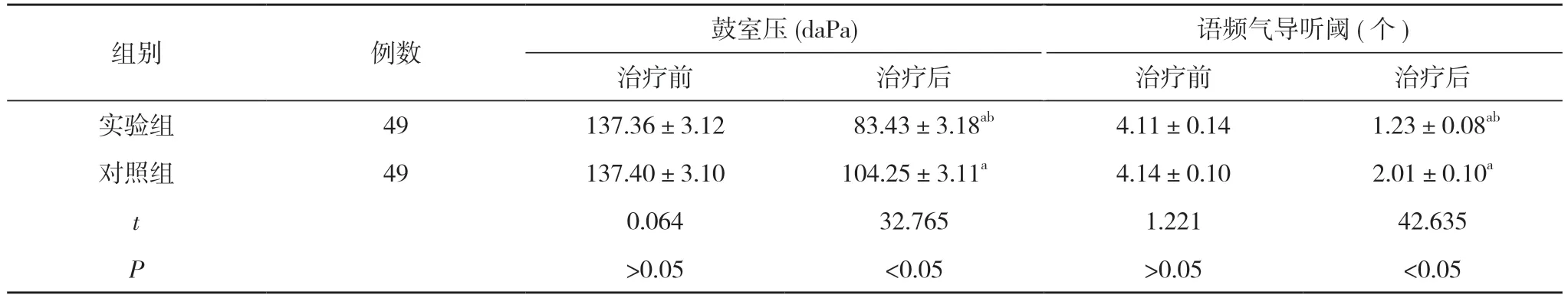
表4 两组治疗前后的气导阈值比较()
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
2.5 两组治疗前后的血管通透性指标比较 治疗前,两组透明质酸、血小板活化因子、纤维连接蛋白比较,差异无统计学意义(P>0.05)。治疗后,两组透明质酸、血小板活化因子均较治疗前降低,纤维连接蛋白较治疗前升高,且实验组透明质酸、血小板活化因子低于对照组,纤维连接蛋白高于对照组,差异有统计学意义(P<0.05)。见表5。
表5 两组治疗前后的血管通透性指标比较()
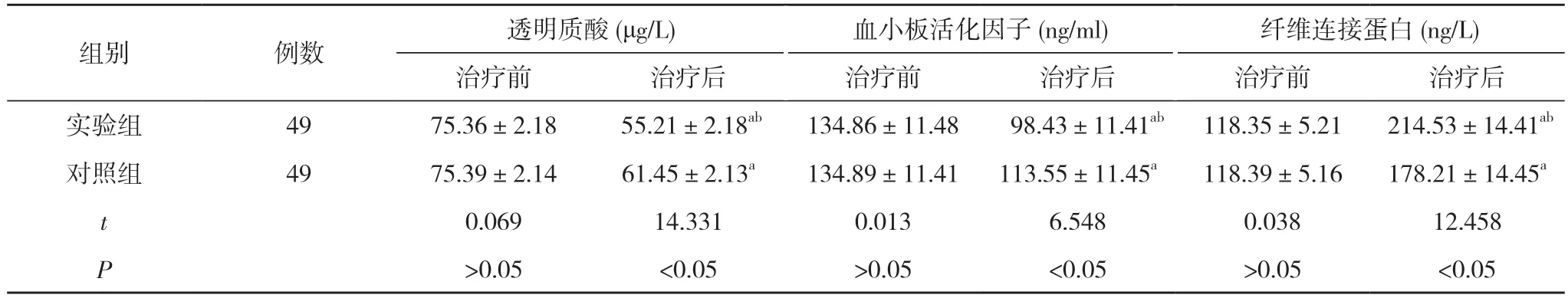
表5 两组治疗前后的血管通透性指标比较()
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
2.6 两组治疗效果比较 实验组治疗总有效率高于对照组,差异有统计学意义(P<0.05)。见表6。
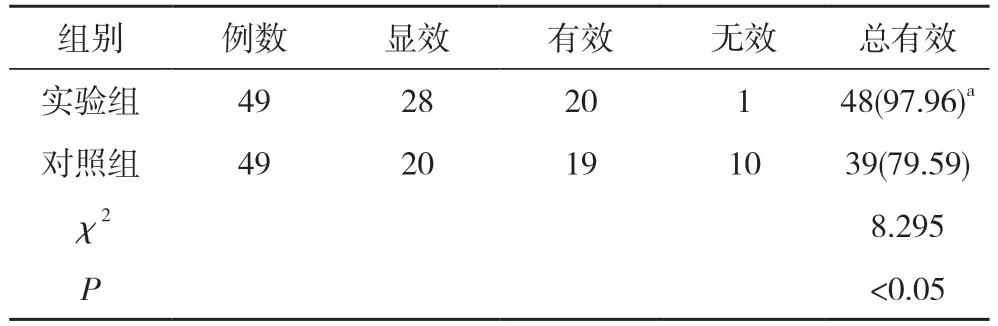
表6 两组治疗效果比较[n,n(%)]
2.7 两组不良反应发生情况比较 实验组不良反应发生率高于对照组,但差异无统计学意义(P>0.05)。见表7。
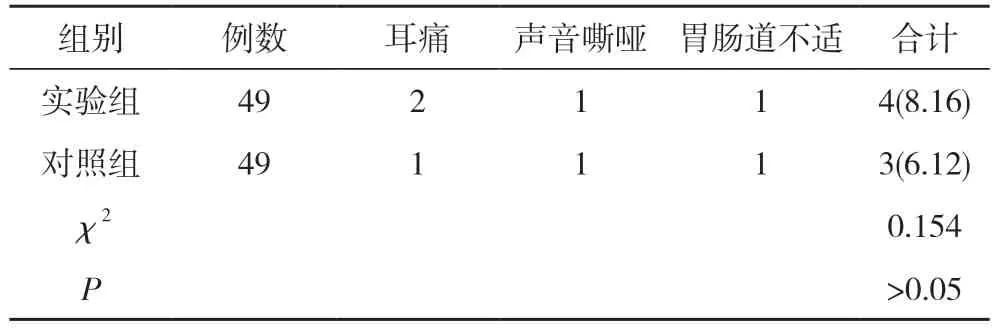
表7 两组不良反应发生情况比较[n,n(%)]
2.8 两组治疗前后不同频率气导平均听阈比较 治疗前,两组500 Hz 气导平均听阈、1000 Hz 气导平均听阈、2000 Hz 气导平均听阈、4000 Hz 气导平均听阈比较,差异无统计学意义(P>0.05)。治疗后,两组500 Hz气导平均听阈、1000 Hz 气导平均听阈、2000 Hz 气导平均听阈、4000 Hz 气导平均听阈均较治疗前降低,且实验组500 Hz 气导平均听阈、1000 Hz 气导平均听阈、2000 Hz 气导平均听阈、4000 Hz 气导平均听阈均低于对照组,差异有统计学意义(P<0.05)。见表8。
表8 两组治疗前后不同频率气导平均听阈比较(,dBHL)
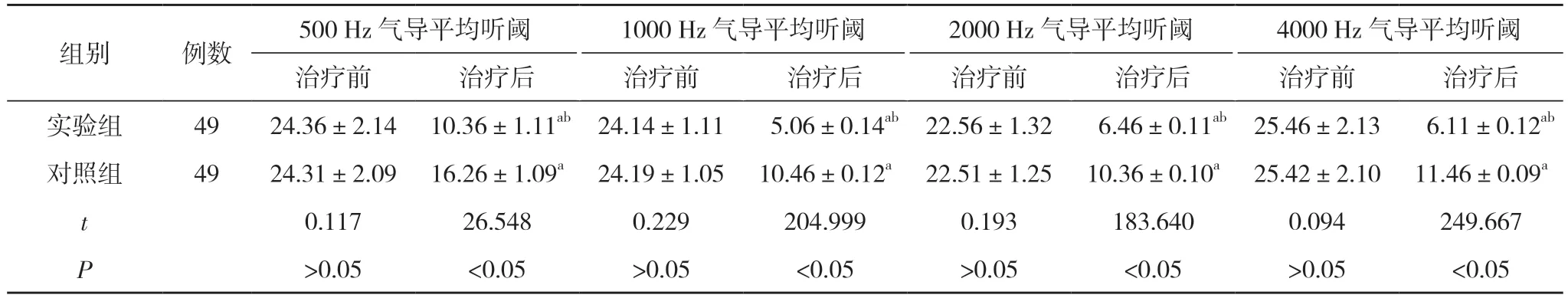
表8 两组治疗前后不同频率气导平均听阈比较(,dBHL)
注:与本组治疗前比较,aP<0.05;与对照组治疗后比较,bP<0.05
3 讨论
分泌性中耳炎患者由于咽鼓管阻塞、中耳腔表面活性物质分泌减少,致使咽鼓管压力增加,中耳处于负压状态,中耳黏膜因耳内压的改变出现充血、水肿,同时中耳黏膜细胞间质渗出,致使患者中耳内出现积液,中耳积液影响患者听力,导致患者听力下降,同时患者伴有耳痛、耳鸣等症状,若未及时行有效治疗增加粘连性病变发生风险[5-7]。因此,对于分泌性中耳炎应尽快排出患者中耳内积液,但是,鼓膜穿刺排液可损伤患者中耳腔内纤毛,同时分泌性中耳炎患者中耳腔内局部发生炎症反应[8]。免疫系统功能异常在分泌性中耳炎疾病发作中发挥着重要的作用,患者中耳在致病原的刺激下,T 雇主淋巴细胞被识别、分化,致使CD3+、CD4+、NK 细胞大量合成并与抗原的结合能力增强[9-11]。
盐酸氨溴索为呼吸系统常用疾病,该药被广泛应用在痰液排出困难引起的急性呼吸系统疾病与慢性呼吸系统疾病临床治疗中,盐酸氨溴索用药后可在患者体内代谢转化为溴己新,溴己新具有促进黏痰排出,溶解分泌物的作用[12,13]。分泌性中耳炎患者盐酸氨溴索的应用可促进鼓室黏膜分泌物排出,改善鼓室黏膜水肿,有利于患者中耳内液体的渗出,使患者鼓室压力逐渐恢复至正常水平,但是该品无法有效改善患者鼓室内黏膜炎症反应,鼓室内局部炎症因子主要依赖于自身免疫系统与细胞因子的吞噬能力,患者康复时间长[14,15]。布地奈德为呼吸科疾病常用糖皮质激素类药物,布地奈德传统给药方式为雾化吸入治疗,分泌性中耳炎患者鼓室内注射给药相较于雾化吸入给药方式可保证患者局部机体表面的血药浓度高,同时由于布地奈德长期滞留于局部可充分发挥抗炎的作用,相较于全身给药可极大提升生物利用率,并有效规避了全身给药引起的不良反应,此外,对于分泌性中耳炎患者该品的应用可稳定溶酶体,为白细胞杀死并吞噬病原体创造有利的环境,促进局部炎症因子的吸收,改善患者血管通透性。以利于患者听力阈值的提升[16,17]。
李立峰[18]临床研究与本次研究结果均显示鼓室内注射布地奈德联合盐酸氨溴索治疗成人分泌性中耳炎总有效率高于应用鼓室内注射盐酸氨溴索的患者。此外,本次研究显示治疗后实验组炎症指标低于对照组,细胞因子、免疫指标、气导阈值、血管通透性及不同频率气导平均听阈等均优于对照组,实验组总有效率高于对照组,差异有统计学意义(P<0.05)。两组患者不良反应发生率比较,差异无统计学意义(P>0.05),由此可见,对于分泌性中耳炎患者鼓室内注射布地奈德、盐酸氨溴索两种药物可协同发挥治疗效果,促进局部炎症因子的吸收,改善患者局部黏膜血管通透性,改善机体免疫能力的同时显著提升患者听力。
综上所述,分泌性中耳炎患者鼓室内注射布地奈德联合盐酸氨溴索治疗可显著提升治疗效果,安全性相对较高,临床有较高的推广价值。

