影响胰腺癌切除术后患者预后的相关危险因素分析
王媛媛 蒙 博 王莹莹
(ThePracticalJournalofCancer,2023,38:0142~0144)
胰腺癌属于消化系统常见的恶性肿瘤之一,好发于40岁以上的男性,常见的首发症状为腹痛或上腹不适,具有病情进展迅速、发现较晚、恶性程度高等特点,预后极差[1-2]。手术是唯一可能治愈胰腺癌的方法,但术后并发症较多,疗效不尽如人意,术后中位生存期不足20个月[3-4]。为此,本研究统计分析在我院行手术治疗的182例胰腺癌患者临床资料,探讨影响胰腺癌切除术后患者预后的相关危险因素,为临床防治方案的制定提供参考,以期提高胰腺癌患者生存率。具体信息如下。
1 资料与方法
1.1 一般资料
回顾性分析2017年1月至2019年6月在我院行手术治疗的182例胰腺癌患者临床资料。纳入标准:符合《胰腺癌诊治指南(2014版)》[5]中胰腺癌相关诊断标准,经病理组织检查确诊;临床治疗完整;接受手术治疗,且手术成功者。排除标准:肝肾等重要脏器功能异常;术前接受放化疗;精神疾患;合并其他恶性肿瘤;术前存在急慢性感染;免疫系统疾病;麻醉禁忌证;血液系统疾病。本研究经医学伦理委员会审核批准。
1.2 方法
以调查问卷方式收集入组患者年龄、性别、分化程度、临床分期、肿瘤大小、淋巴结转移、CD44v6、sPLA2-ⅡA、整合素β1、肿瘤位置、血管侵犯、手术切缘、手术方式、术后化疗、神经侵犯、术后2年存活率等资料。术前采集3 mL空腹肘静脉血,分离取血清,用酶联免疫吸附试验法(ELISA)测定CD44v6、ⅡA分泌型磷脂酶A2(sPLA2-ⅡA)、整合素β1。分析影响胰腺癌切除术后患者预后的相关危险因素。
1.3 统计学方法
应用SPSS 21.0软件分析数据,计数资料以n(%)表示,用χ2检验,多因素使用Logistic回归分析,P<0.05为差异有统计学意义。
2 结果
2.1 胰腺癌切除术后患者预后情况
182例患者胰腺癌切除术后2年存活33例(18.13%)。
2.2 影响胰腺癌切除术后患者预后的单因素分析
单因素分析显示:临床分期、肿瘤大小、淋巴结转移、CD44v6、sPLA2-ⅡA、整合素β1、手术切缘、神经侵犯与胰腺癌切除术后患者预后有关(P<0.05),年龄、性别、分化程度、肿瘤位置、血管侵犯、手术方式、术后化疗与胰腺癌切除术后患者预后无关(P>0.05)。见表1。

表1 影响胰腺癌切除术后患者预后单因素分析/例
2.3 影响胰腺癌切除术后患者预后的多因素分析
多因素分析显示:临床分期Ⅲ~Ⅳ期、肿瘤大小≥4 cm、淋巴结转移、CD44v6≥2.87 ng/μL、sPLA2-ⅡA≥0.68 ng/mL、整合素β1≥1.68 ng/μL、手术切缘阳性、神经侵犯是影响胰腺癌切除术后患者预后的高危因素(P<0.05)。见表2-3。

表2 影响胰腺癌切除术后患者预后的影响因素变量赋值情况
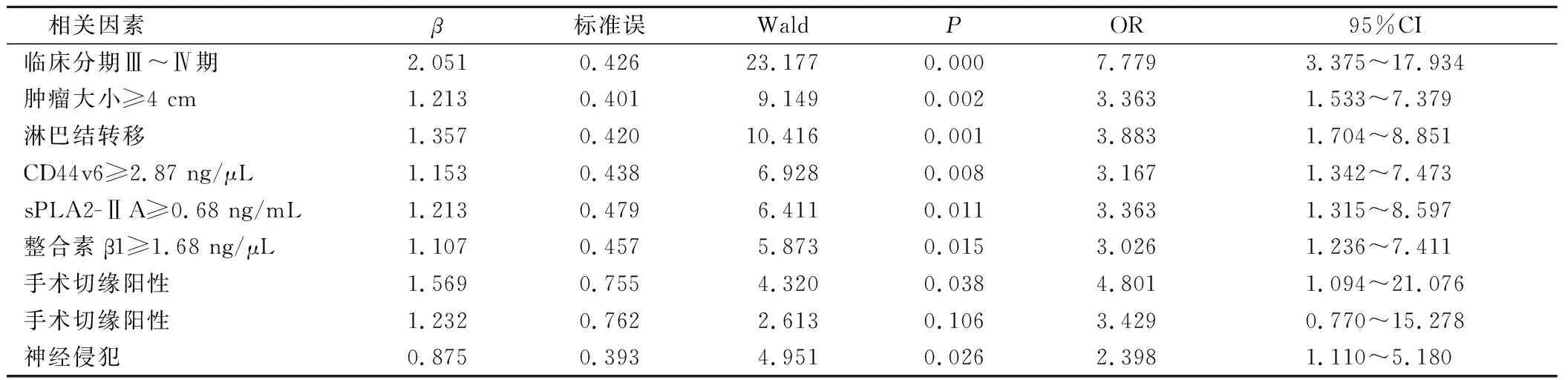
表3 影响胰腺癌切除术后患者预后的多因素分析
3 讨论
胰腺癌生长位置隐蔽,且周围重要组织器官较多,胰腺包绕门静脉及其他大血管,患病早期易侵犯胆总管胰腺段,容易出现淋巴结转移,具有转移性高、侵袭性高、易复发等特点,被称之为“癌中之王”,是死亡率最高的十大恶性肿瘤之一[6-7]。根治性切除术是临床公认胰腺癌获得长期生存的唯一有效手段,但手术切除率仅为10%~20%,预后极差。了解、掌握影响胰腺癌术后的相关危险因素,对于临床治疗方案的制定具有重要指导意义。
本研究结果显示,临床分期Ⅲ~Ⅳ期、肿瘤大小≥4 cm、淋巴结转移、CD44v6≥2.87 ng/μL、sPLA2-ⅡA≥0.68 ng/mL、整合素β1≥1.68 ng/μL、手术切缘阳性、神经侵犯是影响胰腺癌切除术后患者预后的高危因素。①临床分期Ⅲ~Ⅳ期。临床分期越晚者肿瘤体积越大、侵犯深度越高、生物学行为越差,易累及周围组织器官,病情严重,影响预后[8]。②肿瘤大小≥4 cm。肿瘤大小是判断肿瘤病理分期的主要依据,肿瘤直径越大者肿瘤生长时间越长,分期较晚,越易侵犯周围组织,术后复发风险较高,预后较差。③淋巴结转移。发生淋巴结转移者临床分期较晚,肿瘤组织侵蚀范围相对较广,术后易发生肿瘤转移,且术中清扫难度较大,增加手术风险,并发症随之增多,预后较差[9]。④CD44v6≥2.87 ng/μL。CD44v6术细胞黏附分子,具有活化淋巴结处于细胞间传导、促进细胞间黏附、介导淋巴结归巢等多种生物功能,与肿瘤生长、转移密切相关[10]。CD44v6高表达时可促进蛋白水解酶活化,形成肿瘤血管,促使肿瘤细胞脱离原发病灶,易引起肿瘤转移、浸润,增加术后复发风险,影响预后。⑤sPLA2-ⅡA≥0.68 ng/mL。sPLA2-ⅡA可水解代谢产生花生四烯酸,经下游脂氧合酶、环氧合酶途径进一步产生脂类活性物质,如白三烯、前列腺素、血小板活化因子等,在机体免疫防御、脂质平衡、炎性反应等生理病理过程中发挥关键性作用,与胰腺癌发生、转移、侵袭、预后密切相关[11]。⑥整合素β1≥1.68 ng/μL。整合素β1属于异二聚体跨膜糖蛋白,可经胞内段连接细胞骨架,促进细胞外基质-整合素-细胞骨架跨膜复合体形成,细胞外信号可经其传导至细胞骨架蛋白,促使细胞骨架重构,造成细胞间的机械联系和细胞形态改变,促使细胞移动、变形,并经多种细胞途径对胞内蛋白表达与基因转录进行调节,影响细胞增殖、生长、分化、迁移、侵袭[12-13]。患病早期机体整合素β1呈低表达,致肿瘤细胞与细胞外基质组分的黏附作用减弱,促使局部肿瘤生长、扩散,随着肿瘤细胞进入血循环,引起整合素β1表达水平增高,促使肿瘤细胞在血管内皮细胞表面黏附、增殖,增加术后复发风险,预后较差。⑦手术切缘阳性。胰腺癌解剖位置特殊,加上其与周围血管的毗邻关系,不易控制肠系膜上动脉切缘,易残留肿瘤细胞而引起切缘阳性,残留的肿瘤组织会增加术后复发风险,影响患者生存率,预后较差。⑧神经侵犯。沿着神经束膜扩散、侵袭是胰腺神经侵犯的特征,神经周围侵袭率高时,术中难以彻底清扫可能侵犯的神经丛,增加术后转移、复发发生风险,影响预后[14-15]。
综上所述,临床分期Ⅲ~Ⅳ期、肿瘤大小≥4 cm、淋巴结转移、CD44v6≥2.87 ng/μL、sPLA2-ⅡA≥0.68 ng/mL、整合素β1≥1.68 ng/μL、手术切缘阳性、神经侵犯是影响胰腺癌切除术后患者预后的高危因素。

