带状疱疹相关性三叉神经痛镇痛方法的研究进展
刘永清,林相宏,林慧丹,陈晓薇,黄长顺
带状疱疹相关性神经痛(ZAP)分为持续30 d内的急性带状疱疹相关性神经痛(AHN)、持续30~90d的亚急性带状疱疹相关性神经痛(SHN)和持续>90d的带状疱疹后神经痛(PHN)[1]。带状疱疹(HZ)累及颅神经时,以三叉神经的受累最为常见[2],三叉神经支受累是PHN的独立危险因素[3]。为便于描述,本文将累及三叉神经的带状疱疹相关性神经痛称为带状疱疹相关性三叉神经痛(TZAP),拟对其机制和治疗方案的研究进展进行综述。
1 TZAP发病机制
研究发现,相比胸腰段的PHN,发生于三叉神经区域的PHN有更明显的针刺痛和/或麻木感,烧灼感以及异位痛较少[4],这种现象可能与A、A及C神经纤维的异常有关[5]。通过对眼带状疱疹(HZO)患者健侧和患侧的皮肤取样,Truini等[6]发现患侧表皮和真皮层中确实有神经纤维数量减少,且受损的主要是无髓鞘神经纤维,目前尚无胸腰段PHN和TZAP的活检对比研究。
受到动物实验造模困难的限制,PHN疼痛机制的研究十分受限,且研究局限于对背根神经节(DRGs),并未涉及三叉神经。尽管目前可以通过给大鼠注射树脂毒素来建立PHN的疼痛模型,但其只能对疼痛进行模拟,因此大多用于评价治疗效果而非机制研究[7]。虽然通过将人类细胞如淋巴细胞等移植于严重免疫缺陷(SCID)小鼠体内的方法,可以研究HZ相关的机制研究[8],然而此类模型受限于需要移植特定的人类细胞,无法完全模拟感染水痘-疱疹病毒(VZV)人体的过程,且无法建立PHN的疼痛模型,因此该模型大多难以进行多个系统的研究。此外,1型单纯疱疹病毒(HSV-1)与VZV具有相似的经逆行轴突转运后侵入DRGs的特性,因此研究者也经常使用HSV-1感染小鼠后进行疱疹相关性神经痛病理机制的研究[9]。
2 TZAP的镇痛治疗
2.1 药物治疗 目前尚无治疗TZAP的特效药,治疗ZAP的镇痛药包括一线的加巴喷丁类药物、5%利多卡因贴剂和三环类抗抑郁药(TCAs),二线或三线的推荐药物有阿片类药物、曲马多以及8%辣椒素贴剂等[10]。
2.1.1 一线治疗药物 加巴喷丁类代表药物有加巴喷丁和普瑞巴林,两者在治疗TZAP中,相比治疗原发性三叉神经痛的卡马西平有更好的疗效和安全性[11]。此外新研发的苯磺酸米罗加巴林目前已有在临床应用的报道[12],但尚缺乏更加长期的药物研究。5%利多卡因贴剂治疗TZAP和胸腰部PHN的疗效相近,但其应用于三叉神经支配区域时会发生更多的不良事件[13]。虽然不良事件大多为轻度皮肤不适,但在TZAP的患者中需谨慎使用,可作为其他方案无效或患者无法耐受其他治疗方案时的选择。有报道称头面部PHN患者相比胸腰部PHN患者更容易发生严重抑郁[4],但目前并没有TCAs应用于TZAP方面的研究报道。在治疗PHN患者时,单独使用TCAs通常会由于其不良反应而影响用药量,进而影响镇痛效果,因此会与阿片类、加巴喷丁类等药物联合使用,通过不同的镇痛机制实现减少用药量的同时加强镇痛效果[14]。
2.1.2 二、三线治疗药物 目前阿片类药物用于TZAP的治疗报道较少,此类药物或许可通过局部神经节注射的方式缓解疼痛,但需要更多的研究支持此结论。目前并未发现曲马多在治疗不同区域的TZAP的效应有差异,通常在临床用作补充镇痛用药。既往通常认为曲马多为全身性镇痛药,目前有研究发现,曲马多可能影响离子通道的变化,起到降低伤害性神经元兴奋性的作用[15],因此有学者认为曲马多可作为局部用药用于镇痛,但目前尚未发现局部应用于三叉神经支或神经节的案例报道。有报道称,高浓度(8%)辣椒素贴剂治疗TZAP有效,但并没有大样本的对照研究来论证其有效性,仅为个案报道[16]。此外,也有报道称高浓度辣椒素在治疗三叉神经痛和躯体PHN时均有明显效果,其治疗后8周内的数字疼痛评定量表(NPRS)分数相比基线均有不同程度的下降[17-18]。
2.2 微创介入治疗 微创介入治疗具有低风险和高效镇痛的特点,目前在TZAP中已有不同程度的应用(表1)。随着影像学技术的发展,临床上可辅以超声或CT技术,相比传统定位方法具有更加安全高效的特点。
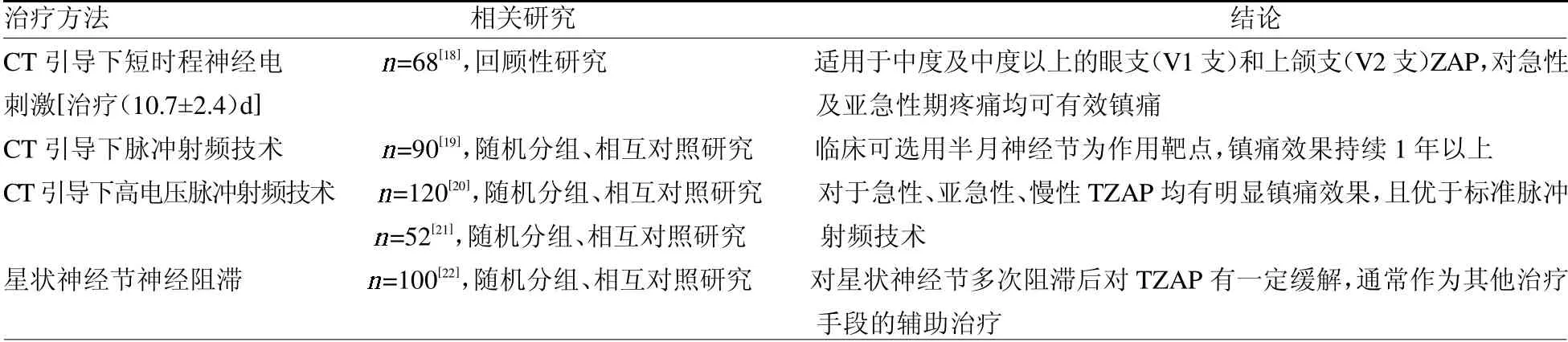
表1 不同介入治疗手段的临床结论
2.2.1 神经调控技术 神经调控技术包括神经电刺激与脉冲射频(PRF)技术,目前已应用于TZAP的治疗中。
2.2.1.1 神经电刺激技术 在CT及超声的辅助下,该技术目前已经可以精确作用于三叉神经的分支[18,23]。对于其应用于下颌支(V3支)走行处的下颌关节有破损风险的问题,Zhao等[24]报道了1例在高颈区(C1-C2)放置电极后在V3区实现镇痛的案例,因此V3区的镇痛或可通过其他位点的镇痛实现覆盖。
2.2.1.2 PRF技术PRF技术治疗TZAP的疗效确切[25],临床可选取半月神经节或交感神经节作为作用点[19-20]。
2.2.2 神经介入技术 神经介入技术相比神经调控技术更加经济,对患者影响相对较小,在治疗TZAP中也常有应用,目前的神经介入技术包括有神经阻滞、神经离断或毁损等。
2.2.2.1 神经阻滞技术 目前在临床上治疗TZAP时通常选取星状神经节或三叉神经节作为阻滞点,注射物选用局部麻醉药、糖皮质激素、臭氧或神经营养药物中的一种或几种。研究表明仅作单次阻滞星状神经节时效果并不理想[26],通常需多次阻滞来达到镇痛效果。但有研究表明,HZO患者进行间断眶上神经的神经阻滞和短时程电刺激相比,患者VAS评分下降不及后者明显[27]。在临床上,此项技术通常作为口服镇痛药物或神经调控技术的辅助治疗来提高镇痛效果。对于TZAP患者,单纯选取神经阻滞技术可能难以达到理想镇痛效果,可作为口服药物或神经调控技术的辅助治疗。
2.2.2.2 神经离断或毁损技术 TZAP患者的神经毁损性治疗目前并没有大样本的研究,仅有相关的个案报道。Zheng等[28]报道了1例持续3个月剧烈疼痛的患者在接受口服药物、利多卡因贴剂和神经阻滞的治疗后,疼痛缓解不明显,考虑患者植入心脏起搏器,无法接受射频热凝术,最终为患者采取了半月神经节注射0.25%阿霉素0.5 ml、甲基泼尼松龙20mg的治疗方案,相隔1周后再次接受该方案注射治疗,第2次治疗后1周,患者VAS评分即从70/100mm下降至15/100mm,1年后患者疼痛完全缓解。神经毁损由于其不可逆性,毁损后并发症相对其他治疗手段更加多种,因此在临床需谨慎使用。
3 预防
TZAP的发病原因目前并不清楚,但考虑其与HZ的密切关系,专家共识认为应当将HZ疫苗视为ZAP的“一级预防”手段。预防带状疱疹发病的疫苗目前有2种,即减毒活疫苗和重组亚单位疫苗,相比之下,重组带状疱疹疫苗更加安全,可降低97%的HZ风险,在70岁以上的人群中同样适用,但却难以在单次注射后建立有效的免疫,所以常需两针剂的注射,目前重组带状疱疹疫苗已逐步替代减毒活疫苗,成为预防带状疱疹的主要疫苗[29]。
4 展望
TZAP研究报道目前相对较少,且多数为临床队列研究,相对局限。目前已有文献表明,头面部的ZAP与躯干部的ZAP性质存在不同[4],提示其发病机制可能并不完全一致。受限于ZAP造模水平,相关动物实验研究难以取得进展,未来或许可以通过改进动物模型进而促进其发病机制的研究。尽管机制不明,但是脉冲射频和神经电刺激相比其他手段,在治疗TZAP时,明显具有更持久的镇痛效果、更少的全身不良反应等特点,或许可作为未来治疗TZAP的主要方法。

