冷圈套内镜下黏膜切除术治疗胃肠道黏膜平坦型病变的效果
段超勤 杨建龙
胃肠道黏膜平坦型病变是临床常见病及多发病,指胃肠道内黏膜局部增生而出现的扁平隆起性病变,早期并无特异性症状,若无法得到及时治疗,随着疾病进展,有癌变风险,患者可出现消化道出血、腹痛及贫血等症状,进而提高病死率[1]。手术方案一直是临床治疗胃肠道黏膜平坦型病变的主要手段,既往常用内镜下电凝切除术,虽可有效切除肿瘤,但切除深度难以把握,仅在治疗隆起性息肉、带蒂型息肉中取得良好效果,但对于胃肠道黏膜平坦型病变若无法掌握切除深度,极易引起并发症,且病变切除不彻底,复发率较高[2-4]。现阶段临床多采用冷圈套内镜下黏膜切除术(CS-EMR)对消化道表浅型病变进行治疗,可取得良好效果,但应用该种手术方式与热圈套内镜下黏膜切除术(HSEMR)比较治疗胃肠道黏膜平坦型病变患者效果的研究较少[5]。本次选取南京医科大学附属苏州医院于2019 年1 月-2021 年12 月收治的90 例胃肠道黏膜平坦型病变患者,拟探讨胃肠道黏膜平坦型病变应用CS-EMR 治疗的效果。
1 资料与方法
1.1 一般资料 回顾性分析患者临床资料,研究对象选取本院于2019 年1 月-2021 年12 月收治的90 例胃肠道黏膜平坦型病变患者。纳入标准:经胃肠镜检查确诊,且病变≤1.0 cm;年龄>18 岁;影像学检查及病历等资料完整。排除标准:存在手术禁忌证;合并恶性肿瘤;合并肝肾功能不全;中途自愿退出;合并血液系统疾病;局部注射后病变抬举不完全;对可疑黏膜下病变部位采用超声微探头进行扫描,病变侵犯固有肌层。按不同手术方式将患者分为对照组(n=45)与试验组(n=45)。本研究经南京医科大学附属苏州医院伦理委员会批准。
1.2 方法
1.2.1 设备仪器及术前准备 选取GIF-H260 型常规内镜、CV-290 型高清内镜、VIO200D 型高配电切装置及电圈套器(常州九虹)。入组者均行胃肠镜、CT 等检查,观察病变形态、表面光滑度等;完善各项术前检查,如血常规、血型检查及心电图等。内镜检查前1 d,指导患者低纤维少渣饮食。肠道准备:所有结肠黏膜病变患者术前口服清肠剂进行肠道准备,即1 袋复方聚乙二醇电解质散(Ⅱ)(生产厂家:深圳万和制药有限公司,批准文号:国药准字H20030827,规格:68.56 g/袋)加温水制成2 L的清肠剂进行口服以清除肠腔大便,直至大便为清水样,结肠镜下治疗在喝完所有清肠剂后5~7 h 进行。采用波士顿肠道准备评分量表进行评分,评分>6 分,即为合格[6]。
1.2.2 手术方法 所有手术患者均由经验丰富的麻醉医师静脉推注20 mg 丙泊酚(生产厂家:西安力邦制药有限公司,批准文号:国药准字H20163040,规格:10 mL∶0.2 g)行静脉麻醉,并行心电监护,由经验丰富医师完成手术。对照组行HS-EMR。采用内镜检查对患者进行诊断,明确病变所处部位,护士依据患者实际情况对穿刺部位进行选择及调整,手持内镜注射针于病变下方黏膜下层刺入,取0.3%靛胭脂(生产厂家:西南药业股份有限公司,批准文号:国药准字H50021944,规格:10 mL∶40 mg)适量黏膜下注射至病灶抬起,以分离黏膜下层与病变;医师持热圈套器于内镜工作通道下将热套圈器送达病变位置,将病变完全套取、收紧并上提,操作中注意远离肠壁,凝切功率调节为30 W,先行电凝随后电切除病变。试验组行CS-EMR。医师持冷圈套器于内镜工作通道下将冷套圈器送达病变位置,用冷圈套器将病变处及病变边缘外2 mm正常组织进行套取,快速收紧圈套器切除病变。其余操作同对照组。两组切除病变后均冲洗黏膜缺损部位,观察黏膜边缘,若创面未见渗血且较为干净,将所切除病变及时送检,并退出内镜;若创面可见少量渗血,对创面采用钛夹夹闭后退出内镜;术后将患者送至病房,给予静脉补液以预防出血,指导患者于术后首日禁饮、禁食,术后第2 天可适当摄入流质食物,逐渐过渡至正常饮食。
1.3 观察指标及判定标准(1)围手术期指标:术中记录病变切除时间、手术时间及出血量,术后记录住院时间。病变切除时间为开始切除病灶直至切除结束时间。(2)治疗效果:病灶完全切除,裸露固有肌层为基底,且切缘为正常组织为显效;病灶完全切除,切缘残留2 mm 病变组织,基底未见残留为有效;病灶未完全切除为无效。总有效率=(显效+有效)例数/总例数×100%。(3)完整切除率:记录患者完整切除病灶情况,计算完整切除率。病灶标本底侧缘、底部及周缘活检标本中可见病变组织为不完整切除。(4)术后并发症:记录出血、穿孔及感染病例,计算发生率。
1.4 统计学处理 用SPSS 24.0 软件分析研究数据,计量、计数资料分别用()、率(%)表示,分别行t、χ2检验,P<0.05 表示差异有统计学意义。
2 结果
2.1 两组一般资料比较 对照组男28 例,女17 例;年龄25~75 岁,平均(49.59±2.48)岁;部位:胃15 例,肠30 例。试验组男30 例,女15 例;年龄28~71 岁,平均(49.84±2.61)岁;部位:胃15 例,肠30 例。两组一般资料比较,差异均无统计学意义(P>0.05),具有可比性。
2.2 两组围手术期指标比较 与对照组比较,试验组病变切除时间、手术时间均更短,出血量更少(P<0.05),两组住院时间比较,差异无统计学意义(P>0.05)。见表1。
表1 两组围手术期指标比较()

表1 两组围手术期指标比较()
2.3 两组治疗效果比较 对照组总有效率为75.56%,低于试验组的95.56%,差异有统计学意义(χ2=7.282,P=0.006),见表2。

表2 两组治疗效果比较[例(%)]
2.4 两组完整切除率比较 试验组完整切除率为93.33%(42/45),对照组完整切除率为91.11%(41/45),两组比较,差异无统计学意义(P>0.05)。
2.5 两组术后并发症发生情况比较 试验组术后并发症发生率为4.44%,高于对照组的17.78%,差异有统计学意义(χ2=7.601,P=0.005),见表3。
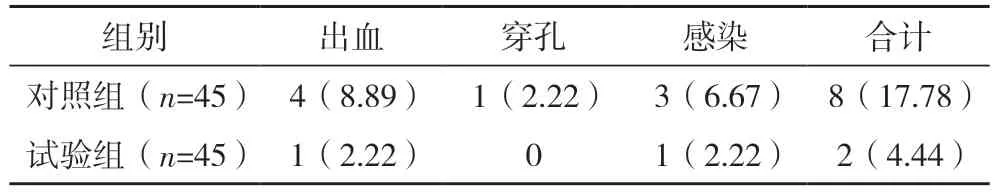
表3 两组术后并发症发生情况比较[例(%)]
3 讨论
胃肠道黏膜平坦型病变在我国发病率较高,且发病因素复杂,主要包括黏膜及黏膜下层、黏膜肌层及固有肌层病变等,其胃部病变及结肠病变均较高,早期没有,特异性症状,部分患者多表现为上腹部不适、反酸、腹部隐痛及大便性状改变等症状[7-9]。由于部分胃肠道黏膜平坦型病变存在恶变风险,临床认为需及时实施手术治疗,以避免病变恶化[10]。传统手术为开放性术式,对机体创伤性大,且预后较差,不利于患者生活质量提高[11]。随着内镜技术不断发展及更新,内镜辅助手术已被广泛应用于胃肠道黏膜平坦型病变治疗。HS-EMR 因具有操作简便、安全性高及创伤性小等优势,在临床得到广泛应用,其病变完整切除率高,但术后易发生穿孔、迟发性出血等[12-15]。CS-EMR 最早在临床中应用是治疗早期胃癌患者,可获得与根治性手术相当的疗效,目前该技术被发现可用于治疗胃肠道黏膜平坦型病变[16-20]。EMR 切除方法较多,包括黏膜分次切除、直接圈套切除法、套帽法、套扎法及双内镜法等,而CS-EMR 采用冷圈套切除法,手术操作中黏膜下注射是其关键步骤[21-24]。
本研究中试验组采用CS-EMR 治疗,结果显示,与对照组比较,试验组病变切除时间、手术时间均更短,出血量更少(P<0.05);总有效率比较,试验组为95.56%,高于对照组的75.56%(P<0.05);术后并发症发生率比较,试验组为4.44%,低于对照组的17.78%(P<0.05)。耿艳丽[25]选取50 例平坦型胃肠道黏膜肿瘤患者开展研究,其中25 例实施EMR 治疗,结果显示,观察组总有效率为96.00%,高于对照组的64.00%,且并发症发生率为12.00%,低于对照组的48.00%,与本研究结果相似,提示CS-EMR 治疗胃肠道黏膜平坦型病变,可完全切除病灶,促进患者及早恢复,并发症少。分析原因,CS-EMR 是一种微创术式,对人体创伤性小,有利于减少出血量,且操作简便,手术时间短,术野清晰可提高操作安全性,进而促进患者术后及早恢复。CS-EMR 主要通过将药物注射于黏膜层与黏膜肌层,以达到分离病灶目的,再利用冷圈套器彻底切除病变组织,相较于热圈套器切除术,可减轻对组织损伤,以此提高疗效[26]。其次,热圈套器切除治疗时一旦操作时间过长就可损伤黏膜下血管,进而增加术后并发症风险,而CS-EMR 在操作过程中可避免损伤正常组织,且可及时发现出血情况并止血,有利于减少并发症。本研究还发现,与对照组比较,试验组完整切除率更高,但差异无统计学意义(P>0.05),提示CS-EMR 可取得与HSEMR 相近完整切除率,是一种安全、有效的手术方式。分析可能原因在于:采用黏膜下注射可将病变及其周围范围的黏膜下层及固有肌层分离,间接扩大病变水平及垂直切除范围;其次,黏膜下注射抬举易于圈套器套取病变后进行机械性勒除,可弥补冷圈套器因特殊结构而导致的病变勒除后黏膜破损处残留物凸起的缺陷。同时,CS-EMR 操作更为简单,无须电凝电切,可避免热损伤,将圈套器直接收紧将病变切除,可避免电烧灼所致组织坏死,有利于降低出血及迟发穿孔风险。CS-EMR 用于胃肠道黏膜平坦型病变可一次性切除,且出血率较低,采用止血钳可基本避免出血发生,但手术操作对医师技术要求较高,且不适宜治疗较大病变。此外,本研究仅探讨了≤1.0 cm 的病变,需后续进一步探讨CS-EMR 在其他类型病变切除中的安全性及有效性。
综上所述,CS-EMR 用于治疗胃肠道黏膜平坦型病变,可缩短手术时间,完全切除病灶,术后并发症少,值得临床广泛推广应用。

