p53基因突变与骨髓增殖性肿瘤临床特征及预后关系*
李艳秋 丁超 胥国强 刘娟 王欣
(遂宁市中心医院1.血液科;2.检验科,四川 遂宁 629000)
骨髓增殖性肿瘤(Myeloproliferative neoplasms,MPN)是一种因骨髓中一系或多系骨髓细胞持续异常增殖引起的血液系统克隆性疾病,临床以血栓、出血、脾大等为主要表现,随着病情进展可转化为骨髓纤维化及急性白血病,严重影响患者生存质量[1-3]。近年来研究发现,绝大多数MPN患者存在不同的基因突变,给临床MPN的诊断及患者预后评估带来了极大的便利[4-5]。p53基因是当前发现的与人类肿瘤相关性最高的一种基因,与乳腺癌、食管癌、多发性骨髓瘤的发病、淋巴结转移及预后关系密切,可为多种肿瘤疾病的靶向治疗提供参考依据[6-7]。已有研究证实,p53基因突变在骨髓增生异常综合征(Myelodysplastic syndromes,MDS)的发生及转归中发挥重要作用[8],但有关p53基因突变在MPN患者中的分布情况研究报道较少。本研究分析了p53基因突变与MPN临床特征及预后的关系,旨在加强对MPN发病机制的理解,为MPN预后不良高风险人群的筛查提供新的思路。
1 资料与方法
1.1 一般资料 选取2017年1月~2020年1月我院收治的MPN患者126例。纳入标准:①临床检查符合2008年WHO颁布的造血和淋巴组织肿瘤分类标准中有关MPN的诊断标准[9],且均经骨髓检查、影像学检查、组织活检等确诊。②患者性别不限,年龄≥18岁,均为初诊患者。③一般临床资料、实验室资料完整患者。④患者知情同意,签署知情同意书。排除标准:①合并其他血液肿瘤患者。②既往存在MPN治疗史患者。③合并重要脏器功能障碍、自身免疫性疾病、血液系统疾病患者。④存在严重认知功能障碍,难以配合治疗患者。126例MPN患者中男性71例,女性55例,年龄35~70岁,平均(56.73±10.24)岁;真性红细胞增多症(PV)47例、原发性血小板增多症(ET)64例、原发性骨髓纤维化(PMF)15例。本研究经医院伦理委员会批准,符合赫尔辛基宣言。
1.2 研究方法
1.2.1 一般临床资料收集 收集患者的性别、年龄、身体质量指数(BMI)、基础疾病史(糖尿病、高血压)、血红蛋白(HB)、白细胞计数(WBC)、血小板计数(PLT)、骨髓原始细胞比例、脾肿大和血栓栓塞发生情况等一般临床资料。
1.2.2 染色体核型分析及预后分层 患者就诊后行骨髓穿刺术抽取骨髓血0.2~0.3 mL培养骨髓细胞,收集骨髓细胞常规制片,采用G显带技术进行核型分析;根据患者染色体核型结果参考国际预后积分系统(IPSS)染色体核型分组标准对患者进行染色体核型预后分层,分为低危、中危和高危。
1.2.3p53基因突变检测 所有患者均于首次治疗前取空腹静脉血5 mL,低温离心后分离血浆和血细胞,血细胞层用于提取基因组DNA。取样品基因组DNA 10~17 ng,采用Ion Torrent检测平台中的Ion Ampliseq超高多重PCR靶向技术,富集112个血液肿瘤相关基因。采用二代测序技术检测p53基因突变情况,平均基因覆盖率为97.10%,平均测序深度为1314×;测序后数据利用dbSNP、1000genome、polyphen2、cosmic等数据库进行筛选和突变验证。
1.2.4 随访 所有患者均于确诊之日起进行随访,随访形式包括门诊定期随访、问卷及电话随访。随访截止时间为2021年6月30日,中位随访时间为20.0(3.0~54.0)个月,总生存(OS)时间定义为确诊之日至死亡或末次随访时间。

2 结果
2.1 MPN患者p53基因突变情况分析 126例MPN患者中,12例(9.52%)患者检出p53基因突变,突变分别位于4号(4/12)、6号(3/12)、5号(2/12)、8号(2/12)和7号(1/12)外显子上。不同类型患者的p53基因突变检出率比较差异无统计学意义(P>0.05),见表1。

表1 不同类型MPN患者p53基因突变情况分析[n(×10-2)]Table 1 Analysis of p53 gene mutations in patients with different types of MPN
2.2p53基因突变患者与非突变患者临床特点分析p53突变组患者年龄大于p53非突变组,WBC水平低于p53非突变组(P<0.05);两组患者的性别、BMI、基础疾病、HB、PLT、骨髓原始细胞比例、脾肿大和血栓栓塞发生情况比较差异无统计学意义(P>0.05),见表2。
表2 p53基因突变患者与非突变患者一般临床资料比较Table 2 Comparison of general clinical data of patients with p53 gene mutations and non-mutated patients
2.3p53基因突变患者与非突变患者染色体核型及预后分层分析 两组患者的染色体核型、IPSS预后分层比较差异有统计学意义(P<0.05),见表3。
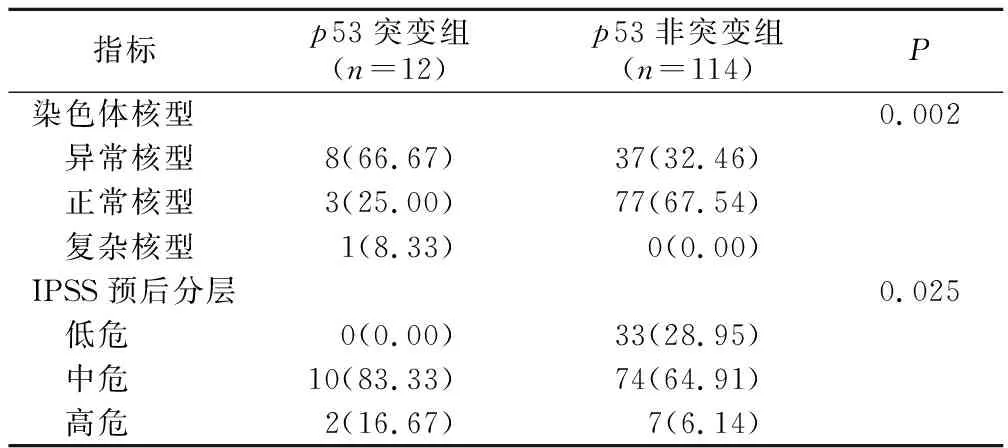
表3 p53基因突变患者与非突变患者染色体核型及预后分层分析[n(×10-2)]Table 3 Chromosomal karyotype and prognostic stratification analysis of p53 gene mutation patients and non-mutated patients
2.4p53基因突变与MPN患者预后的关系 截至末次随访日,126例MPN患者中24例(19.05%)患者死亡,其中p53突变组死亡5例(41.67%),p53非突变组死亡19例(16.67%)。p53非突变组患者的OS时间、累计生存率均明显高于p53突变组患者,差异比较有统计学意义(P<0.05),见表4、图1。
表4 p53基因突变患者与非突变患者预后情况分析Table 4 Analysis of the prognosis of patients with p53 genemutations and non-mutated patients
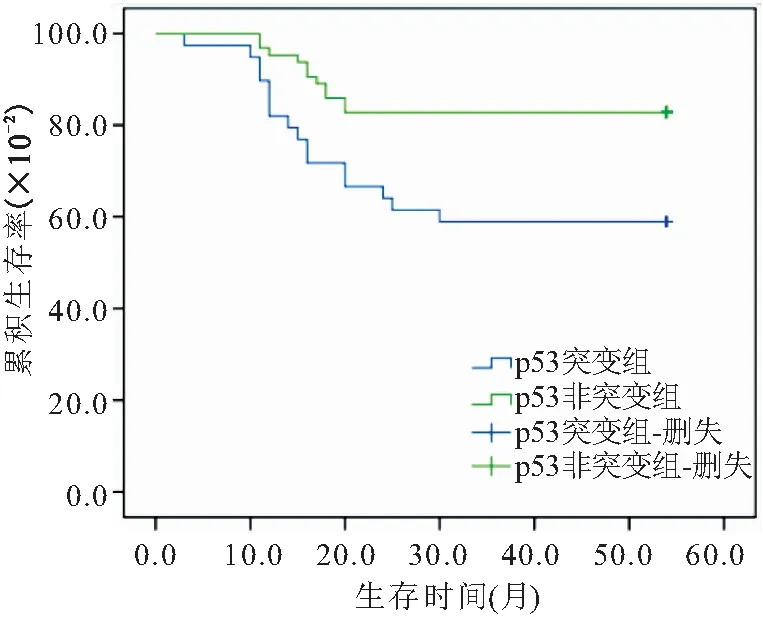
图1 p53基因突变患者与非突变患者生存曲线Figure 1 Survival curves of p53 gene mutation patients and non-mutantpatients
3 讨论
既往研究表明,炎症因子、表观遗传学突变及造血微环境的改变是MPN发生发展的重要因素,随着全基内组和靶向测序技术的不断发展,多种基因在MPN发生及转归中的作用被揭示[10-11]。p53基因是一种经典的抑癌基因,具有诱导细胞凋亡、基因修复、维持基因组稳定性的作用,其突变或功能缺失会影响细胞正常周期,促进恶性肿瘤的发生发展[12-13]。临床研究证实,在人类所有的肿瘤中,p53基因突变率高达50%,并且合并p53基因突变的患者预后较未突变者更差[14]。尽管p53基因在实体肿瘤中具有较高的突变率,但其在血液系统肿瘤中的突变率普遍较低,为5%~10%。一项有关人急性髓系白血病(acute myeloid leukemia,AML)患者p53基因突变的分子遗传学特征分析研究发现,约有9.1%的AML患者存在p53基因突变[15]。本研究结果显示,p53基因突变在MPN患者中的发生率为9.52%,与文献报道基本一致。对p53基因突变位点的研究发现,p53突变位点主要位于4~10号外显子上[16]。本研究中,MPN患者的p53基因突变位于4~8外显子,与既往研究结果一致。本研究未发现不同类型MPN患者的p53基因突变检出率存在差异,提示p53基因突变检测可能无法为MPN的不同类型鉴别提供依据。
进一步分析不同突变情况患者的临床资料可知,p53突变组患者年龄大于p53非突变组,WBC水平低于p53非突变组,提示p53基因突变多发生于年长患者,且对患者的WBC水平有一定影响。Li等[17]对MDS患者的p53基因突变情况进行分析,发现p53基因突变在较年长MDS患者中更常见,认为p53基因突变频率会随着年龄的增加而逐渐增高。本研究的结果也进一步证实了这一观点。
染色体核型异常是影响血液系统肿瘤患者预后的重要因素,其中复杂核型被认为是高危核型异常,与患者预后不良密切相关[18-19]。此外,IPPS较高危分组也是影响MDS、AML等血液系统肿瘤患者预后的独立危险因素[20-21]。本研究发现,p53基因突变患者与非突变患者的染色体核型、IPSS预后分层存在明显差异,提示p53基因突变与MPN患者的异常核型及中高危IPSS预后分层相关。分析相关原因可能是p53基因突变影响了基因组稳定性,出现染色体异常,从而使患者染色体核型发生变化[22-23]。近年来相关研究表明,p53基因突变在食管癌、乳腺癌中会导致更差的OS,均为独立的预后不良因素[24-25]。本研究结果显示,p53非突变组患者的OS时间、累计生存率均明显高于p53突变组患者,提示p53基因突变会影响患者的预后。
4 结论
骨髓增殖性肿瘤患者p53基因突变发生率较高,与患者年龄、WBC水平、异常核型及IPSS预后分层相关;p53基因突变会影响患者的预后,可作为临床筛查预后不良高风险人群的客观指标。

