无创正压通气治疗慢性阻塞性肺疾病合并呼吸衰竭的效果分析
张波 宋欣 褚微 何伊斐 马亭娇
无创正压通气是通过口鼻面罩等方式与呼吸机连接实现正压辅助通气,经鼻或面罩的无创机械通气不会对患者造成创伤,操作过程相对简单,可以实现较好的同步效果,对慢阻肺合并呼吸衰竭患者治疗效果较为理想[1,2]。慢阻肺是常见的慢性肺病,主要表现为慢性咳嗽、咳痰等,呼吸衰竭属于慢阻肺常见的并发症,大部分患者在治疗过程中由于治疗不当或者效果不佳均会发展为呼吸衰竭。目前此类患者在临床上仍然以机械通气治疗为主,但是有创通气治疗很难精准把握时间,易引起多种并发症,整体治疗效果不佳。无创正压通气相对而言并发症较少,临床治疗效果理想。现本文针对无创通气治疗慢阻肺合并呼吸衰竭的的效果作如下分析。
1 资料与方法
1.1 一般资料 选取2020 年1 月~2021 年12 月本院收治的70 例慢阻肺合并呼吸衰竭患者为研究对象,随机分为对照组及观察组,每组35 例。对照组中女16 例,男19 例;年龄 39~72 岁,平均年龄(51.36±6.76)岁。观察组中女17 例,男18 例;年龄40~67 岁,平均年龄(51.27±6.35)岁。两组患者的一般资料比较,差异无统计学意义(P>0.05),具有可比性。参与本次研究的患者均无其他严重疾病,均对本研究知情同意。
1.2 方法 对照组采取常规治疗,指导患者戒烟戒酒,强化营养摄入,形成健康的生活方式,医护人员针对慢阻肺疾病向患者开展健康宣教工作,使其掌握疾病相关的健康知识,能够做好自我预防工作。同时,指导患者通过缩唇、腹式呼吸等方式改善肺功能。患者病情严重情况下可以采用支气管扩张剂进行止咳和化痰。
观察组在对照组基础上采取无创正压通气治疗,采用澳大利亚瑞思迈无创呼吸机,依据患者具体的呼吸情况对通气模式进行调整。在对患者实施无创通气过程中要尽可能促使患者深呼吸,从而促使二氧化碳排出,将通气时间尽可能延长,将通气时间控制在≥5 h/d。患者病情得到好转的情况下可以适当缩短通气时间。
1.3 观察指标及判定标准 比较两组动脉血气指标、治疗效果、住院时间、插管率、病死率以及满意度。
1.3.1 动脉血气指标 主要观察PaO2、PaCO2及pH 值。
1.3.2 疗效判定标准 显效:患者经治疗后神志恢复正常,咳嗽等症状明显消失;有效:神志恢复正常,咳嗽等临床症状减轻;无效:与治疗前相比基本无任何好转。总有效率=(显效+有效)/总例数×100%。
1.3.3 满意度 通过本院自制调查问卷统计获取患者满意度,分为非常满意(81~100 分)、基本满意(70~80 分)、不满意(<70 分),总满意度=(非常满意+基本满意)/总例数×100%。
1.4 统计学方法 采用SPSS21.0 统计学软件进行统计分析。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。P<0.05 表示差异具有统计学意义。
2 结果
2.1 两组动脉血气指标比较 治疗前,两组pH 值、PaO2、PaCO2比较,差异均无统计学意义(P>0.05);治疗后,观察组pH值(7.39±0.04) 和PaO2(91.28±6.25)mm Hg 高于对照组的(7.22±0.02)、(78.21±5.88)mm Hg,PaCO2(52.46±5.75)mm Hg 低于对照组的(60.28±6.47)mm Hg,差异均具有统计学意义(P<0.05)。见表1。
表1 两组动脉血气指标比较()
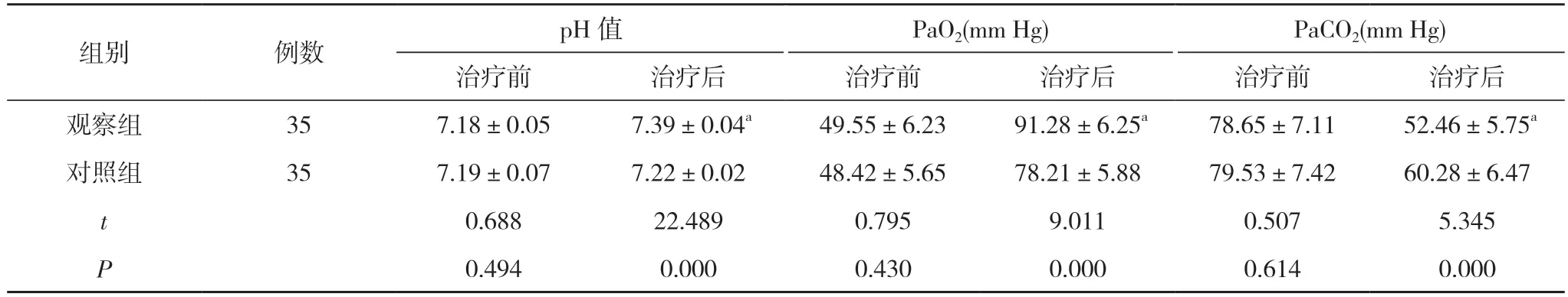
表1 两组动脉血气指标比较()
注:与对照组治疗后比较,aP<0.05
2.2 两组治疗效果比较 观察组治疗总有效率97.14%高于对照组的68.57%,差异具有统计学意义(P<0.05)。见表2。

表2 两组治疗效果比较[n(%)]
2.3 两组住院时间、插管率、病死率比较 观察组住院时间(11.25±2.64)d 短于对照组的(19.57±3.43)d,插管率8.57%及病死率0 均低于对照组的34.29%、11.43%,差异具有统计学意义(P<0.05)。见表3。
表3 两组住院时间、插管率、病死率比较[ ,n(%)]
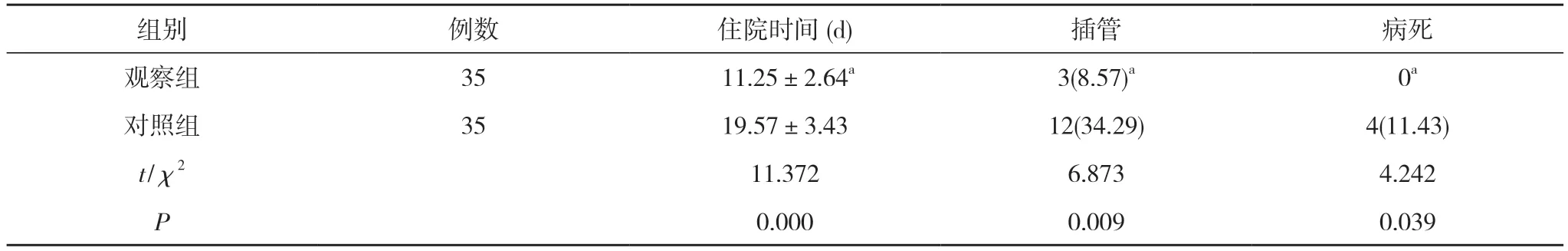
表3 两组住院时间、插管率、病死率比较[ ,n(%)]
注:与对照组比较,aP<0.05
2.4 两组满意度比较 观察组患者总满意率97.14%高于对照组的77.14%,差异具有统计学意义(P<0.05)。见表4。

表4 两组满意度比较[n(%)]
3 讨论
慢阻肺是常见的呼吸系统疾病,其发病率及死亡率较高,呼吸衰竭是患者发生死亡的主要原因。近年来由于无创正压通气在临床中的应用越来越广泛,慢阻肺所致的呼吸衰竭也普遍采用这种方式进行治疗,并且体现出了较好的治疗效果[3,4]。无创正压通气治疗过程中,患者不需要接受气管插管操作就可以维持正常的呼吸,目前这种辅助治疗方式在此类患者中的治疗效果已经受到广泛认可,据相关统计显示其治疗成功率高达85%左右。无创正压通气的原理是吸气时有一个较高的吸气压改善气体在肺内分布不均的状况,这样在呼气时就可以提供较低正压,防止肺泡发生萎缩情况,从而有效维持患者通气状态的稳定性,使其能够获得正常的呼吸频率[5,6]。同时可以有效增加氧含量,改善缺氧状况,促使二氧化碳顺利排出,对患者呼吸衰竭情况进行有效控制,使患者的呼吸状况得到改善,避免呼吸肌疲劳,防止出现二氧化碳潴留情况,进而有效提升PaO2、降低PaCO2,使患者相关指标恢复到正常水平。呼吸衰竭是慢阻肺患者常见的并发症,如果患者病情处于急性加重阶段,发生呼吸衰竭的几率非常高,临床治疗难度也会更大,所以对于慢阻肺合并呼吸衰竭患者最为主要的治疗手段是及时有效地提供机械通气,这种治疗方式可以使患者的通气状态快速得到改善[7,8]。但是由于患者普遍年龄较大,身体素质较差,机体免疫力较低,不能对机械通气的方法全面适应。相关研究指出,无创正压通气可以改善机械通气的局限性及患者的治疗效果。在本次研究中,针对无创正压通气在慢阻肺合并呼吸衰竭患者中的治疗效果进行分析,无创正压通气的治疗目的是目前医学界用于治疗慢阻肺合并呼吸衰竭的主要方式,通过这种无创正压通气可以有效改善患者的血氧饱和度,使其下降速度得到延缓,缩短血氧饱和度恢复时间,使患者交感神经的张力、PaO2、PaCO2的浓度都可以得到显著改善,提高副交感神经的张力和pH 值[9,10]。通过无创正压通气的介入,能够有效改善患者的呼吸状态,同时能够快速缓解患者的呼吸衰竭症状,使各器官功能得到有效改善和恢复。
本次研究结果显示,治疗前,pH 值、PaO2、PaCO2比较,差异均无统计学意义(P>0.05);治疗后,观察组pH 值和PaO2高于对照组,PaCO2低于对照组,差异均具有统计学意义(P<0.05)。观察组治疗总有效率高于对照组,差异具有统计学意义(P<0.05)。观察组住院时间短于对照组,插管率及病死率均低于对照组,差异具有统计学意义(P<0.05)。观察组患者总满意度高于对照组,差异具有统计学意义(P<0.05)。这说明在慢阻肺合并呼吸衰竭患者的治疗中无创正压通气能够对患者动脉血气指标起到良好的改善效果,提升临床治疗总有效率,促使病情更快好转,而且该治疗方式的插管率和病死率明显较低,患者对此更为满意。虽然无创正压通气对于患者的治疗效果较为理想,但是在治疗过程中也需要做好必要的护理措施,确保患者治疗过程中呼吸道时刻处于通畅状态,这也是保持呼吸肌顺应性的关键因素。由于大部分患者属于年老体弱情况,痰多且粘稠,不易咳出,所以在治疗过程中需要观察其咳嗽及咳痰状况,要及时帮助患者翻身拍背,将痰排出,鼓励患者每天合理饮水,确保饮水量维持在1500 ml 左右。需要对湿化器的水温进行合理调节,便于患者更容易咳出痰液,必要情况下可以通过药物促进排痰。在上机前也需要做好相应的准备,医护人员要积极向患者家属介绍治疗情况,详细告知通气过程中需要配合的事项,并告知其无创正气通压治疗的优势以及安全性[11,12]。在上机前要指导患者保持规律的放松呼吸,为其选择合适的面罩,指导其用鼻呼吸,减少唾液和漏气,在病情获得明显改善后可以采用鼻罩,从而提升其舒适度[13,14]。同时可以指导患者采取半卧位,将其坐位适当抬高,定期对其进行翻身拍背的干预,使其气道保持通畅,避免呼吸道出现狭窄现象[15,16]。
在使用呼吸机前,需要先对其各项参数进行检测,确认安全,管道连接均要正常[17,18]。上机后需要对其血压情况进行密切观察,同时观察其生命体征变化情况,条件允许情况下为患者提供连续心电图监测,当患者血压异常下降时立即通知医生进行处理,对于患者的呼吸频率、幅度、呼吸肌的运动情况等都需要密切关注,及时观察患者的精神、意识状况等[19,20]。在治疗过程中也需要注意对患者进行营养支持,对碳水化合物的摄取进行合理控制,尽可能防止二氧化碳潴留现象。无创正压通气治疗结束后,在进行撤机时应当将时间指定在上午,可以由专人对患者负责处理。同时需要对患者的生命体征进行密切观察,并做好再次上机的准备工作,将呼吸机保持在待机状态。患者床旁要准备人工呼吸器等相关仪器设备,之后需要继续对患者进行鼻导管吸氧,确保患者呼吸道保持通畅。患者体位可以调整为半卧位,鼓励患者自行进行缓慢呼吸,引导其放松身心,避免精神处于紧张状态。
综上所述,无创正压通气对于慢阻肺合并呼吸衰竭患者具有良好的治疗效果,值得在临床应用中广泛普及。

