肝硬化消化道出血患者院内感染的危险因素分析
林瑞弟
肝脏感染病毒、大量饮酒、长期服用损伤肝脏药物、营养不良均有一定几率诱发肝硬化[1,2]。有调查发现[3],肝脏大面积细胞坏死,出现再生与增生结缔组织、肝细胞结节等,肝脏硬质发生变化,最终形成肝硬化。长期处于肝硬化状态,可导致胃底、食管出现静脉曲张,还有一定几率诱发消化道出血[4,5]。病情严重时,消化道出血量较大,会对患者生命造成威胁。肝硬化合并消化道出血患者的体质较弱,免疫功能更差,住院治疗期间更容易发生细菌感染,院内感染会加重原有病情,提升疾病治疗难度,加快疾病发展,导致不良预后,甚至威胁患者生命。有文献[6]明确指出,明确肝硬化消化道出血患者发生院内感染的危险因素,采用有效措施消除危险因素,可降低院内感染发生率,加速疾病转归,有效控制病情进展,改善患者预后情况。基于此,此次研究抽取2020 年6 月~2021 年12 月收治的187 例肝硬化消化道出血住院治疗患者为研究对象,统计发生院内感染患者数量,结合患者各项资料,分析诱发院内感染的危险因素,报告如下。
1 资料与方法
1.1 一般资料 选取2020 年6 月~2021 年12 月在医院住院治疗的187 例肝硬化消化道出血患者展开临床研究,此次研究经医院医学伦理委员会审核批准。纳入标准:①患者满足《肝硬化诊治指南》中的肝硬化诊断标准[7]与《急性非静脉曲张性上消化道出血多学科防治专家共识(2019 版)》中的消化道出血诊断标准[8];②患者症状表现、肝功能检查、胃镜检查、CT 检查等均检出肝硬化合并上消化道出血;③患者的肝硬化病程≥3 年;④患者配合临床创建个人病历档案,并在医院接受对症治疗;⑤患者、家属知情此次研究,签订知情同意书。排除标准:①中途转入其他医院治疗者;②合并肾、心、脾等脏器功能障碍者;③临床资料有误或缺失者;④合并认知障碍、心理障碍或精神系统疾病者;⑤不配合此次研究,或中途退出此次研究者。
1.2 方法
1.2.1 信息收集 收集患者各项临床资料并进行汇总:①个人信息,通过患者病历资料与主诉症状汇总相关信息,包括性别、年龄、出血方式、合并慢性病、肝硬化原因等。②结合患者治疗操作获取患者的止血方式、抗生素应用情况、侵入性操作。③通过辅助检查获取患者的各项生化指标,采集患者5 ml 空腹静脉血,与氰化高铁试剂混合,通过722 型分光光度计测量患者的血红蛋白水平;通过胸腹水常规检查明确患者是否存在腹水;采集空腹血样5 ml,常规抗凝处理后进行凝血功能检查,获取凝血酶原时间;通过肝功能检查结果明确患者的Child-Pugh 分级。
1.2.2 临床治疗 患者入院后均进行相关检查,确诊疾病后进行对症治疗。通过CT 以及胃镜等多种检查明确患者的出血部位、出血程度,之后进行对症治疗。首先进行输液治疗,给予生长抑素类似物奥曲肽静脉注射或生长抑素治疗,或给予球囊止血、胃镜止血治疗,直至出血部位停止出血且持续72 h,才能结束静脉用药。若患者出血量较大,静脉滴注输液的同时,还需给予同步输血治疗,提供氧气面罩佩戴,应用心电图监测仪详细观察患者的心跳、血氧含量。确诊患者发生院内感染后,给予盐酸左氧氟沙星静脉注射治疗,0.2 g盐酸左氧氟沙星注射液与100 ml 葡萄糖注射液充分混合后静脉滴注,1 次/d,持续治疗1 周。
1.3 观察指标及判定标准 ①院内感染发生情况,统计感染发生部位,院内感染诊断标准[9,10]如下:体温>38℃,白细胞计数>11.0×109/L,血常规、尿常规、痰细菌以及腹水培养阳性,排除污染现象。②危险因素分析,包含单因素分析与多因素Logistic 分析,评估指标包括性别、年龄、肝硬化原因、住院时间、预防性应用抗生素、侵入性操作、腹水、Child-Pugh 分级、止血操作、合并慢性病、凝血酶原时间、血红蛋白、血清白蛋白、出血方式。③预后情况,统计患者的再出血率、死亡率。
1.4 统计学方法 采用SPSS22.0 统计学软件处理数据。计量资料以均数±标准差()表示,采用t检验;计数资料以率(%)表示,采用χ2检验。相关因素分析采用Logistic 回归分析。P<0.05表示差异有统计学意义。
2 结果
2.1 院内感染发生情况 187 例肝硬化消化道出血患者中,发生院内感染39 例,院内感染发生率为20.86%,其中腹腔感染15 例、上呼吸道感染10 例、下呼吸道感染7 例、胃肠道感染3 例、泌尿系统感染2 例、循环系统感染2 例。
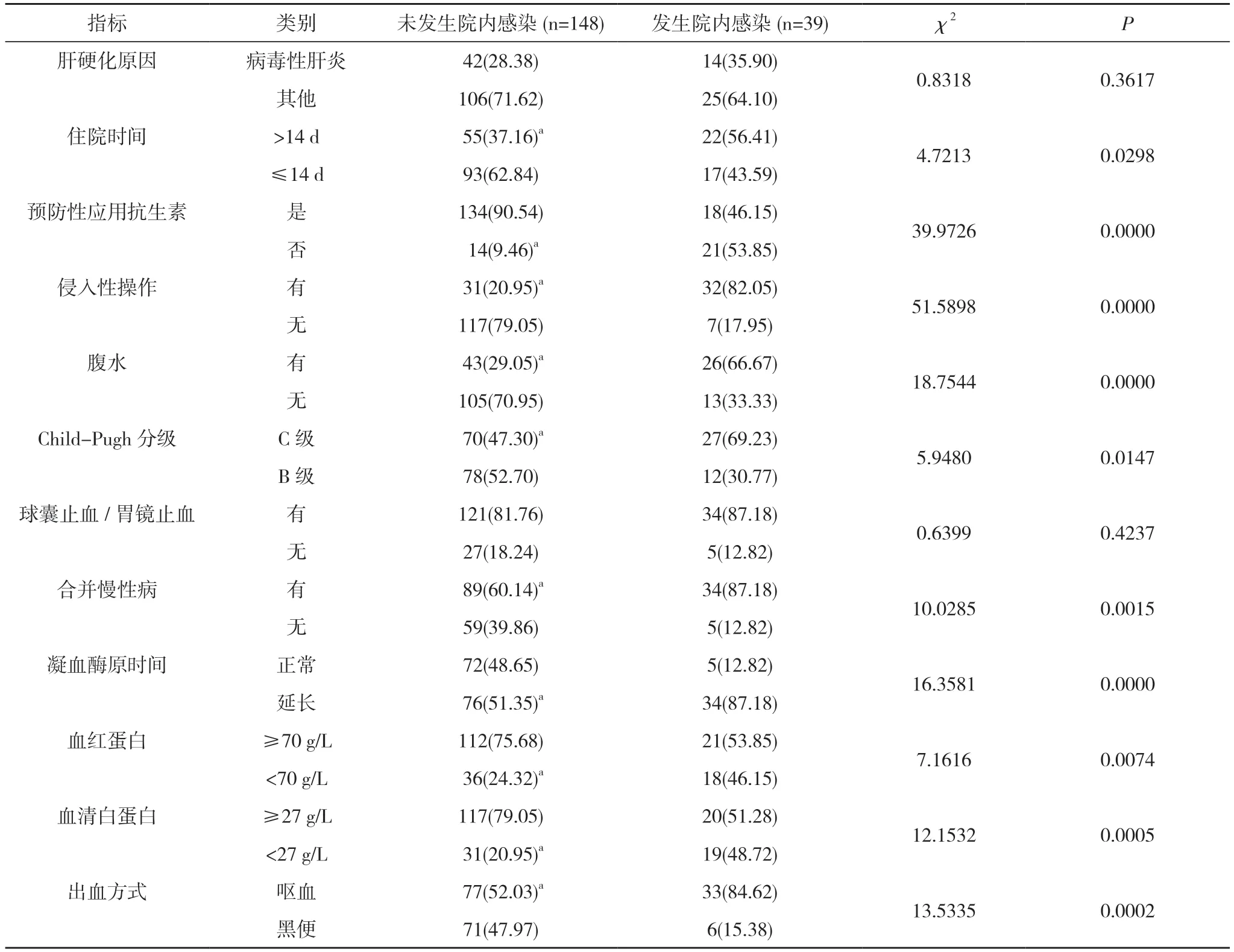
2.2 院内感染的单因素分析 未发生院内感染患者的性别、年龄、肝硬化原因、球囊止血/胃镜止血与发生院内感染患者比较,差异无统计学意义(P>0.05);未发生院内感染患者的住院时间、预防性应用抗生素、侵入性操作、腹水、Child-Pugh 分级、合并慢性病、凝血酶原时间、血红蛋白、血清白蛋白、出血方式与发生院内感染患者比较,差异有统计学意义(P<0.05)。见表1。

表1 院内感染的单因素分析[n(%)]
2.3 院内感染的多因素Logistic 回归分析 多因素Logistic 回归分析显示,住院时间>14 d、未预防性应用抗生素、有侵入性操作、有腹水、Child-Pugh 分级C 级、合并慢性病为肝硬化消化道出血患者发生院内感染的独立危险因素(P<0.05)。见表2。
续表1

表2 院内感染的多因素Logistic 回归分析
2.4 预后情况 39 例发生院内感染患者经止血治疗与抗感染治疗后,有13 例患者发生再出血,再出血率为33.33%,有8 例患者死亡,死亡率为20.51%;148 例未发生院内感染患者经止血治疗后,有5 例患者发生再出血,再出血率为3.38%,有2 例患者死亡,死亡率为1.35%。发生院内感染患者的再出血率、死亡率均高于未发生院内感染患者,差异有统计学意义(χ2=31.8380、22.3899,P=0.0000、0.0000<0.05)。
3 讨论
肝硬化患者大多存在门脉高压,长期处于门脉高压状态,导致门体分流、肠黏膜通透性升高、屏障功能受损、肠道细菌移位、肠道细菌失调、免疫功能紊乱,属于感染高发群体[11,12]。消化道出血是最常见肝硬化并发症,发生率偏高,且有35%~66%的患者会在出血5~7 d 发生细菌感染[13-15]。有文献明确指出[16],肝硬化属于感染高危群体,其中肝病严重程度、并发消化道出血是升高肝硬化患者细菌感染发生率的独立危险因素。有调查指出[17],相较于未合并消化道出血的肝硬化患者,肝硬化消化道出血患者的院内感染发生率更高,可见消化道出血属于肝硬化院内感染发生的独立危险因素。所以,肝硬化消化道出血患者入院后,需提高警惕,主动预防院内感染发生。
本文结果显示,住院时间>14 d、未预防性应用抗生素、有侵入性操作、有腹水、Child-Pugh 分级C 级、合并慢性病属于院内感染的独立危险因素。原因分析如下:①肝硬化消化道出血患者本身体质虚弱,抵抗力较差,难以有效抵抗体内细菌的大量增殖[18]。医院是细菌聚集地,也是感染高发区域,若未做好环境管理,体质虚弱患者则有很高几率发生院内感染[19]。住院时间越长,患者发生院内感染的几率越高。②既往临床多通过抗生素达到防治院内感染的目的,但肝硬化消化道出血患者的治疗重点是保护肝脏、有效止血,多数患者通过侵入性手段达到止血目的,但这一治疗手段往往忽略患者是院内感染高发群体的事实,导致院内感染发生率升高[20]。③腹水、Child-Pugh 分级C 级、慢性病均可间接或直接反映患者体质虚弱、病情严重、免疫功能差,这些病理特点是升高患者院内感染发生率的主要原因之一,所以也是独立危险因素。
本次研究表明,相较于未发生院内感染患者,发生院内感染患者的再出血率与死亡率更高。提示临床应做好肝硬化消化道出血患者的院内感染预防工作,应预防性应用抗生素,预防院内感染加重患者病情,避免预后不良。并且间接反映院内感染发生后还会升高肝硬化消化道出血患者的再出血发生率,但此次研究并未对这一观点进行详细研究,还需临床进行回顾性研究或前瞻性研究,明确院内感染和患者再出血的关系,这也是此次研究的局限性之一。
综上所述,肝硬化消化道出血属于院内感染高发群体,明确独立危险因素并做好预防性干预,降低感染发生率,可改善患者预后,提升患者生存率。

