腹腔镜胆囊切除术治疗结石性胆囊炎的临床效果
张强元
(甘肃嘉峪关市第一人民医院甲乳胃肠肝胆外科,甘肃嘉峪关 735100)
结石性胆囊炎是常见的胆囊疾病,主要由胆囊结石所致,以右上腹或中上腹部胀痛为主,若病情持续进展, 则会引发胆囊坏疽穿孔, 并发急性腹膜炎,因此,临床应尽早采取手术治疗[1]。小切口胆囊切除术是现阶段较常见的手术方案, 与传统开腹手术相比,具有微创、切口小、恢复迅速等特点,但与腹腔镜胆囊切除手术相比,腹腔镜手术的切口更小,恢复更快。但小切口胆囊切除术因手术视野相对局限, 且5 cm 的切口需对周围组织用力过度牵拉,方可得到良好的腹腔术野暴露,对人体存在较大损伤。 但因结石嵌于胆囊颈,胆囊颈部水肿严重,对于术后可能出现胆漏的患者而言,小切口胆囊切除术仍是最佳选择[2]。腹腔镜胆囊切除术(LC)是目前胆囊切除手术的金标准,可在腔镜下直视手术视野, 且手术仅为三个较小的孔道,可在一定程度上减少对组织的损伤[3],但将其与小切口胆囊切除术术后疼痛及应激炎性反应等临床效果对比的研究不多。基于此,本研究选取2020年3月—2022年6月我院收治的73 例结石性胆囊炎患者,探讨小切口胆囊切除术及LC 的临床效果。 报道如下。
1 资料与方法
1.1 一般资料
选取我院收治的73 例结石性胆囊炎患者为研究对象。 纳入标准:(1)符合结石性胆囊炎诊断标准[4];(2)能耐受手术;(3)术前各生命体征平稳。排除标准:(1)合并凝血功能及免疫功能障碍者;(2)合并恶性肿瘤者;(3)已出现胆囊穿孔者。本研究经院医学伦理委员会批准。 将患者随机分为对照组36 例与研究组37例。 对照组男 14 例,女 22 例;年龄 35~67 岁,平均年龄(55.88±10.66)岁;体质量指数(BMI)22~26 kg/m2,平均 BMI(24.21±1.35)kg/m2。 研究组男 17 例,女 20例;年龄 35~67 岁,平均年龄(56.27±9.97)岁;BMI 22~26 kg/m2,平均 BMI(24.51±1.20)kg/m2。 两组患者一般资料比较,差异无统计学意义(P>0.05)。
1.2 方法
两组患者均由同一主刀医生进行手术操作。
对照组采用小切口胆囊切除术治疗。患者取仰卧位,进行气管插管麻醉,术野消毒铺巾,于患者右肋缘下作一5 cm 切口,逐层将腹壁切开、分离组织以暴露手术部位,显露胆囊三角,游离胆囊床,对胆囊管及胆囊动脉进行解剖,并将其离断、结扎,随后切除胆囊,止血,缝合胆囊床,放置引流管,逐层进行缝合,术毕。
研究组采用LC 治疗。 患者取仰卧位,进行气管插管麻醉,术野消毒铺巾,于患者脐孔上方作一1 cm 切口, 建立二氧化碳气腹, 保持气腹压力为12~14 mmHg,随后在脐下方作一1 cm 切口,作为观察孔,将10 mm 的套管针刺入,以观察腹腔情况,在剑突下段约4 cm 处作一1 cm 的切口作为操作主孔,将10 mm的套管针刺入, 随后分别在右侧锁骨中线下方2 cm处、 右侧腋前线肋缘下端0.5 cm 处作为副操作孔,将腹腔镜置入于腹腔下将粘连组织分离,充分暴露胆囊、胆总管和胆囊三角,随后采用分离钳及电钩分离出胆囊动脉与胆囊管,采用生物钳夹闭并切断胆囊管与胆囊动脉,将胆囊离断、切除后经主操作孔将其取出,操作完成后释放气腹、止血,常规留置引流管,缝合切口,术毕。
两组患者均观察至术后第4 天, 并随访至术后半个月。
1.3 观察指标和评价标准
(1)术后疼痛程度:术后第 1、4 天,采用疼痛视觉模拟评分法(VAS)[5]进行评价,总分 0~10 分,分值与疼痛程度呈正相关。
(2)围术期情况:观察并记录患者首次下床活动时间、肠鸣音恢复时间、住院时间。
(3)炎症因子水平:术后第 1、4 天,分别抽取患者肘静脉血,离心分离上层血清,以酶联免疫吸附法检测血清中白细胞介素-6 (IL-6)、 肿瘤坏死因子-α(TNF-α)、C 反应蛋白(CRP)水平。
(4)并发症:记录术后腹腔内出血、切口感染、胆漏等发生情况。
1.4 统计方法
采用SPSS 22.0 统计学软件进行数据分析,计数资料用[n(%)]表示,采用 χ2检验;计量资料用()表示,采用t 检验。 P<0.05 表示差异有统计学意义。
2 结 果
2.1 两组疼痛情况对比
术后第1、4 天,研究组VAS 评分均低于对照组,组间差异有统计学意义(P<0.05)。 见表 1。
表1 两组 VAS 评分对比[(),分]

表1 两组 VAS 评分对比[(),分]
组别 术后第 1 天 术后第4 天t 值 P 值研究组(n=37)对照组(n=36)t 值P 值5.90±1.23 7.59±1.52 5.214 0.000 2.01±0.52 3.31±0.58 10.074 0.000 17.682 15.974 0.000 0.000
2.2 两组围术期情况对比
研究组首次下床活动时间、肠鸣音恢复时间、住院时间均短于对照组,组间差异有统计学意义(P<0.05)。见表2。
表2 两组围术期情况对比()

表2 两组围术期情况对比()
组别 首次下床活动时间(d)肠鸣音恢复时间(h)住院时间(d)研究组(n=37)对照组(n=36)t 值P 值1.15±0.33 2.01±0.52 8.411 0.000 13.40±2.23 15.69±3.02 3.678 0.000 4.99±1.02 6.98±1.80 5.790 0.000
2.3 两组炎症因子对比
术后第 1、4 天, 研究组的 IL-6、TNF-α、CRP 水平均低于对照组,组间差异有统计学意义(P<0.05)。见表3。
表3 两组炎症因子对比()
组别研究组(n=37)对照组(n=36)t 值P 值IL-6(ng/mL)术后第1 天 术后第4 天TNF-α(ng/mL)术后第1 天 术后第4 天0.76±0.12 0.88±0.15 3.768 0.000 0.40±0.11 0.50±0.15 3.247 0.002 1.86±0.33 2.20±0.35 4.268 0.000 0.75±0.10 1.02±0.15 9.024 0.000 CRP(mg/mL)术后第1 天 术后第4 天16.25±3.40 22.22±3.28 7.636 0.000 2.66±0.67 3.69±0.85 5.740 0.000
2.4 两组并发症发生率对比
研究组并发症发生率与对照组比较,差异无统计学意义(P>0.05)。 见表 4。
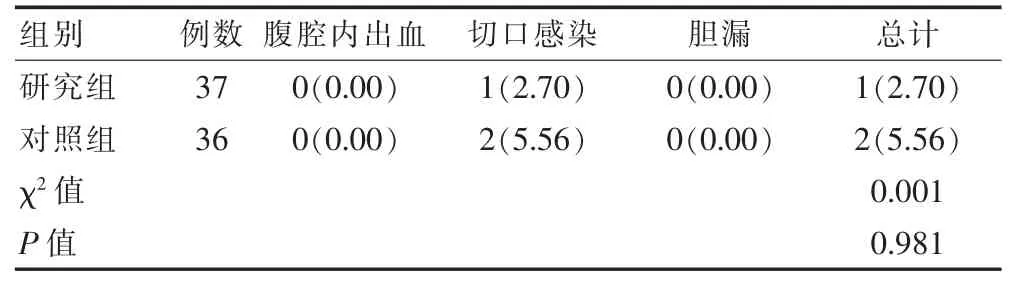
表4 两组并发症发生率对比[n(%)]
3 讨 论
结石性胆囊炎最常见的症状为疼痛, 是影响生活、学习及工作最常见的因素。 流行病学显示[6],结石性胆囊炎的发病率随着年龄的增长而增加,且好发于肥胖人群,需及时采取手术治疗,以避免发生继发性炎症及穿孔的危险。小切口胆囊切除术摒弃传统手术理念,旨在利用微创技术减少对机体的损伤,并能减少腹腔脏器的暴露范围及腹肌被切除,但手术视野局限,可能会造成腹腔器官的损害,影响胃肠功能的恢复。LC 是通过腹部操作孔置入腔镜,于腔镜下直视手术视野,更便于操作[7],因此,若将其用于结石性胆囊炎或许对减少腹腔脏器损害、促进术后胃肠功能的恢复效果更佳。
本研究结果显示,研究组VAS 评分低于对照组,首次下床活动时间、肠鸣音恢复时间、住院时间均短于对照组(P<0.05),说明LC 治疗结石性胆囊炎可有效减轻疼痛症状,缩短患者手术恢复时间。 分析原因可能为减少手术器械对周围组织的损伤,可降低机体的手术应激反应,同时LC 手术视野更直观,有利于医生快速找到病变部位, 短时间内实现分离胆囊,减少对周围组织的损伤,患者术后恢复快[8]。在杨瑞军等[9]的研究中也指出,手术视野更清晰时,能相对减少医源性腹膜、大网膜及胃肠损伤,从而减少手术出血量,减轻机体对手术的应激反应,从而促使机体状况更稳定。 由于LC 手术可减少对胃肠壁等组织的损伤,且手术部位是在密闭的腹腔中操作的, 避免了肝胆、胃肠器官长时间的暴露,加之手术创口小,有利于患者早期下床活动,因此能有效促进患者术后机能恢复。
IL-6、TNF-α、CRP 是临床常见的炎症指标,其水平的高低可反映机体手术损伤程度。 本研究结果显示,研究组 IL-6、TNF-α、CRP 水平均低于对照组(P<0.05);研究组并发症发生率与对照组比较,差异无统计学意义(P>0.05),说明LC 治疗结石性胆囊炎可有效降低炎症因子水平,且不会增加并发症的发生风险。 这可能是因为LC 秉持微创的理念,手术仅通过腹部四个极小的切口置入腹腔镜及手术器械,手术操作视野广泛,有利于减少对手术部位的损伤,减轻肝胆组织及周围组织的损害,因此引发的应激反应较小,术后切口感染风险发生率低[10]。 由于LC 术式是在腹腔镜直视下操作的,手术视野清晰、广阔,不会对手术部位增加额外创伤,因此也不会增加术后并发症发生率。
综上所述,LC 治疗结石性胆囊炎的临床疗效显著,患者术后疼痛及炎性应激反应轻,且并发症发生率低,临床应用安全。

