祛风化痰汤对缺血性中风急性期风痰阻络证患者中医证候及神经功能的影响
李玲玲
(菏泽市中医医院脑病二科,山东菏泽 274000)
缺血性中风为临床高发的脑血管疾病,会引起偏瘫、偏身感觉障碍、眩晕、言语不利等,发病率、复发率、致残率、病死率均较高[1]。现阶段,临床在缺血性中风急性期常以溶栓、改善微循环、保护脑神经、抗血小板聚集、缓解炎症反应或清除氧自由基等药物治疗为主,可促进神经功能改善,缓解症状[2]。 但溶栓治疗具有极为严格的时间要求,受医疗条件、知识普及、花费高等限制,对于错过溶栓治疗时间窗的缺血性中风患者仍以内科疗法为主。 中医学治疗中风病的历史悠久,经验丰富,具有独特的治疗优势。中医认为风痰阻络证为缺血性中风病急性期的常见证型, 风邪内生,横窜经络,肝风夹痰,致经络受阻而发病,可引发多种严重后遗症,临床治疗需注重祛风化痰、疏通脉络[3-4]。基于此,本研究选取2021年1月—2022年6月本院收治的84 例缺血性中风急性期风痰阻络证患者为对象,探究祛风化痰汤的治疗效果,分析其对患者中医证候与神经功能的影响。 报道如下。
1 资料与方法
1.1 一般资料
选取本院收治的84 例缺血性中风急性期风痰阻络证患者为研究对象。(1)纳入标准:缺血性中风急性期的西医诊断符合《中国急性缺血性脑卒中诊治指南2018》[5]中的有关标准,中医诊断符合《中风病诊断与疗效评定标准》[6]中的有关标准,辨证为风痰阻络证;发病72 h 内未出现饮水呛咳情况; 发病到入院诊治时间<72 h;患者/家属对本研究知情,且签订同意书。(2)排除标准:需行溶栓治疗者;合并脑外伤、腔隙性脑卒中、脑出血及短暂性脑缺血发作者;合并精神疾患、严重感染及内科疾病者;对本研究所用药物过敏者;哺乳期、妊娠期女性。本研究经院医学伦理委员会审核批准。 按随机数字表法将所有患者分为两组,每42 例。 对照组中女 19 例,男 23 例;年龄 38~80 岁,平均年龄(60.78±5.53)岁;既往病史:25 例合并高血压,13 例合并糖尿病,15 例合并冠心病。 研究组中女20例,男 22 例;年龄 36~80 岁,平均年龄(60.59±5.65)岁;既往病史:23 例合并高血压,14 例合并糖尿病,13例合并冠心病。 两组患者的各项一般资料对比,组间差异无统计学意义(P>0.05)。
1.2 方法
对照组采用常规西医治疗。 给予患者如下药物:奥扎格雷钠注射液 (丹东医创药业有限责任公司,国药准字 H20093429, 规格 2 mL∶40 mg)80 mg 加入0.9%氯化钠注射液250 mL,充分混匀后静脉滴注,控制滴注时间为 1~2 h,1 次/d; 银杏叶提取物注射液(悦康药业集团有限公司,国药准字H20070226,规格5 ml∶17.5 mg)15 mg 加 入 0.9%氯 化 钠 注 射 液 500 mL,充分混匀后静脉滴注,控制滴注时间在2~3 h,1次/d; 依达拉奉注射液 (南京先声东元制药有限公司, 国药准字 H20050280, 规格 20 mL∶30 mg)30 mg加入0.9%氯化钠注射液100 mL,充分混匀后静脉滴注,控制滴注时间在30 min,2 次/d;阿司匹林肠溶片(拜耳医药保健有限公司, 国药准字J20130078,规格:100 mg)口服,100 mg/次,1 次/d,每晚服用;硫酸氯吡格雷片[赛诺菲(杭州)制药有限公司,国药准字H20056410,规格:75 mg],75 mg/次,1 次/d。 持续治疗7~14 d。 同时,给予患者降压、控糖等基础治疗。
研究组在对照组基础上采用祛风化痰汤治疗。组方:桂枝12 g,天麻15 g,制豨莶草 30 g,石菖蒲 15 g,地龙 12 g,制天南星 10 g,苍术 15 g,清半夏 12 g,茯苓 15 g,郁金 12 g,枳实 12 g,天竺黄 12 g,白芍 12 g,炙甘草6 g。 1 剂/d,加水煎煮并浓缩为400 mL 药汁,分成两份于早、晚餐后30 min 服用。持续治疗7~14 d。
1.3 观察指标
(1)近期疗效:依据《中国脑梗死中西医结合诊治指南》[7], 结合美国国立卫生院神经功能缺损评分(NHISS)进行评估。基本痊愈:治疗后,患者 NIHSS 评分降低91%~100%;显效:治疗后,患者NIHSS 评分降低≥46%且≤90%;有效:治疗后,患者NIHSS 评分降低≥18%且≤45%;无效:治疗后,患者NIHSS 评分降低<18%,或神经缺损症状加重。总有效率=(基本痊愈+显效+有效)/总例数×100%。 (2)中医证候:治疗前后,依据《中风病诊断疗效评定标准》[6]对患者证候进行评分。 主症包括口舌歪斜、偏身麻木、半身不遂、言语謇涩、肌肤不仁、口角流涎,次症包括有痰、舌苔薄白且脉弦滑,按无、轻度、中度及重度分别计为0、1、2及3 分,评分高低与症状严重程度呈正相关。(3)神经功能:治疗前后,采用NIHSS 量表对患者进行评估,涉及语言、感觉、意识、视野及运动等内容,总分0~42分,评分高低与神经缺损程度呈正相关。 (4)不良反应:包括恶心、呕吐及眩晕等。
1.4 统计方法
采用SPSS 21.0 统计学软件进行数据分析。 中医证候评分等计量资料用()表示,采用t 检验;近期疗效等计数资料用[n(%)]表示,采用 χ2检验。 P<0.05为差异有统计学意义。
2 结 果
2.1 两组近期疗效比较
研究组的治疗总有效率高于对照组,差异有统计学意义(P<0.05)。 见表 1。

表1 两组近期疗效对比[n(%)]
2.2 两组中医证候积分与神经功能比较
治疗前,两组的中医证候积分、NIHSS 评分比较,组间差异无统计学意义(P>0.05);治疗后,两组的中医证候积分、NIHSS 评分均较治疗前降低, 且研究组各项评分均低于对照组,组间差异有统计学意义(P<0.05)。 见表 2。
表2 两组治疗前后中医证候积分、神经功能对比[(),分]

表2 两组治疗前后中医证候积分、神经功能对比[(),分]
注:与同组治疗前比较,*P<0.05
组别对照组(n=42)研究组(n=42)t 值P 值中医证候积分治疗前 治疗后NIHSS 评分治疗前 治疗后18.09±6.35 17.92±6.14 0.125 0.901 11.46±4.28*7.39±2.53*5.305 0.000 7.36±2.38 7.17±2.44 0.361 0.719 4.03±1.16*2.87±0.96*4.993 0.000
2.3 两组不良反应发生情况比较
研究组的不良反应发生率略低于对照组,但两组间比较,差异无统计学意义(P>0.05)。 见表 3。
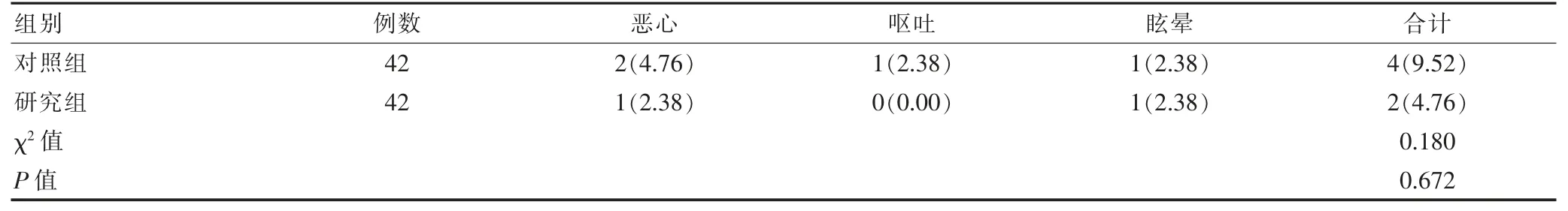
表3 两组不良反应发生率对比[n(%)]
3 讨 论
风邪为“六淫”之一,是存在向外、升发、轻扬开泄、向上及善动不居等特点的邪气,侵袭人体后,因风性主动,由风邪诱发的症状常常存在游走性及动摇性等特征,中风后易引起肢体抽动、头晕目眩、口角流涎及舌体颤动等症状[8]。痰为机体水液代谢紊乱所致的病理产物,包括有形之痰、无形之痰,其中有形之痰可随气流动,停滞于脏腑或经络,导致气机受阻,干扰气血运行,致使气血运行不畅,造成肢体麻木或屈伸不利,重者可见半身不遂[9]。中医认为风邪为缺血性中风急性期发病的始动因素,而风痰为致病的主要因素,尤其风邪始终贯穿中风的发病、恢复、预后等全过程,需辅以息风除湿、化痰祛痰及疏通经络等相关药物治疗。
祛风化痰汤为中医治疗中风、痰涎壅盛、半身不遂及四肢无力等病症的常用中药方剂[10]。 本研究结果显示,治疗后,研究组的总有效率高于对照组,中医证候积分、NIHSS 评分均低于对照组, 组间差异有统计学意义(P<0.05);两组均未出现严重不良反应。 这说明在缺血性中风急性期风痰阻络证患者中采用祛风化痰汤治疗的效果更佳, 可更好地改善临床症状,加快神经功能恢复,且安全性高。究其原因,祛风化痰汤内的天麻及桂枝,能平息内风及温通经脉、疏散外风,属君药;胆南星、天竺黄、地龙和清半夏属臣药,其中胆南星能祛除头面风痰,天竺黄能清心定惊及清热化痰,地龙能疏通经络及平息内风,且能增强君药的疏散外风和平息内风功效,而清半夏能燥湿化痰;制豨莶草、苍术、石菖蒲、枳实、郁金、茯苓及白芍属佐药,其中制豨莶草能祛风除湿,苍术与茯苓能健脾安神及燥湿化痰,石菖蒲化湿开胃及开窍豁痰,枳实能破气消积及降气化痰,郁金能活血止痛及行气化痰,白芍强化桂枝的疏散外风作用,并调和营卫。 炙甘草属使药,能对诸药药性进行调和。诸药合用,可发挥平息内风、燥湿化痰、疏通经络、疏散外风等功效。 现代药理研究发现,天麻及石菖蒲具有降压、阻断血栓形成等作用;地龙具有清除自由基、阻止血小板聚集和保护/营养神经元等作用;制豨莶草能经多靶点及多途径阻止血小板聚集,加快血管新生,阻断神经元凋亡,发挥抗炎、调脂等作用;清半夏具有抑制血栓、祛痰及降血脂等作用。 在常规治疗基础上加用祛风化痰汤治疗,可标本兼治,从而加快患者临床症状缓解及神经功能恢复。
综上所述,缺血性中风急性期风痰阻络证患者采用祛风化痰汤治疗的效果确切,可更好地改善临床症状,促进神经功能恢复,且不良反应少,安全性更高,可用于临床推广。

