全髋关节置换术患者围手术期应用两次低剂量地塞米松的临床疗效*
王超群, 李富林, 尹东△
1北京积水潭医院贵州医院骨外科(贵州贵阳 550014), 2广西壮族自治区人民医院关节运动医学科(广西南宁 530000)
外科术后出现疼痛、恶心、呕吐等症状是十分常见的,常影响患者术后康复,降低患者对手术以及住院满意程度。地塞米松(dexamethasone, Dexa)属于肾上腺皮质激素一类,其衍生药物有多种,具有抗炎、抗过敏等功能效应。Dexa抗炎、抗过敏以及抗毒效果较其他多种糖皮质激素强大,常用作减轻术后疼痛、恶心呕吐(postoperative nausea and vomiting, PONV)等不良症状[1]。全髋关节置换术(total hip arthroplasty, THA)是治疗晚期髋关节疾病最有效的手段[2]。 由于THA本身可导致术后难以忍受的中重度疼痛[3],影响患者早期快速康复。而患者术后发生不良反应会降低患者满意度。围手术期发生炎症反应以及麻醉药物引起的术后恶心呕吐,会进一步影响术后康复,从而延长住院时间[4]。因此,减轻术后炎症反应,缓解疼痛,降低PONV发生率,减少疲劳,对改善THA临床疗效、加速患者术后康复、提高住院满意度具有重要的临床意义[3,5]。Dexa已应用于包括THA在内的多个外科领域,能够有效降低PONV发生,改善疲劳,现已逐步成为THA多模式镇痛方案的一部分[6-7]。 然而,当前在THA围手术期应用糖皮质激素的最佳时机、用药方式和剂量尚不明确[8]。由于围手术期患者依然遭受术后疼痛、PONV和疲劳(postoperative fatigue, POF)等[7,9]。因此,本前瞻性随机对照研究旨在明确静脉应用两次低剂量Dexa在THA围手术期的有效性与安全性。
1 资料与方法
1.1 一般资料
1.1.1 研究对象 前瞻性纳入2020年7月至2021年7月于广西壮族自治区人民医院关节运动医学外科接受单侧初次THA患者100例,分为Dexa组(50例)和对照组(50例),两组基线资料(包括年龄、性别、疾病种类、体质指数、高血压病、糖尿病、麻醉方式、ASA分级、术前髋关节Harris评分)比较,差异均无统计学意义(P>0.05),具有可比性。见表1。本研究经广西壮族自治区人民医院伦理委员会审批通过(伦理审批编号:KY-ZC-2020-102号)。并取得患者或其亲属同意。

表1 两组患者基线资料 例(%)
1.1.2 纳入标准 (1)初次接受单侧THA的患者;(2)自愿接受试验的患者。
1.1.3 排除标准 (1)既往对糖皮质激素过敏史的患者;(2)滥用酒精以及其他药物的患者;(3)年龄<18岁或>75岁的患者;(4)术前3个月内使用过糖皮质激素的患者;(5)术前1周内使用强阿片类药物的患者;(6)有严重心脏病(NYHA>2)及肝肾功能不全的患者;(7)并存风湿系统疾病的患者;(8)合并有恶性肿瘤、炎症性疾病的患者;(9)皮质功能异常的患者(皮质功能减退、Cushing综合征);(10)术前1周内有抗凝治疗、伴有消化道溃疡或出血史的患者。
1.2 方法 将纳入本研究的100例患者随机分为Dexa组(A组)50例和对照组(B组)50例。本研究采用三盲。围手术期期间,Dexa组在切皮前及术后3 h予10 mg Dexa磷酸钠注射液(2 mL,天津金耀药业)静脉注射,切皮前由麻醉医师实施,术后3 h由病房护士实施操作。对照组在切皮前及术后3 h后予2 mL生理盐水静脉注射,同样,切皮前由麻醉医师实施,术后3 h由病房护士实施操作。
1.3 围手术期管理 本研究所有手术都由同组高级职称的关节外科医师采用相同入路完成。所有假体均为非水泥型假体,均术中留置切口引流管。由麻醉医生根据病情评定后采用椎管内或全身麻醉的方式麻醉。两组患者均采用ERAS理念进行围手术期管理。包括预防切口感染、术后镇痛、抑制PONV、预防深静脉血栓形成、控制血糖水平等。
术前管理:医护进行健康宣教。术前使用药物超前镇痛;术前12 h禁食肉类及难以消化食物,术前4 h给予流质白粥或2 h给予清饮。
术中管理:麻醉采用椎管内或全身麻醉;所有患者切皮前及术后3 h予同等剂量的氨甲环酸减少手术出血;术前予头孢呋辛钠预防切口感染,若手术时间超过2 h追加一次;手术过程中采取控制性降压,以减少手术出血;采取手术室控温、输液加温、充气式保温毯给予患者术中保温;限制性补液;术中留置导尿管及切口引流管,麻醉清醒后若无尿潴留尽早拔除导尿管。
术后管理:术后24 h内使用患者自控镇痛(patient-controlled analgesia, PCA)、定时注射帕瑞昔布钠等多模式镇痛,若患者疼痛视觉模拟(VAS)评分>4分予氨酚羟考酮片口服,VAS评分>6分予中枢性镇痛药盐酸曲马多肌肉注射临时性止痛。若患者有2次或2次以上遭受严重恶心或PONV(VAS>4分),则予甲氧氯普胺肌肉注射,作为一线止吐药物。若患者间隔30 min连续2次使用甲氧氯普胺仍出现严重恶心或呕吐,则予以昂丹司琼静脉注射,作为二线止吐药。术后24~48 h内继续予头孢呋辛钠静脉滴注预防切口感染。术后第2天拔除切口引流管。采用化学药物与机械预防相结合的方式预防深静脉血栓形成(deep venous thrombosis, DVT)。术后定期予以复查C-反应蛋白(C-reactive protein, CRP)、白细胞介素-6(interleukin-6, IL-6)水平及下肢血管彩超等。术后督促患者功能锻炼。出院后指导患者院外康复;在术后1、3、6、12月电话随访并记录患者恢复情况。
1.4 观察指标与测量 观察指标:(1)基线资料:年龄、性别、体质指数(body mass index, BMI)、高血压病、糖尿病、美国麻醉医师协会(American Society of Anesthesiologists, ASA)麻醉评分。(2)主要结果:术后第1、2天CRP、IL-6水平。术后第1、2天休息时、活动时及恶心程度的VAS评分以及PONV发生率。术后第2、5天髋关节Harris评分。术后切口并发症、消化道出血、DVT发生率。术后住院时间(length of stay, LOS)。(3)次要结果:POF发生情况;术后1年并发症的随访结果。
结果测量:疼痛及恶心呕吐程度采用VAS评分测量。髋关节功能采用Harris评分测量。疲劳程度测量采用围手术期疲劳量表 (ICFS测评量表) 评分[10-11]。DVT采用双下肢血管彩色多普勒超声检查结合临床症状诊断。术后延长LOS定义为整个组患者住院持续时间大于第75%的百分位数[1]。
1.5 统计学方法 采用SPSS 24.0统计软件进行统计学分析。计量资料以均数±标准差描述,符合正态性分布的采用两独立样本t检验;不符合正态性分布的以中位数(四分位数间距)[M(P25,P75]描述,采用Wilcoxon Mann-WhitneyU检验。计数资料采用Pearson2检验或Fisher精确检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者术后CRP、IL-6水平比较 两组患者术后第1、2天的CRP水平比较,差异均有统计学意义(P<0.05),且对照组CRP水平明显高于Dexa组。见表2。

表2 两组患者术前与术后不同时间CRP水平比较 [M(P25,P75)]mg/L
两组患者术后第1、2天IL-6水平比较,差异均有统计学意义(P<0.05),且Dexa组比对照组明显要低。见表3。

表3 两组患者术前与术后不同时间IL-6水平比较 [M(P25,P75)]ng/L
2.2 两组患者术后VAS评分及PONV发生率的比较 两组患者术后第1、2天休息时VAS评分比较,差异均有统计学意义(P<0.05)。且对照组术后VAS评分显著高于Dexa组。见表4。

表4 两组患者术前与术后不同时间休息时VAS评分的比较 M(P25,P75),分
两组患者术后第1、2天活动时VAS评分比较,差异均有统计学意义(P<0.05),且对照组活动时VAS评分均高于Dexa组。见表5。

表5 两组患者术前与术后不同时间点活动时VAS评分的比较 M(P25,P75),分
两组患者术后第1、2天恶心(nausea)发生率比较,差异均无统计学意义(P>0.05);两组患者术后PONV发生率比较,差异有统计学意义(P<0.05),并且Dexa组的PONV发生率显著低于对照组。见表6。

表6 两组患者术后PONV发生率 例(%)
2.3 两组患者术后髋关节Harris评分的比较 两组患者术后第2、5天髋关节Harris评分比较,差异均有统计学意义(P<0.05),并且Dexa组术后第2、5天髋关节Harris评分均显著高于对照组。见表7。
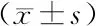
表7 术前与术后两组患者不同时间髋关节Harris评分的比较 分
2.4 两组患者术后疲劳评分的比较 两组患者术后第2、5天ICFS评分比较,差异均有统计学意义(P<0.05),并且对照组ICFS评分均明显高于Dexa组。见表8。
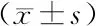
表8 两组患者术前及术后ICFS评分的比较 分
2.5 两组患者术后切口并发症、消化道出血、DVT、LOS、延长LOS的比较 Dexa组与对照组术后1年内均未出现关节置换术后感染(PJI)和消化道出血症状。两组患者术后切口并发症发生率比较,差异有统计学意义(P<0.05),且对照组术后切口并发症发生率明显高于Dexa组(术后切口并发症:术后出现切口红肿、渗出、红肿和渗出,包括确诊的切口感染及脂肪液化)。两组患者术后下肢DVT发生率比较,差异无统计学意义(P>0.05)。对照组术后LOS较Dexa组显著延长,差异有统计学意义(P<0.05)。Dexa组较对照组出现延长LOS的频率明显要低,且差异有统计学意义(P<0.05)。见表9。

表9 两组患者术后切口并发症、DVT发生率、术后LOS、延长LOS的比较 例(%)
3 讨论
3.1 Dexa的应用
3.1.1 Dexa在快速康复外科理念中的应用 快速康复外科(enhanced recovery after surgery, ERAS)理念在国内外关节外科中的应用已经逐渐成熟,关节置换是ERAS研究及应用的热点领域。THA术后应激及炎症反应是导致术后疼痛、恶心呕吐及关节功能无法快速恢复的最大障碍之一。Bustos等[12]通过一项研究证实了应用Dexa的益处,并建议加用Dexa来改善ERAS方案。在THA的ERAS应用主要包括减轻术后应激和炎症反应,缓解疼痛、改进血液保护方案、预防恶心呕吐和静脉血栓栓塞(venous thromboembolism, VTE)以及感染等[13]。Dexa在关节置换ERSA理念中的应用越来越普遍[1,14-17]。
3.1.2 Dexa在THA围手术期应用方式、时机与剂量 自20世纪40年代以来,糖皮质激素已成为控制炎症性疾病最广泛使用和最有效的治疗方法之一[18]。Dexa在THA围术期有多种不同的应用方式,可全身(静脉或口服)和局部(关节内、关节外)应用。应用时机有术前、术中、术后。其应用剂量也有巨大差别,主要在5~40mg范围内应用,有单次和多次重复给药的方式[18]。国内外的研究显示,目前的报道多以静脉小剂量应用为主,可不同程度地缓解术后疼痛、减轻PONV以及减少并发症[1,14,19-22]。但是,关于Dexa何种用法、何种用量才是最为安全、有效的,目前仍没有统一标准。
3.2 THA围手术期静脉应用Dexa的有效性
3.2.1 Dexa对THA术后疼痛的疗效 糖皮质激素已被列入促进术后ERAS的建议,以改善THA/TKA围术期护理[23]。THA术后30%~77%的患者可能会出现中度至重度疼痛[24]。Dexa可通过多种途径抑制炎症因子的产生以及通过促使大脑内具有镇痛作用的内啡肽释放增加,从而进一步减轻术后疼痛。本研究结果显示,两次静脉应用10 mg Dexa可有效降低术后第1、2天CRP、IL-6水平以及VAS评分,这与先前的几项研究结果一致[1,25-28],也间接证明了Dexa具有良好的术后镇痛效果。长期使用阿片类药物的患者翻修率和病死率会升高,并且增加关节置换患者术后LOS和再入院率。Keohane等[29]通过一项随机对照研究证实,围手术期使用类固醇激素可显著降低THA患者术后的“按需”阿片类药物需求,还可以在一定程度上降低患者过于依赖于阿片类药物带来的相关风险。
3.2.2 Dexa对THA术后PONV的疗效 PONV是指由多种原因导致膈肌神经受刺激而产生膈肌收缩,使胃内容物迅速经口喷出的保护性反射[4]。虽然目前麻醉药不良反应较以前已有改进,但是PONV在THA术后依然常见。有研究显示,在接受椎管内麻醉的患者中有60%~80%的患者出现术后PONV[30],而全身麻醉所发生PONV的概率更高,甚至术后24 h内PONV发生率达80%[31]。术后发生PONV会影响患者手术满意度,延缓患者康复,增加患者不良心理和经济负担。因此,最新美国动态麻醉学会指南建议在围手术期常规静脉应用Dexa或甲基强的松龙预防PONV发生[32]。有研究[33]认为,至少需要5 mg地塞米松才能有效减轻围手术期恶心呕吐。尽管诸多研究表明Dexa是预防PONV的有效药物,但最佳剂量及给药方案依然没有共识[28]。Dexa在麻醉诱导前给药比手术后更有效,术前给予单次剂量Dexa足以让患者获得令人满意的疗效[28]。然而,最近的研究均倾向使用较高剂量的Dexa (10~20 mg)[1,14,25-26,28,34-35],以期最大化利用其临床疗效。本研究结果显示,两组患者术后PONV发生率比较,差异性有统计学意义(P<0.05),说明在THA围手术期两次静脉应用Dexa可有效降低PONV发生率。尽管如此,目前Dexa用于减少PONV的最佳剂量及给药方式仍然需要进一步研究。
3.2.3 Dexa对THA术后关节功能恢复的疗效 有多项相关研究已证实,围手术期使用类固醇激素可有效降低炎症因子水平、缓解疼痛、改善关节活动度[14,36-37]。本研究数据显示,两组患者术后第1、5天髋关节Harris评分比较,差异有统计学意义(P<0.05),提示在THA围手术期静脉应用两次Dexa可改善术后髋关节功能,促进关节功能恢复。Lei等[1]的一项研究称,在THA围术期应用两剂10 mg的Dexa,患者在术后第3天有最大髋关节屈曲和外展功能。另外一项研究证实,与术前单剂量使用相比,多次应用Dexa改善了患者术后第3天最大髋关节屈活动曲度[28]。大部分相关研究认为,Dexa对于关节置换术后早期的关节功能疗效较为显著,这与本研究结果一致。此外还有研究表明,患者在使用激素后术后30 h运动范围有着显著改善,术后可以开始更强烈的康复训练,关节活动范围更大[38]。由于临床的异质性及患者个体疼痛阈差异,Dexa用于改善术后关节功能的疗效及最佳剂量仍需高质量临床研究支撑。
3.2.4 Dexa对THA POF的疗效 POF指术后患者出现易感疲乏感、心跳加速、肌力减弱、活动能力降低、食纳减退、不良心理状态等各种不舒适的感觉[39]。POF会影响患者快速康复,延长LOS[40]。目前国内外对THA POF的研究较少,且POF的发生发展尚未得到系统而又科学的阐述。有研究者指认为,术后炎症因子增加是患者发生POF的重要原因[41]。而且有关研究证实,结直肠癌患者术后的POF评分与IL-6水平有着密切的关系[42]。有效缓解POF是提升THA术后患者疗效切实可行的措施,更是快速康复理念的要求内容之一[43]。本研究结果显示,Dexa组患者术后第2、5天ICFS评分较对照组低,且差异有统计学意义(P>0.05),说明THA患者围手术期静脉两次应用Dexa可有效改善患者POF程度,促进患者快速康复。潘勇泉等[44]通过对照研究证实,将Dexa应用于治疗THA患者可有效降低术后CRP、IL-6水平,减轻术后炎症反应,从而改善POF症状。同样,杨璐等[39]一项前瞻性研究显示,在术前及术后静脉应用Dexa可有效降低术后CRP及IL-6水平,从而缓解患者的疲劳感,增强患者体力和精力,提升患者的活力及注意力。虽然目前已证实THA围手术期应用Dexa在POF治疗具有有效性,但还需要大样本的RCT进一步研究其最佳剂量及应用时机。
3.3 THA围手术期静脉应用地塞米松的安全性
3.3.1 Dexa对THA术后切口并发症的影响 THA术后及时发觉切口并发症并予及早处理可降低关节假体周围感染(prosthetic joint infection, PJI)的发生率。尽管Dexa已被证明可有效缓解术后疼痛和PONV等症状,但对其潜在不良反应的担忧限制了Dexa在THA 围手术期进一步应用。虽然Dexa具有免疫抑制性,但已有诸多报道在THA围手术期短期、低剂量应用Dexa后并没有增加PJI的风险[45-47]。本研究结果显示,Dexa组与对照组术后1年内均未出现PJI;两组患者术后切口并发症比较,对照组明显高于Dexa组(P<0.05) (本研究的术后切口并发症是指术后切口红肿、渗出、红肿和渗出,包括确诊的切口感染及脂肪液化)。对照组术后切口并发症发生率高(30%)的原因可能受以下因素影响:其一,样本量较小导致的系统抽样误差;其二,未能排除糖尿病对患者切口愈合的影响;其三,由于临床异质性,加之随访时间较短或出现被随访者的记忆误差;从而评估术后切口并发症风险发生率的准确性有所降低。更多研究证实Dexa的应用对术后切口无明显影响。如一项146例患者的随机对照研究显示,术前使用单剂量16 mg 的Dexa组与安慰剂组在第14天都有轻度切口感染的迹象,但与安慰剂组相比手术后1年两组患者手术部位感染率没有增加[48]。Richardson等[49]进行了一项5 257名患者的研究显示,单次静脉注射4~10 mg的Dexa不会增加全关节置换术后感染的发生率。此外,Lei等[1]进行了一项研究显示,实验组在术前术后分别两次静脉应用10 mg的Dexa,与安慰剂组相比较并没有增加PJI的风险。因此,有理由相信两次低剂量静脉应用Dexa对THA术后切口愈合的无明显影响。
3.3.2 Dexa对THA术后DVT及胃肠道反应的影响 THA手术应激以至患者出现胃肠道反应或消化性溃疡,甚至可能导致患者胃肠道出血。Lex等[50]通过一项随机对照研究发现,围术期皮质类固醇似乎是安全的,包括高剂量使用,并没有增加VTE或胃肠道出血的风险。另一项研究也证实,小剂量两次使用Dexa没有增加术后下肢DVT及胃肠道出血的风险[51]。本研究Dexa组与对照组患者均未发生胃肠道出血,下肢DVT发生率亦无差异。此外,一项随机对照研究显示,在THA术前术后予实验组两次静脉应用Dexa 20 mg,结果术后未发生下肢DVT或消化道出血[25]。
3.3.3 Dexa对THA术后LOS的影响 LOS被认为是评判医疗经济效应和患者快速康复的一项重要指标。先前的研究表明,围手术期应用Dexa可以缩短LOS、加速患者康复、并降低医疗费用[5,7,22,52]。本研究Dexa组平均术后LOS较对照组缩短超过3 d,而对照组有10%的患者出现延长LOS。这与先前的研究结果一致。如Keohane等[29]一项研究显示,在THA围手术期给予实验组Dexa两剂8 mg静脉注射,结果显示实验组平均每位患者的住院时间减少0.9 d。同样,Lex等[50]通过一项随机对照研究证实,重复给予实验组Dexa 15~20 mg可进一步降低LOS。因此有充分理由认为,THA围手术期通过两次小剂量应用Dexa可以明显缩短住院时间,促进患者快速康复。
综上所述,THA患者术后应用两次低剂量Dexa可有效减轻术后炎症反应,缓解术后一系列不良临床症状,缩短术后住院时间,而不增加术后相关风险。本研究存在一些局限性,纳入样本量相对不足;部分混杂因素未能完全控制,如糖尿病对THA患者术后切口愈合的影响,这部分尚需更严格控制混杂因素的多中心CRT研究提供更有力的证据,以此为THA术后应用Dexa提供更多参考依据。
利益相关声明:所有作者均声明不存在任何利益冲突。
作者贡献说明:试验设计为尹东、李富林、王超群,研究实施为王超群,资料收集为李富林、王超群,论文撰写、修订、审校为王超群。

