乳酸脱氢酶同工酶检测在神经母细胞瘤诊疗中的临床价值*
张 伟,马瑞敏,宋文琪,张国军△
1.首都医科大学附属北京天坛医院实验诊断中心/北京市免疫试剂临床工程技术研究中心/国家药品监督管理局体外诊断试剂质量控制重点实验室,北京100070;2.国家儿童医学中心/首都医科大学附属北京儿童医院检验中心,北京 100045
神经母细胞瘤(NB)是发生于婴幼儿时期的恶性实体瘤之一,约90%的患儿发病年龄<10岁[1],NB在15岁以下儿童中的发病率约为 10.2/1 000 000[2]。NB是异质性较高的恶性肿瘤,以往诊断及治疗效果评价主要依靠病理学及影像学检查。尽管目前低、中危NB患儿可以获得较长的存活期[3-5],但约有50%的患儿初诊时已处于高危阶段,其长期生存率较低,5年无事件生存率<50%[6]。以往对NB患儿预后影响因素的研究主要涉及年龄、肿瘤转移部位、乳酸脱氢酶(LDH)、神经元特异性烯醇化酶(NSE)、N-myc基因表达水平及组织学特征等。近年来随着NB诊疗技术的不断进步,儿童NB的预后也得到改善,对于其预后影响因素的研究也随着治疗方法的进步及治疗水平的提高而发生改变[7]。以往患儿诊治过程中只检测LDH总活性,且关于LDH同工酶与NB关系的研究较少,基于此,本研究收集2019年2月至2022年2月首都医科大学附属北京儿童医院血液肿瘤中心收治的NB患儿治疗前及治疗后不同阶段的血清标本进行检测,旨在探究LDH同工酶在NB诊疗中的临床价值。
1 资料与方法
1.1一般资料 选择2019年2月至2022年2月首都医科大学附属北京儿童医院血液肿瘤中心收治的72例初诊NB患儿为研究对象,其发病中位年龄为37个月,其中男38例,女34例。根据国际NB分期系统(INSS)[8]标准,本研究纳入的72例患儿INSS分期Ⅰ期5例,Ⅱ期19例,Ⅲ 期14例,Ⅳ+Ⅳs期34例。依据美国儿童肿瘤协作组(COG)及欧洲危险度分组系统[9],制订首都医科大学附属北京儿童医院NB危险度分组标准,根据患儿年龄、INSS分期、肿瘤转移情况、病理类型、N-myc基因扩增情况,分为低危19例,中危12例,高危41例[10]。纳入标准:(1)符合NB诊断标准[11],且经肿瘤组织活检或手术病理检查证实为NB;(2)患儿按照NB诊疗方案系统化疗并随访。排除标准:(1)未经过化疗的患儿;(2)非因疾病进展而放弃治疗的患儿;(3)治疗前切除肿瘤的患儿。
1.2方法
1.2.1治疗方案及疗效评估 根据 BCH-NB-2007 化疗方案,低/中危患儿给予4~6个疗程化疗,高危患儿给予7个疗程化疗。未行手术切除肿瘤的患儿在完成4个疗程化疗后于外科行肿瘤切除手术。治疗结束后门诊随访,随访截止日期为2022年2月28日。疗效评价根据国际儿童实体瘤疗效标准[12],通过影像学检查和骨髓活检确定肿瘤大小和部位,评估治疗效果。NB未进展/未复发:肿瘤稳定或完全消失,无新发病灶且无复发;NB进展/复发:原发病灶增大>25%或出现新发病灶。
1.2.2标本采集 收集患儿治疗前及治疗过程中各化疗周期后48 h内的血清标本。具体采集方法:使用真空采血管采集患儿静脉血,待自然凝固后以3 000 r/min离心10 min,分离血清,先将血清标本用于检测LDH,随后将血清标本分装入冻存管,保存于-80 ℃冰箱,用于集中检测LDH同工酶。
1.2.3检测方法 LDH采用乳酸底物法,使用美国Beckman Coulter 公司AU5800全自动生化分析仪及配套原装试剂进行检测。LDH同工酶采用琼脂糖凝胶电泳法,使用法国 Sebia公司HYDRASYS2全自动电泳仪及配套LDH同工酶检测试剂盒进行检测。LDH检测过程中室内质控均在控,室内不精密度符合实验室质量目标要求,室间质评结果为满意。
1.2.4参考范围 LDH参考范围为110.0~295.0 U/L。LDH同工酶正常分布占比为LDH-1 26.2%~32.8%,LDH-2 34.0%~37.4%,LDH-3 17.9%~22.3%,LDH-4 6.8%~11.0%,LDH-5 4.7%~7.1%。LDH同工酶通过计算得出参考范围为LDH-1 28.82~96.76 U/L,LDH-2 37.40~110.33 U/L,LDH-3 19.69~65.79 U/L,LDH-4 7.48~32.45 U/L,LDH-5 5.17~20.90 U/L[13]。检测结果高于参考范围者定义为阳性。
1.3统计学处理 采用SPSS26.0、MedCalc16.8软件进行数据分析。计数资料以例数或率表示,组间比较采用χ2检验;非正态分布的计量资料以M(P25,P75)表示,两组间比较采用Mann-WhitneyU检验;采用Spearman相关进行相关性分析;绘制受试者工作特征(ROC)曲线进行诊断效能评价。以P<0.05为差异有统计学意义。
2 结 果
2.1NB患儿治疗前LDH、LDH同工酶表达情况 72例NB患儿治疗前 LDH、LDH-1、LDH-2、LDH-3、LDH-4、LHD-5水平分别为417.9(280.0,956.4)、123.4(83.6,232.7)、133.6(92.3,391.9)、73.4(51.9,193.1)、25.6(11.6,65.3)、38.4(21.7,61.8)U/L。治疗前LDH-5阳性率为81.9%,高于LDH阳性率(66.7%),差异有统计学意义(P<0.05);LDH-3阳性率为57.0%,LDH-4阳性率为38.9%,均低于LDH阳性率,差异均有统计学意义(P<0.05);LDH-1阳性率为63.9%,LDH-2阳性率为59.7%,与LDH阳性率比较,差异无统计学意义(P>0.05)。
2.2NB进展/复发与未进展/未复发患儿治疗前LDH同工酶水平比较 截至2022年2月28日,72例患儿中仅23例随访满2年且未失访,包括未进展/未复发16例(其中男7例,女9例,中位年龄44个月)、进展/复发7例(其中男4例,女3例,中位年龄32个月)。NB进展/复发与未进展/未复发患儿治疗前LDH-2、LDH-3、LDH-4、LDH-5水平比较,差异均有统计学意义(P<0.05),治疗前LDH-1水平比较,差异无统计学意义(P>0.05),见表1。
2.3治疗前LDH、LDH同工酶单独检测及LDH-4、LDH-5联合检测预测NB进展/复发的效能 ROC曲线分析结果显示,治疗前LDH-2、LDH-3、LDH-4、LDH-5单独检测预测NB进展/复发的曲线下面积(AUC)高于LDH单独检测,而LDH-4、LDH-5联合检测的AUC高于各指标单独检测,见表2。

表1 NB进展/复发与未进展/未复发患儿治疗前LDH同工酶水平比较[M(P25,P75),U/L]

表2 治疗前LDH、LDH同工酶单独检测及LDH-4、LDH-5联合检测预测NB进展/复发的效能
2.4治疗前LDH、LDH同工酶水平与肿瘤大小的关系 治疗前LDH及LDH同工酶水平与肿瘤最大径均呈正相关(P<0.05),见表3。
2.5治疗过程中LDH同工酶占比变化 随着治疗的进行,LDH-1占比呈上升趋势,LDH-4及LDH-5占比呈下降趋势。治疗前与第4次化疗后LDH-1、LDH-4及LDH-5占比比较,差异均有统计学意义(P<0.05),LDH-2及LDH-3占比比较,差异无统计学意义(P>0.05),见图1、图2。

表3 治疗前LDH、LDH同工酶水平与肿瘤最大径的相关性分析结果
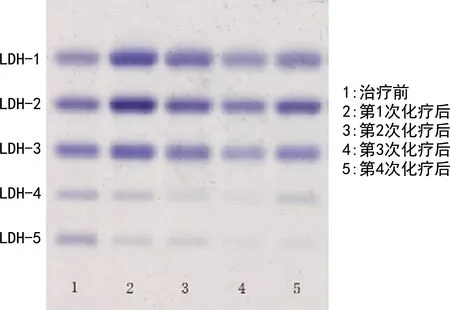
图1 治疗前及治疗过程中LDH同工酶图谱

图2 治疗前及治疗过程中LDH同工酶占比变化
3 讨 论
NB是儿童最常见的颅外恶性实体肿瘤,在我国占儿童恶性肿瘤的7%~10%。NB因临床表现多样,初期诊断困难,同时其进展快,预后差异较大,现阶段主要根据影像学、病理学检查及基因检测结果对NB进行诊断和预后判断[14]。近年来,儿童NB治疗采用多学科联合治疗方案,但预后依然不佳,高危患儿长期存活率较低[15]。
LDH是对肿瘤有较高诊断价值的临床指标,但LDH同工酶在指导肿瘤诊治中的临床意义仍有待深入研究。LDH有5种同工酶,每种都有不同的化学和物理特性。LDH同工酶可用于定位LDH的释放源,LDH-5水平升高通常在肝脏疾病时出现,LDH-l水平升高通常提示心肌损伤,肝脏及心肌同时受损则LDH-1和LDH-5水平同时升高[16]。LDH在肿瘤疾病中的应用已有一定研究成果。JONG 等[17]发现,晚期非小细胞肺癌患者治疗前LDH 水平升高及治疗过程中 LDH 水平升高均与其总生存率较低显著相关。还有研究发现,在进行免疫治疗的转移性结直肠癌患者中,LDH 水平较低的患者无进展生存时间明显长于 LDH 水平较高的患者[18]。
以往NB患儿就诊时仅常规检测LDH水平,但多项研究发现,NB初诊时LDH水平升高患儿比例并不高(53.8%~82.0%),并且因为儿童处于生长发育阶段,LDH活性明显高于成人,如果采用成人的参考区间判别儿童LDH的检测结果,有可能造成漏诊[19-22]。本研究采用儿童的LDH参考区间,在72例NB患儿中,治疗前LDH的阳性率为66.7%;此外,患儿LDH-5阳性率为81.9%,比LDH阳性率高(P<0.05),表明LDH-5检测可能较LDH检测诊断NB的灵敏度更高。
肿瘤大小是患者疗效评估的重要指标,陈琛君等[23]研究表明,NB患儿肿瘤最大径>5 cm时LDH水平明显增高;赵倩等[22]研究也表明,LDH是反映肿瘤负荷及代谢情况的指标之一。本研究分析了NB患儿治疗前LDH、LDH同工酶水平与肿瘤大小的关系,结果显示,LDH及LDH同工酶与肿瘤最大径均呈正相关(P<0.05),提示LDH、LDH同工酶水平越高,NB患儿肿瘤越大。动态分析治疗过程中LDH同工酶的占比变化,结果显示,随着治疗的进行,LDH-1占比呈上升趋势,LDH-4及LDH-5占比呈下降趋势;治疗前与第4次化疗后LDH-1、LDH-4及LDH-5占比比较,差异有统计学意义(P<0.05),提示LDH同工酶检测可在治疗过程中作为疗效评价的辅助手段。
近年国内已有研究分析了LDH与NB预后的关系,如苏雁等[24]通过回顾性分析发现,初诊时 LDH≥1 500 U/L 是影响NB患儿生存率的危险因素;张婷等[25]研究表明,LDH水平升高的NB Ⅳ期患儿总体预后较差。本研究的72例患儿中,由于收集样本时间与随访截止时间相距较短,随访满2年且无失访者仅23例,其中7例患儿出现进展/复发,16例未进展/未复发。NB进展/复发患儿治疗前LDH-2、LDH-3、LDH-4、LDH-5水平高于未进展/未复发患儿(P<0.05),提示LDH-2、LDH-3、LDH-4、LDH-5可能与NB患儿的疾病进展/复发有关。进一步分析LDH、LDH同工酶对NB进展/复发的预测效能,结果显示,治疗前LDH-2、LDH-3、LDH-4、LDH-5单独检测预测NB进展/复发的AUC高于LDH单独检测,而LDH-4、LDH-5联合检测的AUC高于各指标单独检测,提示相较于LDH,LDH同工酶水平检测更有助于早期判断肿瘤进展/复发情况。
LDH发挥作用是Warburg效应的重要一环,与恶性肿瘤的增殖和侵袭密切相关[26],Warburg效应是指恶性肿瘤细胞从有氧机制转换到以无氧机制为主的现象,其中葡萄糖被转换为乳酸。部分恶性肿瘤患者的血清LDH水平升高与其预后密切相关。研究表明,LDH-5是主要在癌细胞中过量表达的同工酶,而LDH-1在癌细胞与非癌细胞中的水平通常较低[27]。本研究LDH-4及LDH-5在NB患儿治疗前占比较高,可能是由于LDH基因在肿瘤中对瘤内缺氧的反应导致的,而在治疗后随着瘤内缺氧的反应降低,LDH-4及LDH-5占比呈现出下降趋势,LDH-1占比则在治疗后随着肿瘤的恶性程度减低逐渐升高。近年来,许多特异性抑制LDH-5活性的药物已经在临床进行测试[28],可能有望为NB等有LDH-5活性升高特征的肿瘤患者提供新的治疗方法。LDH-5活性的降低会导致线粒体呼吸的诱导、线粒体膜电位的降低和细胞内氧化应激反应水平的升高,而这些变化会干扰肿瘤细胞的增殖能力,降低其转移能力,并增加其对化疗药物的敏感性[29-30]。
综上所述,相较于单独检测LDH,LDH同工酶检测更有助于提高对NB进展/复发的预测价值,在治疗期间监测LDH同工酶水平还有助于判断治疗效果及预测预后。但因本研究纳入样本量有限,研究结果还需要增加样本量及进行多中心研究以进一步验证。

