假体联合补片即刻乳房再造手术并发症的预防与治疗
张勇,陈诚,杨燕文,陆南杭,冯自豪,朱玮,亓发芝
(复旦大学附属中山医院整形外科、乳腺外科,上海,200032)
假体联合补片的即刻乳房再造成为近年来增长速度最快的一种乳房再造方式。相对自体组织乳房再造而言,其手术时间更短,更简单易学,没有额外的供区损伤,恢复时间相对更短。尤其在国内,随着乳腺肿瘤整形外科这一更加细分的亚专科在多个肿瘤专科医院成立,乳腺癌术后乳房再造的比例也逐年升高。在假体乳房再造这一手术方式广泛推广过程中,各种假体补片的出现极大地拓宽了假体乳房再造的适应证[1]。对于胸肌后假体乳房再造的病例,补片能够弥补胸大肌对假体下极覆盖不够的缺点,为假体提供覆盖与支撑;对于胸肌前假体乳房再造的病例,应用补片进行假体表面全包裹,能够快速诱导形成假体周围稳定的膜性覆盖,大大降低包膜挛缩的发生率。另一方面,随着应用假体乳房再造的比例逐年上升,与假体或补片相关的术后并发症的数量也出现了同步增多,这需要我们对此高度重视,对并发症发生的原因进行分析并提出解决方案。
本文就假体联合补片即刻乳房再造这一领域中相关重要文献进行回顾,并结合个人临床经验对此进行探讨。
1 资料与方法
1.1 临床资料
回顾2016年1月至2019年12月收治的116例行乳腺癌改良根治后即刻乳房再造的病例资料,其中5例患者行双侧乳房再造,共121侧再造乳房。其中应用人工合成材料补片(Tiloop )的一共75侧,应用生物补片(海孚脱细胞真皮基质)共29侧,未用补片的17侧。
1.2 手术方式
1.2.1 保留皮肤/乳头乳晕的乳腺癌改良根治术
术前穿刺病理或术中快速病理诊断明确诊断为乳腺恶性肿瘤后,由乳腺外科医生行保留皮肤/乳头乳晕的乳腺癌改良根治术。手术切口的设计由乳腺外科医生与整形修复重建外科医生讨论决定,根据肿瘤的位置以及再造方式可采取乳房下皱襞切口(优先选择)、乳晕半弧形切口(乳晕较小时可向内外侧皮肤适当延伸切口)、乳房外侧壁切口等。常规行前哨淋巴结检测技术,术中快速病理诊断前哨淋巴结有转移时行腋淋巴结清扫术。术前影像学检查提示肿瘤为单发,肿瘤大小小于2cm,且距离乳头乳晕大于2cm,术中送检乳头乳晕基底部组织病检肿瘤阴性,可以保留乳头乳晕复合组织。切除皮下乳腺时,在确保肿瘤安全的前提下尽可能多保留皮瓣下脂肪组织,使得皮瓣有足够厚度覆盖乳房假体。
1.2.2 假体乳房重建技术的应用
术前常规测量乳房的各项数据,包括乳房基底的直径,乳头至下皱襞距离,乳头至胸骨上凹以及乳头乳晕至锁骨中点距离。标记乳房周径和下皱襞的位置,并将各测量线标记在体表。术中根据扩张器即刻扩张测量需要放置假体的体积。
乳腺外科医生切除乳腺手术结束后转交整形外科医生实施乳房重建手术。对侧乳房较小,判断胸大肌联合周围筋膜瓣足够覆盖假体时,分别向胸大肌下方的腹直肌前鞘以及胸大肌外侧的部分前锯肌及前锯肌筋膜组织分离,与胸大肌形成整片联合组织瓣,以提供充足的乳房假体覆盖组织;对侧乳房体积较大,判断胸大肌不足以覆盖假体时一般采用补片联合假体。将补片缝合固定于游离的胸大肌下缘,延长胸大肌,以完全覆盖包裹假体。注意在假体下缘补片折返处尽量修剪去除冗余补片;对于胸肌前假体再造的病例,尽量将假体前表面完全覆盖包裹,应用生物补片时可将假体完全包裹缝合,并且在术前标记的下皱襞下方约2-3cm处按时钟3、5、6、7、9点将补片确切包裹的假体分别缝合固定于胸壁。
1.2.3 术后处理
术后再造乳房周围“口”字形厚敷料覆盖适当压力限制性包扎,防止假体移位,避免假体上方覆盖肌瓣过度受压。胸大肌深面和浅面分别放置引流管,观察引流量变化连续两天小于20ml 时可考虑拔除。由于胸大肌及周围筋膜瓣或肌瓣深面广泛剥离,术后前三天引流量一般较多可能达到200~300ml 。引流管一般在两周内拔除。尤其假体旁引流管需尽早拔除,降低逆行感染影响假体的风险
2 结果
将本组收集的121侧假体乳房再造病例按照补片使用情况分为三组:未使用补片组17侧,使用人工补片组共75侧,使用生物补片组共29侧。统计了各组病例的引流量及拔管时间以及主要并发症情况。从统计数据可见假体联合补片的案例中,伤口引流的总量及拔管时间均有明显上升。单纯假体乳房再造的引流管拔管时间一周稍多,而补片联合假体乳房再造患者拔管时间两周作用。发生血肿血清肿的风险,联合补片组也较单纯假体再造组更高。发生假体感染及外露的情况也是假体联合补片组发生率更高。而联合应用补片假体乳房再造组远期发生包膜挛缩的风险比单纯假体乳房再造的患者更低。具体数据见表1。典型案例见图1-3。
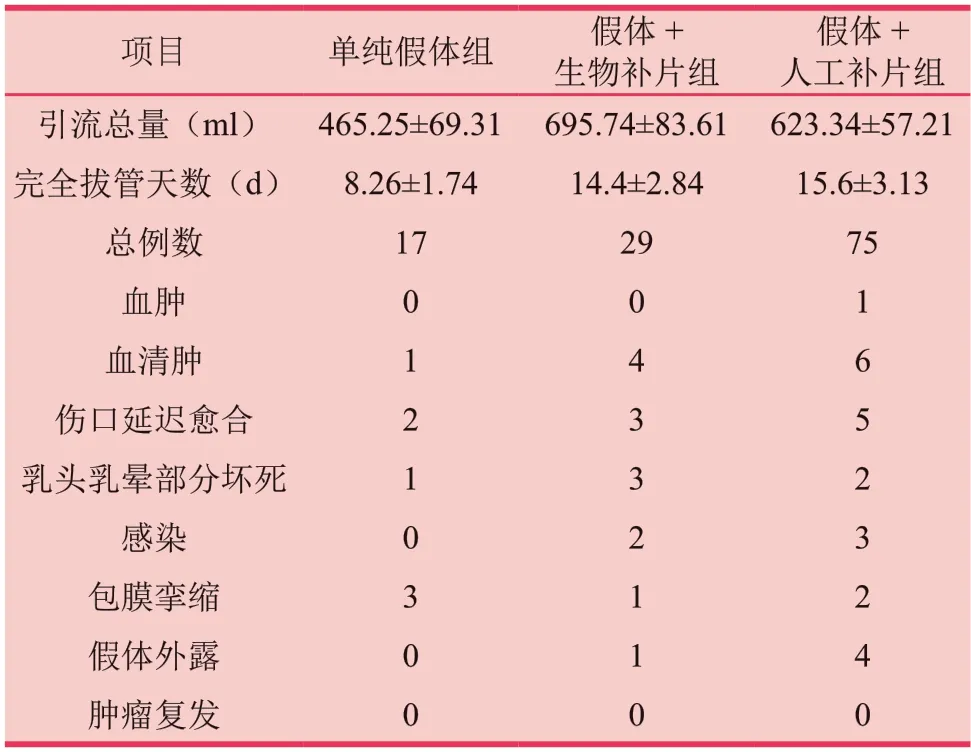
表1 乳腺癌改良根治后即刻乳房再造的临床效果
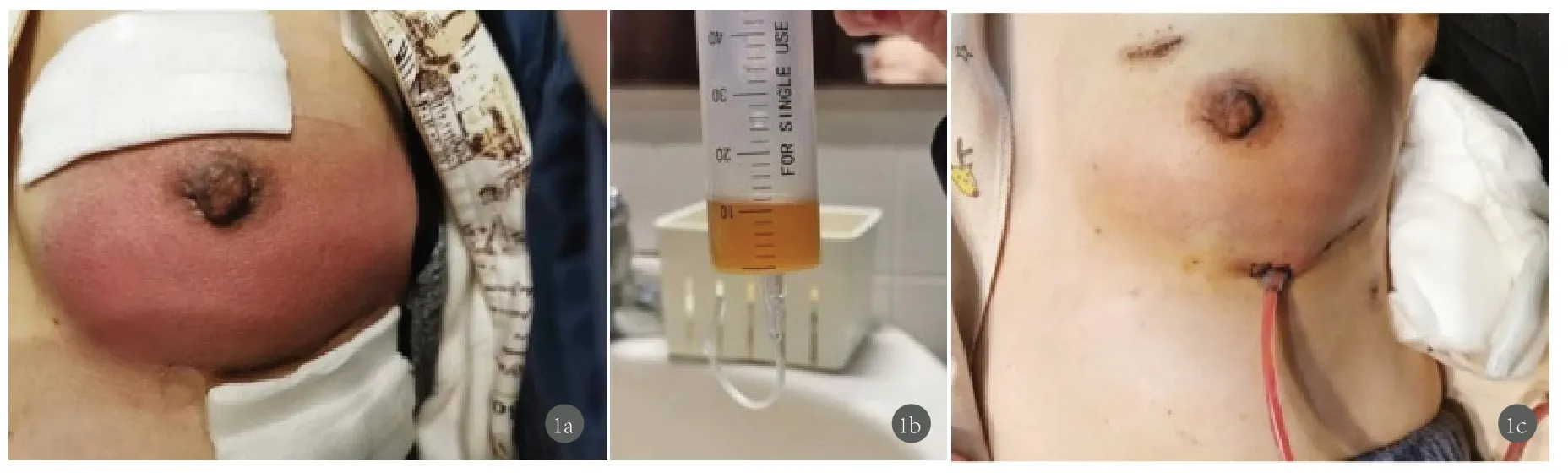
图1 案例1,假体联合生物补片即刻乳房再造患者,术后一周拔管后出现红乳房(1a),B超发现假体周围积液,重新置管,并予假体周冲洗,五天后引流液减少至10-20ml(1b、1c),拔管后恢复。
3 讨论
乳房再造的方式经历了自体-假体-联合方式应用的演变。这一历史已经超过百年[2-3]。随着乳腺癌治疗领域的进展及乳房肿瘤整形亚专科的进一步发展,乳房再造已经进入了一个快速发展的新时代。我们在国内较早与乳腺外科医生合作成立了乳腺整形美容中心,并较早开展了二期乳房重建,包括横行腹直肌肌皮瓣、扩大背阔肌肌皮瓣等自体组织乳房重建技术[4-5]。自体组织组织乳房再造技术有着安全可靠,效果稳定,再造乳房形态自然,能够满足二期再造过程中皮肤缺损的修复等优点。但另一方面自体组织带来的供区损伤,手术时间相对较长,学习曲线较假体乳房再造更长,以及皮瓣出现坏死等并发症的处理更加棘手。2002年之后美国FDA对乳房硅胶假体的限制解除,同时伴随乳腺癌腺体切除或预防性乳腺切除的比例逐年上升,由于具有不增加额外的供区损伤,不增加手术次数以及能够获得良好再造形态等优点,应用假体重建乳房开始成为乳房重建的重要选择。无论在欧美还是在我国,假体乳房再造的比例都超过了自体组织乳房再造[6-9]。
补片联合假体或者扩张器进行乳房再造已有二十多年历史,早期较多应用的是生物补片,近年来人工合成补片如Tiloop 成为国内联合假体乳房再造的重要选择[10-13]。由于补片能够带来更好的再造乳房形态,减少假体包膜挛缩的发生率,近年来应用补片全包裹假体进行胸肌前假体乳房再造技术开始在合适的病人中得以开展,结合颗粒脂肪移植技术增加假体前覆盖软组织的厚度,在获得良好乳房再造形态的同时,进一步降低了对胸大肌以及周围组织广泛剥离产生的相关损伤[14]。
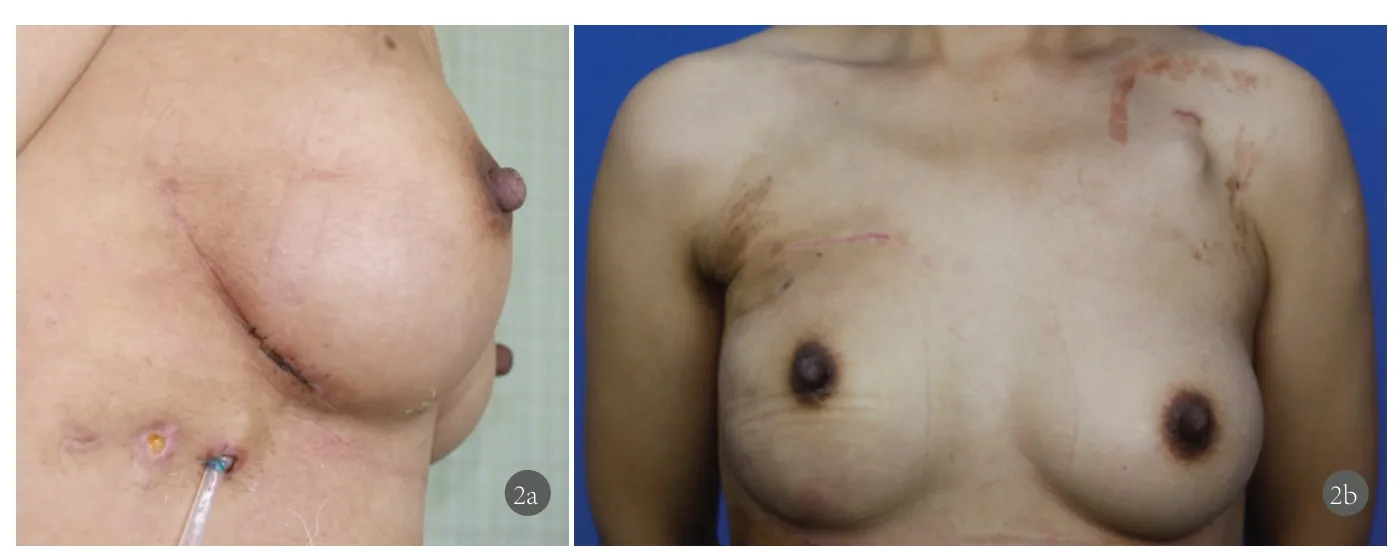
图2 案例2,引流管在皮下行走保持适当距离(2a),使得管口远离假体,降低逆行感染风险(2b)。
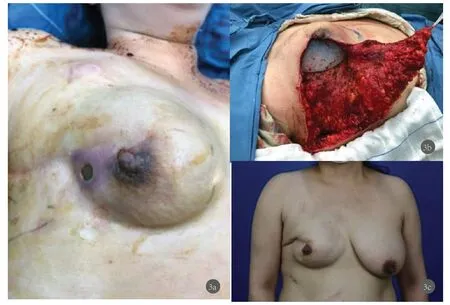
图3 案例3,假体联合Tiloop补片即刻乳房再造患者,术后一个月出现假体外露(3a),患者拒绝背阔肌等增加供区损伤的远位皮瓣修复,仅仅以局部皮瓣重新覆盖假体(3b),挽救了乳房假体(3c)。
在假体乳房再造技术快速推广的同时,不可避免的,各类假体乳房再造并发症的数量也在迅速上升。根据一篇系统综述统计假体联合补片即可乳房再造的主要并发症包括:假体外露、破裂、移位或取出;皮瓣坏死;术后感染;血清肿和血肿;乳房不对称畸形;伤口裂开或延迟愈合;包膜挛缩;乳头乳晕坏死;脂肪坏死;组织炎症或红斑。这篇综述中统计了八十多篇文献中17798例假体联合补片如乳房再造的病例数据。其中生物补片使用占比88.9%,合成补片占比11.1%,所有病例总并发症发生率为30.1%,使用生物补片与合成补片并发症发生率分别为32.4%和26.3%。在这些并发症中比较严重的包括假体外露与取出,皮瓣坏死,术区感染,血肿与血清肿[15]。在补片的选择中,国外的选择比较多样,包括了多种来源的生物补片和各种材料合成的人工补片,而我国获得国家药品监督管理局批准可以用于乳房再造的补片仅有德国的Tiloop 人工合成补片和广东冠昊公司的牛心包膜补片。
假体联合补片乳房再造手术中,术后并发症的预防手段需要前移,关注围手术期的各种细节。对于多学科合作模式开展乳房再造的团队而言,手术切口的设计需要与乳腺肿瘤科医生充分沟通共同决定,目前有证据表明远离乳头乳晕的切口,例如下皱襞,或者外侧壁切口能够更好保护乳头乳晕或者皮瓣的血运[16]。术中应用吲哚菁绿判断皮瓣血运,血运良好时应用假体一期乳房再造,血运不佳时采用扩张器二期乳房再造[17]。术中对假体进行消毒或抗生素生理盐水浸泡,尽量减少在空气中暴露时间,减少直接接触,切口术中多次消毒,降低术后感染的发生。术中补片对假体的包裹根据放置在胸肌前或胸肌后来决定。胸肌前假体乳房再造时,补片一般尽量完全包裹假体前面;胸肌后假体乳房再造时,补片作为胸大肌的延长,用以覆盖假体下极和重建稳定的下皱襞,注意在下皱襞处的补片尽量修剪去除堆叠冗余,减少低位异物折叠空间内积液残留容易导致的感染。术区充分引流也非常重要,引流管放置尽量置于低位,适当延长引流管在皮下行走的距离,降低经管口逆行感染的风险。此外关于拔管时间的选择,连续两天引流量少于20ml 拔管术区积液的风险相对会更低。对于发生并发症之后的病例,早期发现早期干预非常重要,引流管拔管后出现的假体周积液需要及早干预,量多的需要抽吸甚至重新置管,抗生素生理盐水冲洗等积极处理,能够挽救一些早期发生感染的乳房假体。
4 结论
假体联合补片乳房再造已经成为目前一项重要的选择,尽管应用补片后对乳房再造后的引流量及拔管时间均有所影响。术后并发症的发生有所增高,但其在改善再造乳房形态,降低远期假体包膜挛缩等并发症方面仍然具有明显的优势。而在预防与处理假体及补片相关并发症中关注细节,及时诊断,尽早处理,能够更好应对假体联合补片乳房再造的并发症。

