通用型与全酸蚀型粘接剂在即刻牙本质封闭中的粘接效果比较
陈晔 杨松 郑明 谢文泵
即刻牙本质封闭(immediate dentin sealing,IDS)是在牙体预备后,立即采用粘接剂封闭牙本质,再按普通修复体印模方式进行取模、试戴、粘接修复体等步骤,牙本质封闭剂可以封闭牙本质小管保护牙髓牙本质复合体及提高粘接性能[1-3]。传统的IDS一般采用全酸蚀充填性树脂牙本质粘接剂(如OptiBond FL,OBFL)[4],但OBFL操作比较繁琐,并且有较高的技术敏感性。通用型粘接剂(如single bond universal,SBU)既可全酸蚀又可自酸蚀,临床使用比较简单,技术敏感性低,将其作为IDS的牙本质封闭剂,粘接效果与OBFL是否有差异目前尚未见报道。本研究分别使用OBFL和SBU作为即刻牙本质封闭的封闭剂,比较两种粘接剂在即刻牙本质封闭中对粘接效果是否有影响,及喷砂对其粘接性能的影响,为临床流程提供一定的参考意见。
1 材料与方法
1.1 主要器材和试剂
Single Bond Universal(3M,美 国);OptiBond FL(Kerr,美国);光固化灯(Demi plus LED,Kerr,美国);手持式喷砂机(EtchMaster,英国);A12O3砂粒(EtchMaster,英国);Temp-bond NE(Kerr,美国);RelyX Ultimate(3M,美国);PRESSAGE牙科用研磨材料(松风,日本);二硅酸锂陶瓷柱(emax,义获嘉,列支敦士登);万能试验机(AG-X,岛津,日本);显微镜(Nikon MM-400,Nikon,日本);场发射扫描电镜(Nova Nano SEM 230,FEI,美国)。
1.2 试验方法
1.2.1 牙本质的预备 于口腔门诊收集新鲜无充填体、无龋前磨牙或磨牙共40颗,冷藏保存于4℃的蒸馏水中[5]。选择磨牙的颊舌面用金刚砂车针切割到釉-牙本质界下[6],用自凝塑料包埋,制作66个10 mm×30 mm×5 mm的测试试件。牙本质面用砂纸(600#)在流水冲洗下打磨,再放进超声清洗器中震荡10 min[7]。
将牙本质粘接试件随机分成6组,A~F组,每组11个样本,共66个。
(1)对照组A组:使用要求按照OptiBond FL产品说明,先用磷酸(37%)酸蚀牙本质15 s,冲洗干净并吹干,牙本质面用小毛刷涂布前处理剂(亲水性单体)15 s,吹去多余的前处理剂,再用粘接树脂涂布、吹薄并光固化10 s,涂薄层甘油凝胶,继续光固化20 s。光固化后喷砂加酸蚀。
(2)对照组B组:光固化步骤同A组,光固化后酸蚀。
(3)试验组C组:使用要求按照Single Bond Universal产品说明,牙本质表面用小毛刷涂刷SBU20 s,吹薄5 s然后光照10 s,涂刷一层光固化,涂薄层甘油凝胶,继续光固化20 s。光固化后喷砂加酸蚀。
(4)试验组D组:光固化步骤同C组,光固化后酸蚀。
(6)试验组F组:光固化步骤同E组,光固化后酸蚀。
光固化灯Demi plus LED输出功率:1 200 mW/cm2,放置于牙本质粘接面上方1 mm。喷砂步骤:手持式喷砂机(EtchMaster)27 μmA12O3砂粒在0.4 MPa压力下距离试件表面1 mm喷砂10 s。酸蚀步骤:磷酸(37%)酸蚀牙本质30 s,冲洗15 s吹干。
所有试件均Temp-bond NE暂封后(模拟临床临时粘接步骤),置于37℃的人工唾液中24 h,慢机毛刷蘸取PRESSAGE,将牙本质粘接面上残留的暂封剂清洁干净,冲洗吹干备用。
1.2.2 扫描电镜观察 各组随机取1个牙本质粘接试件,垂直牙本质面,用金刚砂车针切割出纵剖面,用水砂纸打磨牙本质片,放入超声清洗5 min,吹干燥,37%磷酸酸蚀10 s清洗,浸泡于NaClO(5%)中10 min,取出冲洗干净,再次放进超声清洗器中超声清洗5 min[8],制作扫描电镜(SEM)试件。
SEM试件先用离子溅射器喷金干燥,在扫描电镜下观察试件粘接界面的表面情况及牙本质纵剖面上牙本质小管内的树脂突形貌,同时选择10个位置测量粘接剂厚度(随机选择试件纵剖面视野)。
林昏晓冷笑一声后又问道:“那大小姐,你割哪儿呢?别以为在手指头上划破一点皮,就叫自杀。我告诉你,想死,就得……”
1.2.3 剪切试件制备 每组10个,6组共60个二硅酸锂陶瓷柱(直径4 mm,高3 mm),先放进超声清洗器中清洗5 min,用9.6%HF凝胶酸蚀瓷柱牙本质粘接面20 s,清水冲洗60 s后吹干燥,再次超声清洗4 min,冲洗吹干,粘接面用小毛刷涂刷SBU 20 s,气枪吹薄5 s。陶瓷柱的牙本质粘接面上放置少许RelyXTMUltimate,再将陶瓷柱放在牙本质粘接试件上,垂直加压(5 kg力),陶瓷柱边缘溢出的粘接剂在光照1~2 s后清除,再各方向光照20 s[9],在陶瓷柱和牙本质粘接面接触缘涂抹薄层甘油凝胶,再次光固化20 s(由同一操作者完成以上步骤)。
1.2.4 测试试件剪切强度(MPa) 按照ISO/TS 11405:2015标准[10]要求,剪切试件夹具内放入剪切试件,放在万能力学试验机上,并记录试件断裂时力学试验机最大载荷力并用公式计算各组剪切试件的剪切强度(MPa),剪切强度(MPa)=剪切断裂时的最大载荷力(N)/粘接面积(mm2)。
1.2.5 观察试件断裂模式
在体视显微镜下(40X)观察试件断面,将粘接破坏模式分为[11]:A瓷柱和牙本质内聚破坏:瓷柱或试件牙本质内部发生断裂。B 粘接界面破坏:粘接剂与试件牙本质界面或粘接剂与瓷柱界面发生断裂。C树脂水门汀内聚破坏:在树脂水门汀内部发生断裂。D牙本质-树脂水门汀系统混合破坏:同时存在界面破坏和一种或几种内聚破坏。对试件断面进行归类。
1.3 观察指标
(1)扫描电镜下6种不同处理方式各组的粘接界面纵剖面牙本质小管中是否有树脂突结构及各组粘接界面粘接剂厚度。
(2)6组样本牙本质剪切强度。
(3)6组样本界面断裂类型。
1.4 统计学方法
运用SPSS 20.0软件对数据进行处理,计量资料表示为(±s),采用单因素方差分析法(one-way ANOVA)和LSD检验,α=0.05为检验水准,P<0.05表示差异有统计学意义。
2 结果
2.1 扫描电镜结果
使用6种不同处理方式后各组试件的牙本质粘接界面纵剖面的扫描电镜图,见图1,扫描电子显微镜下观察试件牙本质的粘接界面。各组试件牙本质界面都较粗糙,未见到明显的残留的暂封剂。对照组A组、试验组C组、试验组D组试件可以看到少许粘接剂,组B组、试验组E组、试验组F组扫描电镜下看到较多的薄层粘接剂,视野中较少看见牙本质小管口。树脂突结构在纵剖面的牙本质小管中都能清晰见到。
2.2 粘接剂厚度分析
6种不同处理方式后粘接剂层厚度结果显示:对照组A组、对照组B组、试验组C组、试验组D组、试验组E组、试验组F组分别为(5.21±0.34)μm、(7.01±0.53)μm、(3.05±0.35)μm、(4.83±0.37)μm、(7.92±0.44)μm、(9.50±0.46)μm。
各组之间两两比较各组厚度差异有统计学意义(P<0.05),其中对照组A组低于对照组B组(t=-8.631,P<0.05)、对照组A组高于试验组C组(t=10.191,P<0.05);对照组A组高于试验组D组(t=2.596,P<0.05),对照组A组低于试验组E组(t=-12.926,P<0.05),A组低于试验组F组(t=-20.481,P<0.05)。
对照组B组高于试验组C组(t=18.592,P<0.05),对照组B组高于试验组D组(t=11.430,P<0.05),对照组B组低于试验组E组(t=-4.294,P<0.05),对照组B组低于试验组F组(t=-11.850,P<0.05)。
试验组C组低于试验组D组均值(t=-7.895,P<0.05),试验组C组低于试验组E组均值(t=-22.772,P<0.05),试验组C组低于试验组F组均值(t=-30.126,P<0.05)。
试验组D组低于试验组E组(t=-15.826,P<0.05),试验组D组低于试验组F组(t=-23.559,P<0.05)。
试验组E组低于试验组F组(t=-7.555,P<0.05)。
相同粘接剂,非喷砂组(对照组B组、试验组D组、试验组F组)的粘接剂厚度高于喷砂组(对照组A组、试验组C组、试验组E组):对照组B组高于对照组A组(t=8.631,P<0.05),试验组D组高于试验组C组(t=7.895,P<0.05),试验组F组厚度高于试验组E组(t=7.555,P<0.05),差异有统计学意义。
2.3 剪切强度
6组牙本质剪切粘接强度:对照组A组、对照组B组、试
验组C组、试验组D组、试验组E组、试验组F组分别为(26.28±9.19)、(25.91±8.53)、(22.22±5.52)、(20.95±6.10)、(23.52±6.35)、(22.84±5.93)MPa。试验组D组剪切强度低于对照组A组(t=-2.134,P=0.037)、对照组B组(t=-2.250,P=0.029),差异有统计学意义(P<0.05)。其余其余各组之间两两比较差异无统计学意义(P>0.05):对照组A组与对照组B组(t=0.116,P=0.908)、对照组A组与试验组C组(t=1.284,P=0.205)、对照组A组与试验组E组(t=0.873,P=0.386)、对照组A组与试验组F组(t=1.719,P=0.091)剪切强度差异无统计学意义(P>0.05);对照组B组与试验组C组(t=1.167,P=0.248)、对照组B组与试验组E组(t=0.757,P=0.452)、对照组B组与试验组F组(t=1.602,P=0.115)剪切强度差异无统计学意义(P>0.05);试验组C组与试验组D组(t=0.967,P=0.338)、试验组C组与试验组E组(t=-0.410,P=0.683)、试验组C组与试验组F组(t=0.435,P=0.665)剪切强度差异无统计学意义(P>0.05);试验组D组与试验组E组(t=-1.377,P=0.174)、试验组F组(t=-0.532,P=0.597)剪切强度差异无统计学意义(P>0.05);试验组E组与试验组F组(t=0.845,P=0.402)剪切强度差异无统计学意义(P>0.05)。
2.4 断裂界面类型
6组样本界面断裂类型如表1,各组皆10个样本,最主要的试件破坏方式都为混合破坏。
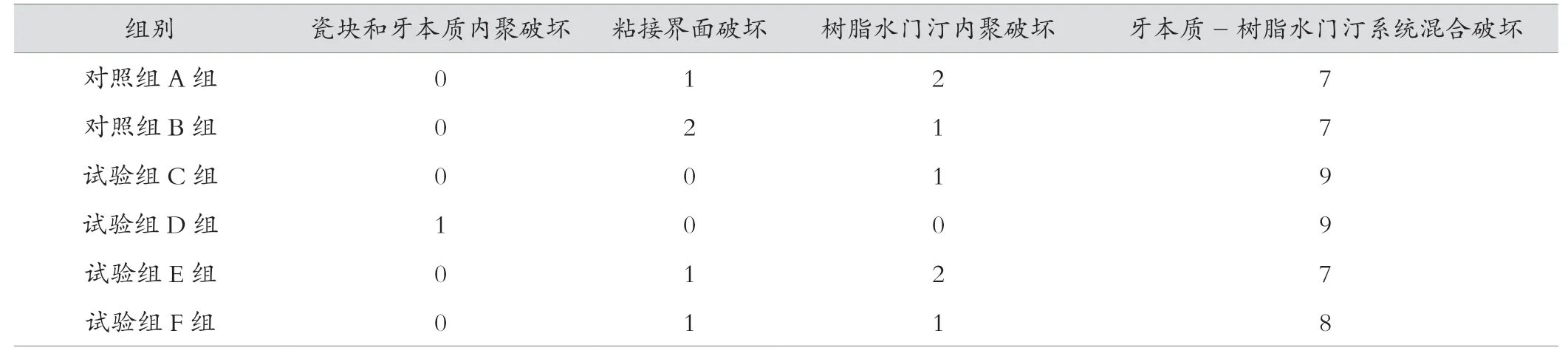
表1 界面断裂类型(个)
3 讨论
临床上,牙本质粘接时,粘接界面牙本质小管内的液体容易渗漏出来,形成一层液体膜,粘接剂与牙本质表面之间无法形成稳定的粘接,因此影响粘接效果。IDS可封闭牙本质小管,提高粘接力。修复体粘固前需对IDS的树脂层进行粗化处理,KOVALSKY等[12]认为OptiBond FL等全酸蚀填充性树脂固化后具有一定厚度的树脂层,更有利于IDS。并且使用酸蚀剂酸蚀,能有效去除牙本质表面覆盖的玷污层,充分暴露出牙本质小管口,粘接剂接触牙本质小管并充分渗透形成长树脂突更加容易,因此获得的固位力更大。全酸蚀(total-etching)理论[13]中要求牙本质湿粘接,也就是说保持牙本质表面湿润。然而,关于如何界定牙本质润湿程度,尚缺乏的客观标准,且全酸蚀处理步骤繁琐,技术敏感性高。1989年出现了自酸蚀(selfetching)理论[14],本研究讨论的通用型粘接剂SBU既可全酸蚀,又可以自酸蚀[15],临床操作简单,并且相对温和[16],对牙髓的刺激性很小。
SBU以传统的牙本质粘接剂为基础,添加10-甲基丙烯酸二羟基磷酸(10-Methylacryl oxyanone dihydroxyergic phosphate,MDP)和硅烷进行改进。牙本质羟基磷灰石中的钙离子与SBU中的10-MDP结合,形成自排列的纳米层,使纳米层更加疏水,保护混合层,同时防止混合层的水解。SBU中同时存在酸蚀剂、偶联剂和粘接剂,使用SBU不能清除牙本质玷污层,但是玷污层性质被改变。SBU在酸蚀的同时液体进入牙本质小管,并在小管内固化形成树脂突。在本研究中,我们发现在IDS中OptiBond FL 和不同层数的SBU都能很好地封闭牙本质小管。在扫描电镜下观察到SBU进入牙本质小管,形成丰富的树脂突并封闭开放的牙本质小管,YAMAUCHI等[17]在研究中也提到了这一点。牙本质小管内形成丰富的树脂突是修复体强大粘接效果的结构基础。牙本质小管与树脂突之间形成机械性嵌合,从微观结构上解释了为什么SBU具有很强粘接强度。
剪切测试方法是测试粘接材料粘接强度较常用手段。临床上修复体与牙体之间粘接强度具有17~20 MPa就足够满足要求[18],本研究中SBU涂布一层在经过喷砂及酸蚀处理后,和OBFL组的剪切粘接强度相近,但未行喷砂处理组剪切粘接强度低于对照组。SBU涂布二层喷砂及未喷砂组的剪切强度均与OBFL组差别无统计学意义。DE CARVALHO等[19]也建议在使用填料少的粘接剂进行IDS时,覆盖一薄层流体树脂,在行表面处理时可保护IDS层。SAITO等[20]的研究认为通用型粘接剂与第五代全酸蚀粘接剂或第七代自酸蚀粘接剂的牙本质粘接强度相似。HIROKANE等[21]认为SBU的粘接强度与自酸一步法粘接剂同等。本研究中各组试件破坏方式最主要的是混合破坏,从另一个角度证明OptiBond FL和SBU都具有强大的粘接能力。
闵青青[22]研究发现氧化铝喷砂处理树脂层,可去除表面污染层增加粗糙度并提高粘接固位力。本研究发现喷砂处理改善了粘接性能,这与李睿等[23]研究结果一致。但本研究发现其与未喷砂处理的牙本质粘接性能差别无统计学意义。粘接剂的层数、厚度增加,剪切作用力反而降低,剪切强度并不随粘接剂的厚度增加而增加[24-25]。本研究发现SBU涂布二层喷砂或者不喷砂均可形成较为适宜的粘接剂厚度,SBU涂布一层经过喷砂处理也能获得良好的粘接性能。
闵青青[22]研究发现氧化铝喷砂处理树脂层,可去除表面污染层增加粗糙度并提高粘接固位力。本研究发现喷砂处理改善了粘接性能,这与李睿等[23]研究结果一致。但本研究发现其与未喷砂处理的牙本质粘接性能差异无统计学意义。粘接剂的层数、厚度增加,剪切作用力反而降低,剪切强度并不随粘接剂的厚度增加而增加[24-25]。本研究发现SBU涂布二层喷砂或者不喷砂均可形成较为适宜的粘接剂厚度,SBU涂布一层经过喷砂处理也能获得良好的粘接性能。
综上所述,SBU在IDS技术中作为牙本质封闭剂,能有效封闭牙本质小管,其粘接强度可以满足临床要求。并且其操作流程相较于OBFL更为简单,技术敏感性低,可满足临床需求。临床操作过程中,建议涂布二层SBU。本研究结果为SBU在IDS技术里后期标准制定提供了借鉴。

