益气维血颗粒治疗妊娠期缺铁性贫血的临床观察
余兴火 高国栋 蒋庄亮 周文俊 江鹰
(江西省妇幼保健院 南昌 330006)
妊娠贫血是指妊娠期女性出现的贫血现象[1],其中缺铁性贫血(Iron Deficiency Anemia,IDA)是临床妊娠期贫血最常见的贫血类型,约占妊娠期贫血的95%,是造成不良妊娠结局的主要因素之一[2],严重影响母婴健康。相关研究表明,妊娠期轻、中度贫血可导致孕妇对分娩、手术、麻醉的耐受性变差,随着贫血程度的加重,重度贫血可导致贫血性心脏病,易发生失血性休克、并发产褥感染等,不仅影响孕妇本身的生理功能,还易造成胎儿生长受限、胎儿宫内窘迫、早产或死胎等[3]。因此,妊娠期IDA患者需早期、及时给予有效的治疗进行积极干预。目前,妊娠期IDA的治疗方法包括及时补充叶酸、维生素B12、铁剂或联合中成药治疗,如多糖铁复合物胶囊、硫酸亚铁等。但由于口服铁剂较易引发恶心呕吐、食欲不振等胃肠道功能紊乱的不良反应[4~5],临床常联合中成药治疗,可起到减少副作用、增强治疗效果的作用。本研究探讨益气维血颗粒辅助多糖铁复合物胶囊对治疗妊娠期IDA患者红细胞计数(RBC)、血红蛋白(Hb)、红细胞比容(HCT)、红细胞平均体积(MCV)、平均红细胞血红蛋白浓度(MCHC)、血清铁蛋白(SF)、转铁蛋白饱和度(TSAT)、血清铁(SI)的变化程度以及对妊娠结局的影响,以期为改善孕妇预后提供有益的价值参考。现报道如下:
1 资料与方法
1.1 一般资料 回顾性分析2020年5月至2021年12月在江西省妇幼保健院治疗的90例妊娠期IDA患者的临床资料,按治疗方法不同分为观察组和对照组,各45例。观察组年龄(29.34±6.84)岁;孕周(21.16±1.20)周;病程(4.55±1.25)周。对照组年龄(30.20±7.21)岁;孕周(21.42±1.26)周;病程(4.52±1.30)。两组患者一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 入组标准 纳入标准:(1)明确诊断为单纯性妊娠期IDA,诊断标准为《妊娠期铁缺乏和缺铁性贫血诊治指南》[6];(2)患者及家属对本研究知情同意;(3)治疗周期内未使用其他辅助治疗药物者;(4)单胎妊娠,胎儿存活,无其他严重疾病者。排除标准:(1)严重原发病导致的继发性贫血者,如肿瘤、大失血等;(2)合并其他疾病并在治疗中者,如脑血管、肝肾功能损伤等;(3)各种原因导致的未能完成治疗周期者。
1.3 治疗方法 对照组采用多糖铁复合物胶囊(国药准字J20050112)口服治疗,0.3 g/次,1次/d。观察组在对照组基础上予以益气维血颗粒(国药准字Z10950034)口服治疗,10 g/次,3次/d。两组均治疗3个月。
1.4 观察指标(1)比较两组患者治疗前后血常规及铁代谢指标,采用血细胞分析仪检测Hb、RBC、HCT、MCV,MCHC,采用酶联免疫吸附法检测SF、TSAT、SI;(2)不良妊娠结局:包括产后出血、胎儿宫内窘迫、早产(孕周<36周)、低出生体质量儿(出生时体质量未达到2 500 g)。
1.5 疗效判定 参照《妊娠期铁缺乏和缺铁性贫血诊治指南》[7]标准判定患者的临床疗效,治愈:患者各项症状完全消失,Hb、RBC、HCT、MCV、MCHC、SF、TSAT、SI指标完全恢复正常;好转:患者各项症状明显缓解,Hb恢复到10 g/L及以上,其他指标接近正常值;无效:各项症状未缓解,Hb、RBC、HCT、MCV、MCHC、SF、TSAT、SI指标无明显变化,甚至病情加重,出现严重不良妊娠结局。治愈与好转之和计入总有效。
1.6 统计学方法 采用SPSS23.0统计学软件进行数据处理。计量资料以(±s)表示,采用t检验;计数资料采用%表示,采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 两组临床疗效比较 观察组治疗总有效率为93.33%,与对照组的82.22%比较,差异无统计学意义(P>0.05)。见表1。

表1 两组临床疗效比较[例(%)]
2.2 两组实验室指标比较 治疗前,两组实验室各项 指 标(Hb、RBC、HCT、MCV、MCHC、TAST、SF、SI)比较,差异无统计学意义(P>0.05);治疗后,两组实验室各项指标均高于治疗前,且观察组高于对 照组,差异有统计学意义(P<0.05)。见表2、表3。
表2 两组红细胞参数指标比较(±s)
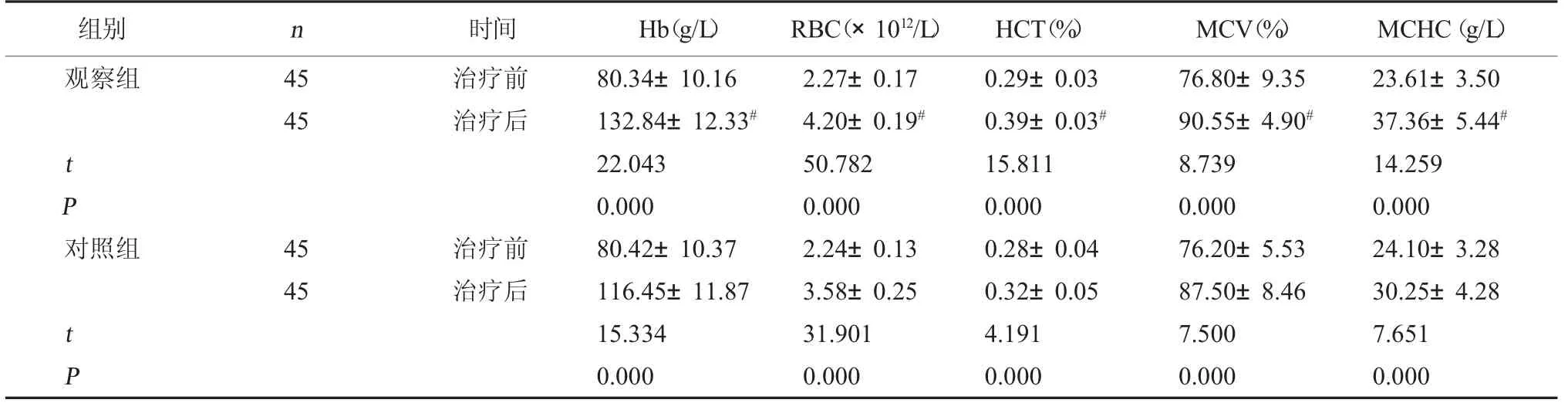
表2 两组红细胞参数指标比较(±s)
注:与对照组治疗后比较,#P<0.05。
组别 n 时间 Hb(g/L) RBC(×1012/L) HCT(%) MCV(%) MCHC(g/L)观察组45 45治疗前治疗后t P对照组45 45治疗前治疗后t P 80.34±10.16 132.84±12.33#22.043 0.000 80.42±10.37 116.45±11.87 15.334 0.000 2.27±0.17 4.20±0.19#50.782 0.000 2.24±0.13 3.58±0.25 31.901 0.000 0.29±0.03 0.39±0.03#15.811 0.000 0.28±0.04 0.32±0.05 4.191 0.000 76.80±9.35 90.55±4.90#8.739 0.000 76.20±5.53 87.50±8.46 7.500 0.000 23.61±3.50 37.36±5.44#14.259 0.000 24.10±3.28 30.25±4.28 7.651 0.000
表3 两组铁代谢指标比较(±s)
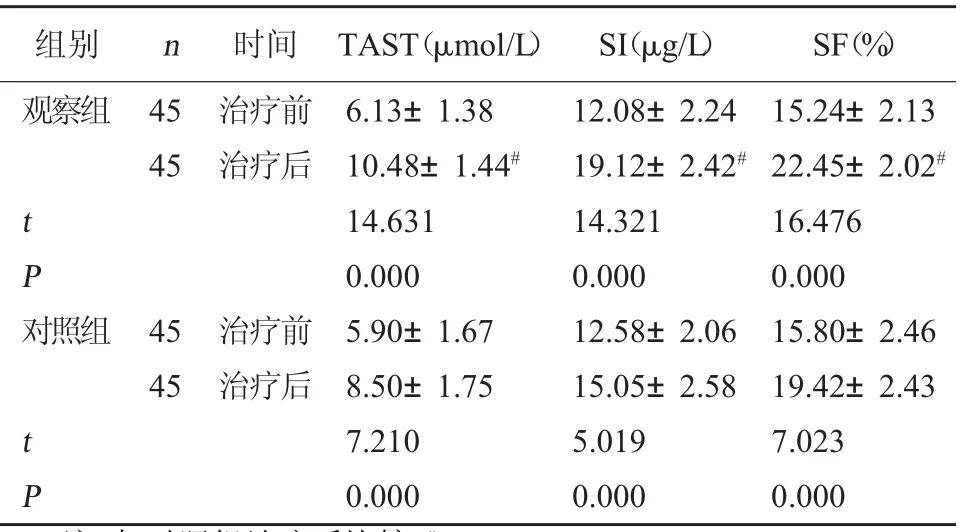
表3 两组铁代谢指标比较(±s)
注:与对照组治疗后比较,#P<0.05。
组别 n 时间TAST(μmol/L)SI(μg/L) SF(%)观察组45 45治疗前治疗后t P对照组45 45治疗前治疗后t P 6.13±1.38 10.48±1.44#14.631 0.000 5.90±1.67 8.50±1.75 7.210 0.000 12.08±2.24 19.12±2.42#14.321 0.000 12.58±2.06 15.05±2.58 5.019 0.000 15.24±2.13 22.45±2.02#16.476 0.000 15.80±2.46 19.42±2.43 7.023 0.000
2.3 两组不良妊娠结局比较 观察组不良妊娠结局发生率为15.56%,与对照组的26.67%比较,差异无统计学意义(P>0.05)。见表4。
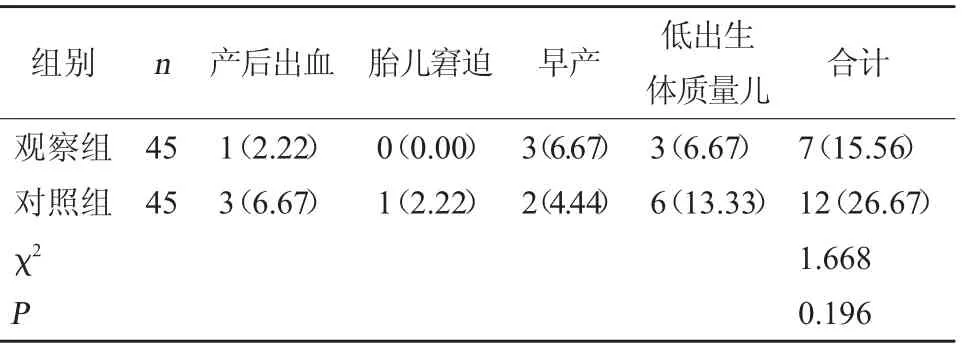
表4 两组不良妊娠结局比较[例(%)]
3 讨论
贫血属于中医学“虚劳、血虚病”范畴,由于饮食失调、脾胃虚弱、劳累过度、妊娠失养所导致[8],病机主要与气血生化失常有关,气血不足,导致面色萎黄、神疲乏力等症状[9]。病位多在脾胃,脾胃为气血生化之源,因此中医治疗多以健脾益气、养血补虚为主,多用黄芪、大枣、白芍、党参、阿胶、当归等补益气血之药物[10]。益气维血颗粒主要成分包括黄芪、大枣等药物,黄芪为补气之要药,补气可生血[11]。妊娠期女性由于需荣养胎儿,若脾胃运化不足,水谷精微无法化生为营气,引起气血生化不足,导致妊娠期贫血。
妊娠期贫血是我国女性的高发疾病,有数据表明我国女性妊娠期贫血发生率达52%,其中IDA占比高达95%。铁元素是血液生成的重要元素,妊娠期女性由于血容量增加,加之胎儿生长也需要大量的铁剂,对铁的消耗量迅速升高,若不能及时补充,则容易发生IDA[12]。数据显示,为满足妊娠期女性血容量增加及胎儿生长发育所需要的铁剂,孕妇每日需要补充至少4 mg铁剂。但由于妊娠期女性无法及时充分利用铁剂[13],对胎儿的正常生长及发育极为不利[14]。且贫血可抑制胎儿体质量增长,调节孕妇促肾上腺皮质激素的释放,促进子宫收缩,增加孕妇感染的发生[15]。积极检测体内铁蛋白水平,合理补充铁剂,优化孕妇膳食指导,是预防IDA的首要方法[16]。
本研究观察组采用益气维血颗粒作为铁元素补充剂,可迅速提高血铁水平和升高血红蛋白,因其不会分解为铁离子,因此比一般铁剂的不良反应少[17]。血液相关指标作为评估贫血恢复情况的重要指标,IDA属于小细胞低色素性贫血,细胞携氧能力下降,孕妇及胎儿容易出现因氧供不足导致的一系列并发症。在治疗结果的评定中,红细胞相关指标是直观评价贫血治疗效果的重要手段[18],若RBC、Hb、HCT、MCV、MCHC显著恢复,则表明贫血情况得到明显恢复。本研究结果显示,经治疗后各项指标均较治疗前有显著改善(P<0.05);对于IDA患者,若铁剂未能补充足量,再发贫血的概率极大,因此需要同时检测患者的铁代谢水平,本研究结果还显示,治疗后SI、SF、TSAT指标均有明显改善(P<0.05),表明益气维血颗粒可协助铁剂明显提升患者的红细胞参数和铁代谢指标,起到治疗作用。但在总有效率的对比中发现,两组间比较差异无统计学意义,但并不代表无临床意义,观察组治疗总有效率仍高于对照组,值得临床推广应用。对于妊娠期患者来说,药物治疗贫血还需要评估对妊娠结局是否会产生不良影响。通过随访发现,两组妊娠期贫血患者分别出现7例和12例不良妊娠结局,两组间比较差异无统计学意义,且观察组未出现胎儿宫内窘迫的现象,观察组不良妊娠结局人数仍少于对照组,差异虽无统计学意义,但仍具有一定临床意义。
综上所述,益气维血颗粒辅助治疗妊娠期IDA可有效改善红细胞参数、铁代谢指标,并且可以提升治疗总有效率,促进贫血的恢复,一定程度上可减少妊娠不良结局,减少胎儿宫内窘迫、产妇产后出血等风险,提升分娩的安全性,值得临床推广使用。
——忌食

