腹腔镜辅助小切口空肠造口术在晚期恶性肿瘤患者肠内营养治疗中的应用
张霞 陈军强 陈筱筱 郑红娟 金霞云 汤婉芬 傅健飞 王庆华
随着人均寿命的大幅提升及环境的改变,近年来恶性肿瘤的发病率及病死率均呈现增长态势。头颈部癌、食管癌、胃癌及部分纵隔型肺癌患者疾病进展后极易导致上消化道梗阻,一旦进食困难,这些处于高代谢状态的恶性肿瘤患者,其营养状况难以维持,病情将恶化,并导致化疗或靶向治疗中断[1]。因此,维持此类患者的营养、建立有效的肠内营养途径,是临床医生需要首先解决的问题。由于上消化道梗阻,经皮内镜下胃造瘘术无法发挥作用,而患者全身情况差,大多不能实施创伤性大的其他手术。近年来浙江大学附属金华医院对6例因晚期恶性肿瘤进展导致的完全性上消化道梗阻患者行腹腔镜辅助小切口细针穿刺导管空肠造口术(fine-needle catheter jejunostomys,FKJ)并予肠内营养治疗,效果良好,安全性高,现报道如下。
1 对象和方法
1.1 对象 收集2020年4月至2022年2月本院因晚期恶性肿瘤进展导致的完全性上消化道梗阻患者6例,患者纳入标准:年龄20~80岁;病理检查确诊为恶性肿瘤;术前肿瘤进展导致无法进食任何食物或消化道造影、胃镜等检查已明确为完全梗阻;体力状态评分≤2分,麻醉科评估可以耐受手术。排除标准:患者及家属不愿意手术或依从性差;预期寿命≤2个月;有肠内营养治疗禁忌证;有空肠造口术禁忌证(凝血功能障碍、全身或局部感染、腹膜炎、免疫力低下、腹腔种植瘤、大量腹水、肠梗阻等);合并肝肾功能不全、心脑血管疾病等;妊娠及哺乳期妇女。6例患者中男4例,女2例,年龄52~74岁。其中食管癌2例,喉癌2例,胃癌1例,小细胞肺癌伴纵隔隆突下淋巴结转移1例,术前均进行1~3线的全身系统化疗和(或)靶向治疗,中位治疗线为2线。术前均签署知情同意书,本研究经浙江大学附属金华医院伦理委员会批准。
1.2 术前准备 术前纠正水电解质紊乱及低蛋白血症,必要时给予静脉营养支持治疗3~5 d,请相关科室会诊,评估手术风险。术前维持Hb≥100 g/L,PLT≥80×109/L,血浆白蛋白≥30 g/L,凝血功能正常。术前备用1套福瑞可空肠造口装置(购于Fresenius Kabi AG,批号:YZB/GER S186-2014,规格:CH/FR 9)
1.3 手术方法 腹腔镜穿刺孔定位:行三孔法手术,患者取平卧位。脐下缘、右腹直肌外侧缘(脐孔上下3 cm)各1枚穿刺器(TROCAR)。小切口位置:左侧经腹直肌切口,长度2~3 cm,见图1a。手术步骤:脐下缘切口建立气腹并作为腹腔镜观察孔,气腹压力控制为12 mmHg(1 mmHg=0.133 kPa)。患者取头低脚高位,寻找屈氏韧带,距屈氏韧带约20 cm处肠钳定位固定;直视下经腹直肌小切口进腹,进腹后再次确认屈氏韧带位置及空肠走行。自小切口外侧3 cm斜向内穿刺(套管针),腹膜穿刺出口距离腹膜切开处1.5 cm(便于后续关腹)。将空肠上段提至腹腔外,距屈氏韧带15~20 cm处空肠上段由近端向远端穿刺,在黏膜下层潜行4~6 cm后穿透黏膜进入肠腔。边注水边通过穿刺针进管,置管30~40 cm,确认造口管在肠腔内无盘旋或折叠,空肠穿刺口处浆肌层荷包缝合。其中4例患者接受潜行包埋:沿导管缝合浆肌层,将导管包埋2 cm。将肠管放回腹腔,包埋处肠壁与腹膜再次缝合,促进粘连。逐层关腹后腹腔镜下确认无出血,退出腹腔镜器械,缝合TROCAR孔,手术结束,见图1b。
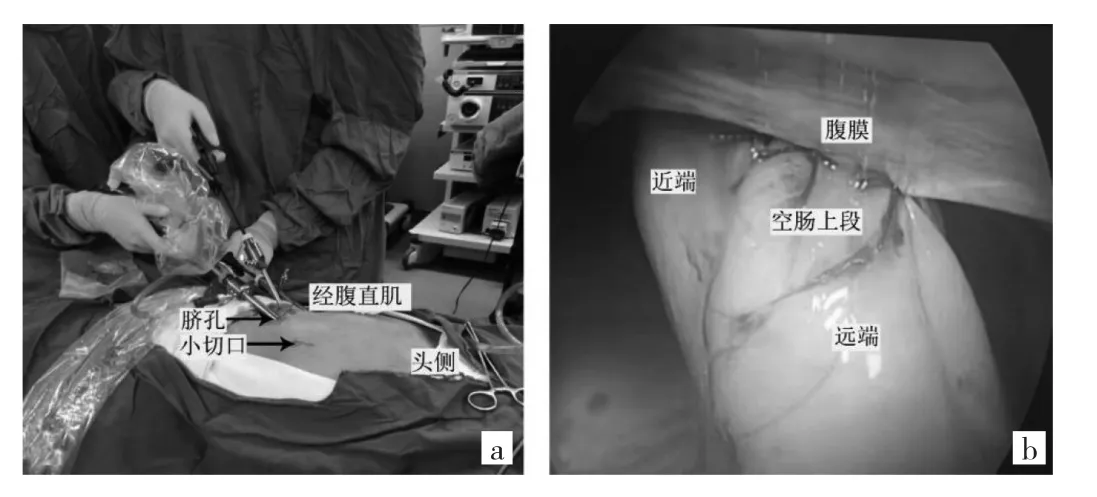
图1 手术切口示意图及腔镜探查(a:术者站位及TROCAR位置;b:手术完成后腹腔镜探查确保缝合牢靠)
1.4 术后营养支持 术后患者使用肠内营养制剂(瑞能:规格 200 ml,提供热量 260 kcal/200 ml;瑞素:规格 500 ml,提供热量 500 kcal/500 ml),能量给予 25~30 kcal/(kg·d),糖脂比为1∶1;热氮比为130∶1。术后第2天(24 h)给予10%葡萄糖溶液250 ml以10 ml/h由营养管缓慢泵入。第3天开始使用恒温恒速营养泵泵入肠内营养乳剂,起始速度为20 ml/h,每4 h用温开水或0.9%氯化钠溶液50 ml疏通管道,避免堵管。待胃肠道功能逐渐恢复后增加滴速至70~90 ml/h,亦可通过营养管输入研磨完全的食物,一般控制液体量1 500~2 000 ml/d而患者无异常不适即可。食物温度为38~40℃。
1.5 术后处理 术后患者卧床休息1 d,避免造口管脱出。24 h后根据基础疾病的出血风险,酌情给予低分子肝素钙注射液0.4 ml皮下注射,1次/d预防性抗凝治疗。切口1~2 d换药1次,观察小切口及TROCAR孔出血情况,特别关注腹部有无疼痛、压痛、反跳痛及腹肌紧张等情况。
2 结果
6例患者手术顺利,术中出血5~10(7.8±1.6)ml,手术时间 45.0~65.0(55.5±5.6)min。无腹腔脏器损伤、胃肠道穿孔、切口感染、肠梗阻,无围手术期相关死亡。术后第2天进行肠内营养液泵注,无腹痛、腹泻等不良反应。术后通过营养支持治疗,6例患者均接受了相应的化疗,耐受性好,并顺利出院居家营养支持治疗(每天均匀泵注肠内营养制剂1 000~1 500 ml)。1例患者在术后2个月居家治疗期间不慎脱管,瘘口经消毒、敷料包扎,3 d左右自行愈合,未出现肠液外渗、腹膜炎等情况。未行浆肌层潜行及包埋的2例患者,术后2个月时出现肠液外渗。另4例患者通过术中浆肌层潜行加包埋术,术后随访4.0~6.0个月,均未出现肠液外渗,见图2。术后生存期2.5~5.3个月,中位生存期3.3个月。
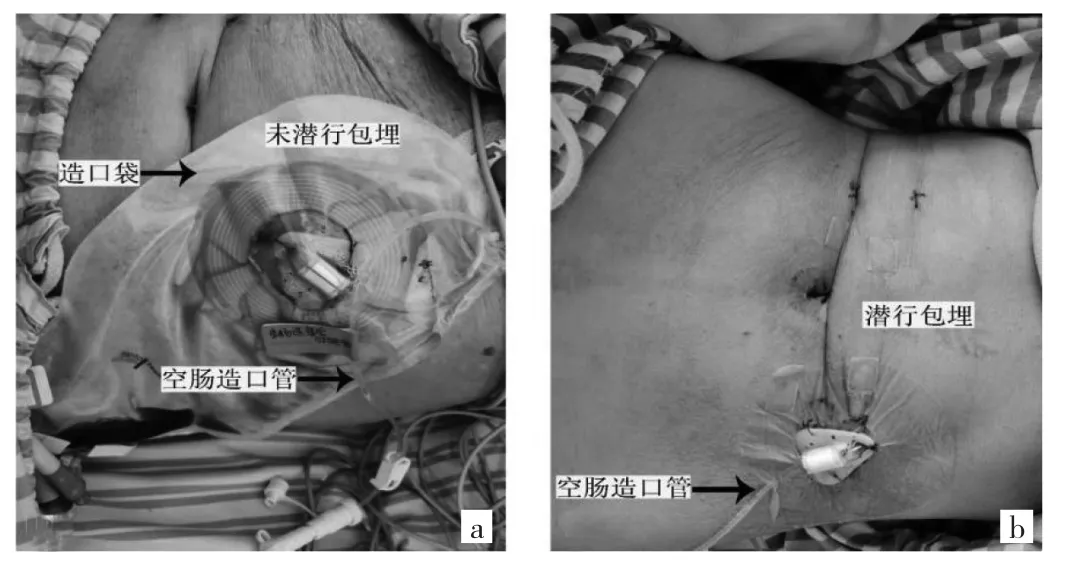
图2 术后2个月空肠造口周围变化情况(a:术中未行浆肌层潜行和包埋患者;b:术中行浆肌层潜行和包埋患者)
3 讨论
晚期消化道肿瘤如胃、食管癌或其他肿瘤引起的上消化道梗阻,导致患者进食障碍,最终死于营养不良所造成的恶液质[2-3],因此有效解决患者的营养问题是肿瘤科医生抗肿瘤治疗的前提[4]。良好的营养状态,是维护机体生命活动的重要保证。消化道肿瘤或各种原因导致的上消化道梗阻患者因进食长期受影响,普遍存在着不同程度的营养不良,生活质量和机体功能明显下降,使肿瘤后续治疗受到限制[5]。
营养支持指经口、胃肠道或肠外途径为患者提供较全面的营养素,除为抗肿瘤治疗提供基础外,营养支持亦可通过改善患者营养状况提高其免疫功能,减少抗肿瘤治疗的不良反应,改善患者的预后及生活质量[6-7]。相比之下,肠内营养更加符合人体的生理功能需求,是营养支持的首选方式[2,6,8]。合适的肠内营养不仅节约医疗成本,更能增进内脏血液循环,维护胃肠道结构和功能。鼻腔置入十二指肠营养管及经皮内镜下胃(肠)造口置管术等传统的营养支持方法,由于创伤小、并发症少、操作容易等优势深受临床医生及患者的欢迎[9],但无法在上消化道梗阻患者中实施[10]。FKJ相比于上述方法,有以下显著优势[11]:置管时间长,可达6个月;不影响患者活动,外表无显露;不受上消化道梗阻影响;较少有营养液反流导致误吸等事件。既往相关研究证实,留置空肠造口营养管相比留置鼻空肠营养管,不仅并发症更少,有较高的安全性和有效性,而且患者胃肠功能及营养、免疫指标恢复更快,已被临床广泛应用[6]。穿刺导管空肠造口术目前已在根治性食管癌、胃癌等患者的术后营养支持治疗中被证实可有效改善患者营养状态,对提高患者术后辅助治疗耐受性有重要意义[5-6,12]。
空肠造口术是普通外科的常规手术之一,手术难度不大,在绝大部分基层医院也能常规开展。本研究涉及的晚期恶性肿瘤患者,经历多线化疗(中位治疗线为2线),体力状态差,无法耐受大手术,围手术期并发症也较多。虽然既往也有完全腹腔镜下或腹腔镜辅助进行空肠造口术的报道[3],但在晚期恶性肿瘤患者中开展的研究报道较少,其安全性及临床获益有待验证。本研究观察到,在晚期恶性肿瘤患者中施行腹腔镜辅助空肠造口手术是安全的,并未出现手术相关的死亡,且术后可为患者提供可靠的营养支持,为进一步抗肿瘤治疗提供基础,延长患者生存期。
腹腔镜FKJ最主要的缺点是对腹腔镜下缝合打结要求高,手术时间较长[13],若腹腔镜下缝合不牢固,极易出现肠漏,造成手术相关死亡。腹腔镜辅助小切口FKJ既融合了腹腔镜直视下探查的优势,减少了手术创伤,而且也极大降低了操作难度及对特殊器械的需求,更适合在技术力量相对薄弱的基础医院开展,安全性更高。本研究中6例患者顺利完成手术,术中出血约 5~10 ml,手术时间 45~65 min,无围术期相关死亡。本团队得出以下体会:(1)腹腔镜的放大效果使组织结构清晰显露[14],直视下找到近端空肠,在体外行穿刺导管空肠造口术,创伤小。(2)在穿刺造口过程中,即便只有1.5 cm左右的小切口也能顺利完成手术操作。但由于切口小,仅允许空肠肠管通过,因此明确空肠上段的远近端至关重要。腹腔镜下在拟造口的空肠上段浆肌层缝合1针(不打结),用于牵引,便于开腹后快速识别空肠上段,并避免远近端肠管的混淆。(3)通过小切口辅助,开腹后术中虽然不能直视下找到屈氏韧带,但可通过手指探查再次确认屈氏韧带位置,手术完成之后可再次建立气腹,腹腔镜下观察造口肠管,避免肠管或系膜扭转,确保手术安全。因此,腹腔镜辅助小切口FKJ作为一种肠内营养支持途径是安全、可靠的,且晚期肿瘤患者应用后耐受良好。
本研究中2例未行浆肌层潜行加包埋的患者在术后2个月出现肠液外渗。为了防止长期带管所造成的肠液外渗,FKJ管道最重要的设计是肠壁隧道的建立。因此,本研究采用小切口辅助的方式建立隧道,虽然增加了切口,但由于此类患者腹壁脂肪含量少,切口仅需1~2 cm便可完成操作,既缩短了手术时间,又可减少肠漏的发生。同时,造口管的浆膜层包埋也非常必要,小切口能轻松实现肠管和腹壁固定,有效预防肠漏发生[7]。值得关注的是,空肠造口术也存在一些并发症,有文献报道约2.9%的患者需要再次手术,且存在罕见的并发症——非血管闭塞性系膜缺血[15],小切口辅助有利于精准操作,减少相关并发症。此外,患者长时间带管易发生脱管,本团队在对导管配套装置缝合固定后,但仍有1例患者在术后2个月居家治疗期间出现脱管。因此,除充分告知患者及家属导管护理注意事项外,发明一种新型的防脱管装置也是非常必要的。
综上所述,腹腔镜辅助小切口细针穿刺FKJ安全易行,适用于晚期恶性肿瘤患者,是一种安全、有效的肠内营养支持途径。

