不同时机血管内介入栓塞术治疗对颅内动脉瘤破裂患者氧化应激反应及神经功能的影响*
王庆庆 宁 静 周加浩 焦 磊
江苏大学附属医院 1 介入放射科 2 麻醉科 3 神经外科,江苏省镇江市 212000; 4 南京市溧水区人民医院神经外科
颅内动脉瘤破裂以意识障碍、头痛及呕吐等为主要临床表现,是引发脑室内出血、颅内血肿形成最主要的原因之一[1]。临床治疗主要以血管内介入栓塞术治疗为主,该方案治疗无须开颅,创伤较小,有利于加速患者术后恢复[2]。临床实践中常在患者发病3d后予以该手术治疗,但有研究认为[3],动脉瘤破裂后应尽早手术,可减轻脑血管痉挛的症状,而谢昌纪等学者[4]认为,由于脑血管破裂早期,颅内出现强烈的应激反应,若此时予以手术治疗,可能会加重机体应激反应,不利于改善机体氧化应激状态。由于对介入栓塞术的治疗时机存在争议,为探寻更恰当的治疗方案,本文以80例颅内动脉瘤破裂患者为研究对象,探讨不同时机血管内介入栓塞术治疗颅内动脉瘤破裂患者的氧化应激反应及神经功能的影响,现报道如下。
1 资料与方法
1.1 一般资料 选取2017年1月—2020年12月80例于我院治疗的颅内动脉瘤破裂患者。纳入标准:(1)符合颅内动脉瘤破裂临床诊断标准[5];(2)患者均为初次发病;(3)ASA为Ⅰ~Ⅱ级 。排除标准:(1)先天畸形的脑血管;(2)存在慢性、急性感染性疾病者;(3)近3个月内有重大创伤与手术史者;(4)麻醉、手术禁忌证。根据随机数字表法分为A组和B组,每组40例。B组:男18例,女22例;体重44~82kg,平均体重(62.44±10.88)kg;年龄42~74岁,平均年龄(55.48±9.63)岁;瘤体直径2.5~24mm,平均直径(13.55±3.47)mm。A组:男25例,女15例;体重44~81kg,平均体重(63.01±10.45)kg;年龄42~74岁,平均年龄(56.30±10.11)岁;瘤体直径2.5~24mm,平均直径(13.74±3.22)mm。两组患者上述一般资料对比,无统计学差异(P>0.05),具有可比性。本研究经患者、家属同意及医院伦理委员会批准。
1.2 方法 两组患者均在入院时予以补液、降颅压、预防消化道出血等对症治疗,实时监测病情。B组:在患者发病3d后采用血管内介入栓塞术治疗。A组:在患者发病3d内采用血管内介入栓塞术治疗。血管内介入栓塞术:对患者行全身麻醉,对股动脉予以穿刺,同时进行数字减影血管造影术(DSA),以便于了解颅内肿瘤与周围血管关系、瘤体大小、形态、位置,同时根据肿瘤具体状态,采用微导丝将弹簧圈向动脉瘤腔引入,同时选择恰当型号的微弹簧圈进行介入、栓塞,待栓塞成功后,利用DSA评估瘤体栓塞情况,确保腔内能达到完全填塞(或者达到最大限度的填塞)。此时,对股动脉穿刺点上方1cm处压迫15min,待出血停止,对穿刺点进行常规加压包扎,术后1d应严格制动,术后8周予以100~300mg阿司匹林(厂家:意大利Bayer HealthCare Manufacturing S.r.l.;规格:100mg×30片;国药准字J20171021)、75mg氯吡格雷(厂家:乐普药业股份有限公司;规格:75mg;国药准字H20123116)口服治疗,1次/d。两组均观察至术后7d。
1.3 观察指标 (1)神经功能:治疗前及治疗后第7天,采用卒中量表(NIHSS)[6]对患者神经功能予以评估,量表满分为42分,神经功能与量表分值呈负相关;采集患者空腹静脉血液,并采用酶联试剂法检测血液中神经营养因子(NTF)水平、脑源性神经营养因子(BDNF)水平、血清神经生长因子(NGF)水平。(2)氧化应激状态:治疗前及治疗后第7天,采集患者3ml空腹静脉血液,经离心机(厂家:长沙湘锐离心机有限公司;型号:TGL-24MC)离心10min后(3 000r/min),检测超氧化物歧化酶(SOD)水平、血清丙二醛(MDA)水平。(3)并发症:观察两组患者出现脑积水、蛛网膜下腔出血、动脉瘤再破裂及脑血管痉挛的发生。
2 结果
2.1 两组患者神经功能对比 治疗后第7天,A组NIHSS分值低于B组,NTF、BDNF、NGF水平均高于B组(P<0.05),见表1。
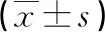
表1 两组患者神经功能对比
2.2 两组患者氧化应激状态对比 治疗后第7天,A组SOD水平高于B组,MDA水平低于B组(P<0.05),见表2。
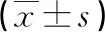
表2 两组患者氧化应激状态对比
2.3 两组患者并发症对比 A组出现脑积水、蛛网膜下腔出血、动脉瘤再破裂及脑血管痉挛并发症发生率(5.00%)较B组(20.00%)低(χ2=4.114,P=0.043<0.05),见表3。

表3 两组患者并发症对比[n(%)]
3 讨论
颅内动脉瘤主要因动脉壁结构发育不完整、脑外伤、动脉硬化等多种原因造成的血管壁老化与损伤[7],当机体过度劳累、紧张、用力等导致血压升高时可造成血管的破裂,该疾病具有较高的致残率及致死率[8]。目前,该疾病的治疗方案包括手术与药物,药物具有降低颅压、解除血管痉挛的作用,但临床效果不显著,因此手术已经成为主要的治疗手段[9]。发病3d后予以血管内介入栓塞术是现阶段最常见的治疗时间,张泉等学者[10]认为,动脉瘤破裂3d后机体已逐渐适应应激状态,此时予以手术治疗可减轻机体应激反应,从而提高手术效果,改善神经功能。但又有学者表示[11],发病3d后,脑部血管已经进入痉挛期,且脑水肿加重,若此时进行手术不利于术后恢复。由于临床对手术治疗的最佳时间存在较大争议,因此本文旨在探寻更加合适的手术时机。
本文结果显示,A组NIHSS分值低于B组,NTF、BDNF、NGF水平均高于B组(P<0.05),说明早期对颅内动脉瘤破裂患者施行血管内介入栓塞术可有效提高神经功能。在张铃铛等学者[12]的研究中表示,因介入手术治疗时,导管可对血管壁产生一定刺激,导致颅内部分血管发生痉挛,从而影响脑组织的血液流速及供应,而使用弹簧圈进行填塞时可引发脑血管内微小血栓的形成与脱落,影响穿支血管的血液供应,加重神经的损伤。血管内介入栓塞术旨在减少机体出血量,尽早关闭瘤腔,减轻血管的痉挛状态,而发病3d内予以手术治疗可及早减轻颅脑水肿及血管痉挛,同时减少颅脑红细胞的溶解,降低血红蛋白释放,降低弹簧圈填塞难度,从而改善弹簧圈诱发的微小血栓形成与脱落,改善脑组织血液供应,进一步提高神经功能[13]。
本文结果显示,治疗后第7天A组SOD水平高于B组,MDA水平低于B组,且A组并发症发生率低于B组(P<0.05),说明早期对颅内动脉瘤破裂患者施行血管内介入栓塞术可有效降低氧化应激状态及术后并发症。可能因为颅内瘤体破裂3d,机体尚未完全促使红细胞溶解,而发病3d后,颅内血管破裂后的红细胞已基本完全溶解,此时,可释放大量的血红蛋白,导致弹簧圈填塞的难度加大,因此极易增加机体氧化应激状态及术后并发症的发生[14-15]。
综上所述,早期对颅内动脉瘤破裂患者施行血管内介入栓塞术可有效提高神经功能,并降低氧化应激状态及术后并发症。

