原发性腹膜癌1例误诊并文献复习
刘文萍 王君平 张彩虹 周辉芳 李桂敏
1 中国人民解放军联勤保障部队第九八〇医院感染科,河北省石家庄市 050000; 2 石家庄市第四医院生殖医学中心; 3 石家庄市妇幼保健院产科
原发性腹膜癌(Primary peritoneal carcinoma,PPC)是指原发于腹膜间皮的恶性肿瘤,其发病率低,患者大多为女性,且在临床中有较高的误诊率[1]。早期患者无特异性症状,部分患者以腹胀、腹痛为首发症状,给临床诊断和治疗带来很大的困难。现就我科原发性腹膜癌1例误诊分析报告如下。
1 病例资料
患者女,60岁。因间断腹胀伴脐周疼痛3个月,加重20d,于2018年9月3日入院。3个月前无诱因出现腹胀,伴脐周间断性钝痛,于外院查全腹CT示降结肠周围脂肪间隙模糊,降结肠炎症?盆腔积液,肝、胆、胰、脾及双肾未见明显异常。妇科超声示宫壁实性占位(考虑肌瘤),右附件区少量积液。结肠镜检未见明显异常。当时考虑炎症,间断服用多潘立酮10mg,3次/d、复方阿嗪米特肠溶片2片,3次/d、头孢丙烯胶囊0.5g,2次/d,症状未见明显好转。20d前腹胀加重,未重视。9月3日于我院门诊查腹部超声示腹腔少量积液,盆腔中等量积液,胆囊壁胆固醇结晶。门诊以“腹腔积液性质待查”收住我科。既往高血压病史4年,血压最高160/90mmHg(1mmHg=0.133kPa),平素晨起服用苯磺酸氨氯地平片2.5mg,1次/d,血压控制可。甲状腺功能减退病史10年,平素服用优甲乐片75μg,1次/d,病情控制稳定。查体:体温36℃,脉搏74次/min,呼吸18次/min,血压124/80mmHg。神清语利,巩膜无黄染,双侧颈部可触及绿豆大小淋巴结,质软,活动度可。咽无充血,扁桃体无肿大。颈软无抵抗,双侧甲状腺无肿大。双肺呼吸音清,双肺未闻及干湿啰音。腹膨隆,肝脾肋下未触及,未触及腹部包块,脐周轻压痛,其余部位无压痛及反跳痛。移动性浊音阳性。双肾区无叩痛。四肢活动自如。双下肢无浮肿。
入院后完善相关检查:血常规:白细胞9.56×109/L、中性粒细胞百分数77.4%、淋巴细胞百分数15.7%、红细胞4.32×1012/L、血红蛋白130g/L、血小板622×109/L。全血超敏C-反应蛋白9.1mg/L,红细胞沉降率71mm/h。痰集结核菌阴性。电解质、肝肾功能、心肌酶、凝血功能、尿便常规、输血前常规均正常。甲状腺功能七项:甲状腺球蛋白抗体93.3IU/ml、促甲状腺素6.294μIU/ml,余项正常。类风湿三项、抗核抗体、抗中性粒细胞抗体、自身抗体八项均阴性。肿瘤筛查:细胞角蛋白19片段7.82ng/ml、糖类抗原125 326.1U/ml、糖类抗原153 56.88U/ml、糖类抗原199 43.25U/ml、人附睾蛋白4 455.3pmol/L、铁蛋白 216.8ng/ml、人绒毛膜促性腺激素 4.2mIU/ml,余项正常。腹水常规:李凡他试验阳性、有核细胞1 200/μl、中性分叶核细胞17%、淋巴细胞76%、其他细胞7%。腹水生化:蛋白51g/L、糖7.03mmol/L、乳酸脱氢酶393U/L、腺苷脱氨酶10.9U/L、氯107.8mmol/L。腹水病理细胞学:血性涂片见癌细胞,抗酸染色未找见阳性杆菌(见图1)。腹水病理送检液离心沉淀,石蜡包埋制片,内见腺癌细胞,免疫组化提示苗勒氏系统来源(见图2)。免疫组化:CK(+)、Vim(+,部分)、PR(+)、ER(+)、CK7(+)、CK20(-)、Villin(-)、TTF-1(-)。

图1 腹水病理细胞学
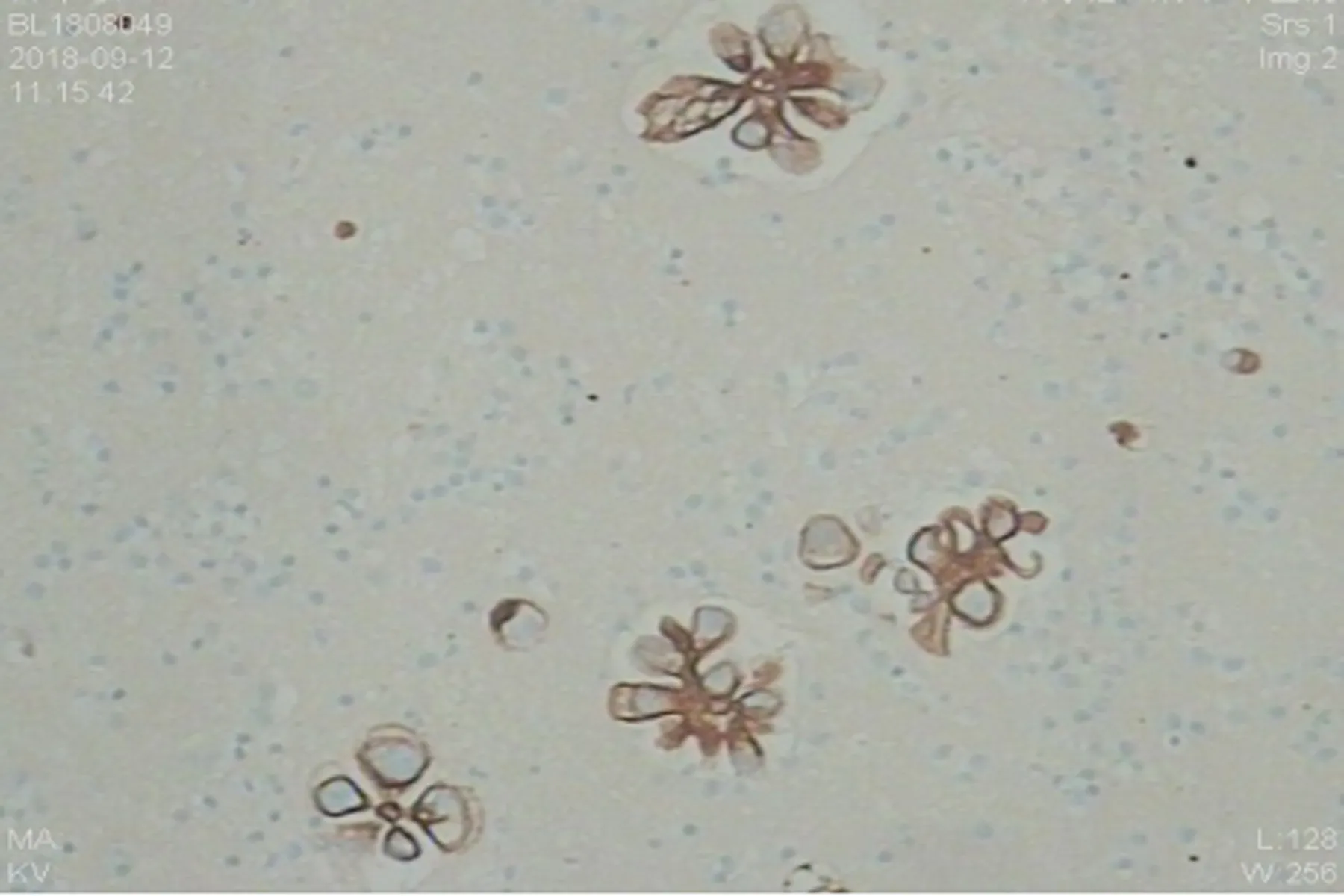
图2 腹水病理免疫组化
超声示:心脏超声未见异常。双侧颈部淋巴结稍大,双侧锁骨上未见明显异常肿大淋巴结。腹水中找到癌细胞,经家属同意,行PET-CT检查结果回报:腹腔网膜增厚,左下腹为著,伴条块状异常高代谢,腹腔散发异常高代谢结节,双侧腹股沟异常高代谢小结节,考虑原发性腹膜癌伴淋巴结转移;腹盆腔积液;左侧上颌窦炎;右肺尖小结节影,左肺舌叶、右肺下叶少许索条影,未见明显高代谢,考虑炎症;冠状动脉及主动脉壁钙化;双侧骶髂关节致密性骨炎;脊柱退行性变;双侧基底节区腔隙性脑梗死;余体部、脑PET/CT显像未见明显异常。患者PET/CT回报原发性腹膜癌伴淋巴结转移,患者家属要求于9月13日转北京某医院进一步治疗。
9月20日于北京某医院行盆腔粘连松解术+全子宫双附件切除术+大网膜局部切除术,腹水病理:(腹水)找到癌细胞、腺癌。结合免疫组化,考虑为高级别浆液性癌,符合来源于女性下生殖道、卵巢或腹膜苗勒氏管来源。免疫组化:WT-1(-)、PAX-8(+++)、D2-40(-)、CR(-)、CK7(++)、CK20(-)、CDX2(-)、PR(80%+)、ER(80%+)、C-erbB-2(-)、TTF-1(-)、HNF1β(膜+++)、P53(90%+++)、P16(+++)。术后腹腔热灌注化疗1个疗程。12月份再次行盆腔粘连松解+盆腔淋巴结清扫术+大网膜切除术+盆腹腔病灶切除。目前仍在定期随访中。
2 讨论
腹膜癌是指起源于腹膜间皮的恶性肿瘤,多为继发性,临床中原发性腹膜癌极为罕见,可能与临床中对该病的认识不足有关。多数学者认为苗勒氏系统学说为其组织学来源[2-4],该学说认为女性腹膜与苗勒管上皮有相同的胚胎来源,均由体腔上皮及其下间质衍化而来,因此腹膜与卵巢具有共同的癌变潜能。在胎儿发育过程中男女均发育过苗勒管,因此男女均可发病,临床上多为绝经后中老年女性,也有少数文献中[5]报道过男性患者。该病起病缓慢而隐袭,早期常无特异性临床表现,晚期可出现腹痛、腹胀、腹盆腔积液等临床症状[6]。PPC多数误诊为腹盆腔结核、卵巢癌等疾病。白婕等[7]曾报道11例女性患者误诊为腹腔结核。该病诊断主要依靠B超声、CT、腹水细胞学检查及CA125检测,腹水中找到癌细胞有助于本病的确诊。尹亮等[8]曾报道PET/CT显像通过显示病灶的形态结构和代谢情况,可提高PPC的诊断率。目前因PET/CT检查费用昂贵,在临床中尚未普及,术后病理诊断和免疫组化是诊断PPC的金标准[9]。该病例腹水找见癌细胞,经与家属沟通,行PET/CT检查考虑原发性腹膜癌伴淋巴结转移,术后病理确诊原发性腹膜癌。原发性腹膜癌临床症状不典型,早期可无明显症状,易误诊误治。本病例间断腹胀伴脐周疼痛3个月,经外院常规检查误诊为炎症,给予抗炎、促进胃肠动力对症治疗,效果不理想,若当时就盆腔积液这一线索进一步检查,并邀请相关科室会诊,可能有助于该病的早期诊断。值得注意的是,临床中出现腹腔积液、盆腔积液、胸腔积液等多浆膜腔积液时,常规行积液病理细胞学检查,一旦病理细胞学有阳性发现,可常规行PET/CT检查,减少误诊误治。临床医生应提高对本病的认识,及时正确的诊断对治疗及预后极其重要。

