床旁心脏超声联合Pcv-aCO2对于脓毒性休克容量反应性的预测价值
张怀伟, 邵 敏, 单南冰, 李彬彬*
1. 阜阳市第五人民医院重症医学科, 安徽 阜阳 236000;2. 安徽医科大学第一附属医院重症医学科, 安徽 合肥 230000
脓毒性休克具有病情变化快、死亡率高的特点,早期容量复苏是其治疗的重要环节[1]。容量复苏不仅能纠正低血容量状态,还可增加心输出量,但不恰当的容量复苏会增加患者死亡风险,故选取恰当的指标评估其是否有效,成为研究热点[2]。既往研究认为中心静脉压(CVP)、肺动脉楔度(PAWP)及心脏容积等静态指标可反映复苏容量反应性,经临床佐证发现上述指标在判定危重患者容量反应性上效果并不理想[3,4]。中心静脉-动脉血二氧化碳分压差(Pcv-aCO2)可动态地评估复苏治疗过程中微循环血流和氧代谢状态,及时反映疾病进展和严重程度[5]。床旁心脏超声指标中下腔静脉直径(IVCD)、呼吸变异指数(RVI)已被证实可及时、准确、安全地评估危重患者容量反应性,但其联合评估危重患者容量反应性临床报道较少[6]。本研究探讨床旁心脏超声联合Pcv-aCO2对于脓毒性休克患者容量反应性的预测价值,为临床液体复苏治疗提供指导,避免发生液体复苏过度。
1 资料与方法
1.1 一般资料
选取2020年1月至2021年12月在阜阳市第五人民医院治疗的110例脓毒性休克患者,其中男性70例,女性40例;年龄47~71岁,平均年龄(57.62±6.53)岁。纳入标准:诊断符合脓毒症与脓毒性休克治疗国际指南中的标准[7];患者年龄>18岁;接受液体复苏治疗;给予机械通气;患者或家属知情同意。排除标准:有肝硬化、恶性肿瘤、心脏疾病等疾病者;下腔静脉不清晰者;中途放弃治疗者。本次研究获得医院伦理委员会批准。
1.2 治疗方法
所有脓毒性休克患者连接心电监护仪,给予早期目标导向治疗(EGDT)方案[8]指导液体复苏。最初6 h内复苏目标:(1)CVP处于8~12 mmHg;(2)平均动脉压(MAP)处于65~90 mmHg;(3)尿量≥0.5 mL/(kg·h);(4)上腔静脉血氧饱和度和混合静脉血氧饱和度分别≥0.70、0.65。补液前后心脏指数变化值(ΔCI)≥15%,则为容量有反应,否则为容量无反应。
1.3 检查方法
血气分析:所有脓毒性休克患者行右锁骨下深静脉穿刺,抽取中心静脉及股动脉血,应用雅培i-STAT床边血气分析仪分析血氧分压(PaO2)、血二氧化碳分压(PaCO2)、吸入气中氧浓度分数(FiO2)等指标。其中Pcv-aCO2=中心静脉二氧化碳分压(PcvCO2)-PaCO2。
超声检查:采用迈瑞Resona 7高端彩色多普勒超声诊断系统检测IVCD、CO水平,嘱患者平卧位,3.5 MHz探头至患者胸前2点钟方向,出现左心室和左心房、右心室和右心房四腔图像,探头平行患者躯干,获得下腔静脉声像图,测量呼气末和吸气末同步IVCDmax/IVCDmin、CO的数值,均测量3次,取其平均值。RVI=(IVCDmax-IVCDmin)/IVCDmax×100%。实验室指标检查:抽取空腹患者静脉血3 mL,室温静置1 h后以转速3500 r/min离心10 min,取血清采用免疫色谱检测法(德国BRAHMS)和全自动生化分析(博科BK-400)检测降钙素原(PCT)、血肌酐(Scr)水平。
1.4 统计学处理
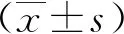
2 结果
2.1 容量有反应和无反应患者临床资料比较
容量有反应和无反应患者性别、年龄、感染部位等临床资料比较,差异无统计学意义(P>0.05)。详见表1。

表1 容量有反应和无反应患者临床资料比较
2.2 容量有反应和无反应患者补液前后Pcv-aCO2、IVCD等参数比较
容量有反应患者补液后Pcv-aCO2、RVI显著低于容量无反应患者(P<0.05),而IVCD显著高于容量无反应患者(P<0.05)。见表2。

表2 容量有反应和无反应患者补液前后Pcv-aCO2、IVCD等参数比较
2.3 相关性分析
补液前后Pcv-aCO2、IVCD等参数与ΔCI进行相关性分析,结果显示,补液前Pcv-aCO2、IVCD、RVI、PaO2/FiO2、Scr、PCT与ΔCI无明显相关性(P>0.05),补液后Pcv-aCO2、RVI与ΔCI呈负相关(r=-0.432、-0.411,P<0.05),其他指标与ΔCI无明显相关性(P>0.05)。
2.4 Pcv-aCO2、IVCD、RVI预测容量反应性的价值
IVCD预测容量反应性的ROC曲线下面积(AUC)为0.332,95%CI(0.283~0.401)(P>0.05)。Pcv-aCO2、RVI预测容量反应性的AUC分别为0.772和0.709(P<0.05),Pcv-aCO2联合RVI预测容量反应性的AUC为0.819(P<0.05)。详见表3。

表3 ROC曲线参数
3 讨论
脓毒性休克是感染引起的机体功能性失调危及各器官的危重病症,全球每年病例新增数百万,病死率高达50%~60%,对患者生命构成严重的威胁[9,10]。液体复苏是治疗其主要手段之一,临床常应用静态指标预测液体的反应性,但Picano等[11]指出在EGDT下由于静态指标不能及时反映容量反应性,造成60%患者出现液体复苏过于充分,加重组织水肿及缺氧,临床预后更差。故建立易行准确的床旁指标来预测容量反应性,尽量避免出现过度复苏显得尤为重要。
脉搏指示剂连续心排出量监测(PiCCO)是目前公认监测容量反应性的方案,其指标每搏量变异度测量容量反应性具有高灵敏性和特异性,但存在有创、价格昂贵、疾病限制条件多的问题[12],而床旁心脏超声因其简易、可重复、无创、费用低的优点逐渐被广泛应用,其中RVI作为一项动态指标,是以心肺交互原理为基础,及时预测容量反应性[13]。Pcv-aCO2常作为动态指标评估复苏中患者的微循环情况,但有学者提出影响Pcv-aCO2测定的因素较多,当中心静脉导管置于右心房入口处时,其只能反映上半身的血流动力学,无法反映脏器的血流动力学,故需要结合其他指标共同分析容量反应性[14-16]。本研究选取Pcv-aCO2联合床旁心脏超声预测患者容量反应性,为临床提供新思路。
本研究以ΔCI≥15%描述容量有反应,发现容量有反应患者补液后Pcv-aCO2和床旁心脏超声中RVI低于容量无反应患者,床旁心脏超声中IVCD高于容量无反应患者。说明Pcv-aCO2升高时,由于心排血量降低而无充足的血流清除身体过多的CO2,通过合理的补液复苏可改善血流灌注,缓解肢体因缺血产生的缺氧情况,故Pcv-aCO2下降。床旁心脏超声可直接检测IVCD,发现下腔静脉管径可随血容量变化而改变,这与患者RVI根据容量反应性变化有一致性,均在反映血管容量上具有明显优势。研究表明,下腔静脉管径与呼吸运动关系密切,其随着呼吸运动的变化而变化,当呼气胸腔内压力降低时,下腔静脉管径会缩小,当吸气胸腔内压力升高时,下腔静脉管径会扩张[17]。故RVI与容量有反应性具有较好的相关性,这与姚喜庆等[18]的研究观点具有一致性。
本研究将补液前后Pcv-aCO2和床旁心脏超声参数等与ΔCI进行相关分析,发现补液前Pcv-aCO2、床旁心脏超声参数、PaO2/FiO2、Scr和PCT与ΔCI无明显相关性,说明补液前所有患者的资料具有均衡性。补液后Pcv-aCO2、RVI与ΔCI呈负相关。说明当Pcv-aCO2、RVI水平升高时,液体复苏不足或复苏过高均无法增加心输出量,导致ΔCI下降;当Pcv-aCO2、RVI降低时,有效的液体复苏通过增加心输出量,纠正低血容量状态,故ΔCI升高。本研究采用ROC曲线分析Pcv-aCO2、床旁心脏超声参数预测容量反应性的价值,发现IVCD的ROC曲线下面积为0.332,无法作为预测容量反应性指标,而Pcv-aCO2联合RVI预测容量反应性的灵敏性为88.00%,高于Pcv-aCO2和RVI的单独预测价值。说明Pcv-aCO2联合RVI进行指导补液,可避免盲目补液,降低不合理补液引起的风险。同时本研究样本量较小,因时间限制未对患者预后进行评估,有待扩大样本量深入研究。
综上所述,床旁心脏超声联合Pcv-aCO2预测脓毒性休克容量反应性有较好的应用价值,值得临床使用。

