活血逐瘀解挛汤联合卡马西平对三叉神经痛患者炎性因子的影响
李超,夏建成(.湖南中医药大学,湖南 长沙 40000;.湖南中医院大学第三附属医院,湖南 株洲 4000)
作为临床常见的、多发的一种疾病,三叉神经痛主要是指三叉神经部位突发性、反复发作性的剧烈疼痛,临床表现为电击样、针刺样及刀割样疼痛,严重影响患者生活质量[1]。目前,临床常采用抗惊厥药物卡马西平对其进行治疗,虽具有一定疗效,但存在不良反应及复发率高等缺点,整体疗效仍需进一步提升[2]。近年来,中医药被广泛应用于三叉神经痛的临床治疗中,不仅可以缓解患者疼痛程度,且安全无毒副作用,显示出巨大的优势[3]。中医认为,三叉神经痛病机在于经络受阻、气滞血瘀,治疗以活血化瘀、通络解挛为主[4]。鉴于此,本研究探讨了活血逐瘀解挛汤联合卡马西平治疗三叉神经痛的疗效,并分析对炎性因子的影响,旨在为临床治疗提供合理依据。报道如下。
1 资料与方法
1.1 一般资料回顾性分析2019年11月至2021年10月我院收治的86例三叉神经痛患者,采用随机数字表法分为对照组和联合组各43例。对照组中男17例、女26例;年龄32~59(52.06±3.21)岁;病程2~11(5.50±2.71)年;发病部位:单侧37例、双侧6例。联合组中男15例、女28例;年龄30~60(52.30±3.03)岁;病程1~12(5.03±2.44)年;发病部位:单侧38例、双侧5例。两组一般资料比较,无显著差异(P>0.05),具有可比性。
1.2 诊断标准(1)西医诊断:符合《三叉神经痛诊疗中国专家共识》[5]中相关标准。(2)中医诊断:符合《中药新药临床研究指导原则》[6]中相关标准,且中医辨证为气滞血瘀证。
1.3 纳入与排除标准(1)纳入标准:符合上述西医及中医诊断标准者;知情同意者;年龄18~60岁;入组前2周内未接受过其他治疗者;经影像学检查排除颅内器质性病变者。(2)排除标准:妊娠及哺乳期妇女;对本研究所用药物过敏者;继发性三叉神经痛患者;合并严重心肝肾功能异常者;依从性较差者;长期使用作用于外周神经的镇痛药者。
1.4 治疗方法对照组给予卡马西平(无锡济煜山禾药业股份有限公司,国药准字H32021811)治疗,口服,初始剂量0.1 g/次,2次/天,之后逐渐增加剂量,最大剂量控制在1.0 g/天以内。联合组在卡马西平治疗的基础上联用活血逐瘀解挛汤治疗,组方:柴胡、桃仁及白芍各20 g,川芎、桔梗、生地黄及怀牛膝各15 g,红花、枳壳及当归各10 g,灸甘草8 g,用水煎至400 ml,分早晚两次口服。两组均连续治疗1个月。
1.5 临床观察指标(1)临床疗效:面部抽搐等症状明显缓解,视觉模拟疼痛评分(VAS)较治疗前下降>70%为显效;面部抽搐等症状有所缓解,VAS评分较治疗前下降>30%但≤70%为有效;面部抽搐等症状未缓解或加重,VAS评分较治疗前下降≤30%为无效。显效率与有效率相加为总有效率。(2)疼痛情况:采用VAS评分量表对两组治疗前后疼痛程度进行评估,得分越高疼痛越重,同时统计治疗前后疼痛发作次数及持续时间。(3)睡眠质量。采用匹兹堡睡眠质量指数(PSQI)对两组治疗前后睡眠质量进行评估,该量表内容分为睡眠时间、睡眠效率等7个维度,总分21分,得分越高睡眠质量越差。(4)炎性因子水平。分别采集两组治疗前后空腹静脉血5 ml,以3 000 r/min离心15 min后,取上清液,采用酶联免疫吸附试验对肿瘤坏死因子-α(TNF-α)、白细胞介素-6(IL-6)及白细胞介素-1β(IL-1β)水平进行测定。(5)不良反应。统计两组治疗过程中视力模糊、乏力、恶心呕吐等发生情况。
1.6 统计学处理采用SPSS 23.0统计学软件进行处理。计量资料采用(±s)表示,行t检验;计数资料采用[n(%)]表示,行χ2检验。P<0.05示差异有统计学意义。
2 结果
2.1 两组临床疗效比较联合组治疗总有效率(95.35%)显著高于对照组(74.42%)(P<0.05)。见表1。

表1 两组临床疗效比较[n(%)]
2.2 两组疼痛情况比较治疗前,两组VAS评分、发作次数及持续时间比较,差异无统计学意义(P>0.05);治疗后,两组VAS评分、发作次数及持续时间均下降,且联合组显著低于对照组(P<0.05)。见表2。
表2 两组疼痛情况比较(±s)

表2 两组疼痛情况比较(±s)
注:与本组治疗前比较,*:P<0.05。
组别对照组联合组t P n 43 43 VAS评分(分)治疗前6.95±2.48 7.06±2.37 0.210 0.834治疗后4.25±1.87*2.18±1.52*5.633 0.00发作次数(次/d)治疗前20.85±2.86 20.21±2.39 1.126 0.263治疗后14.34±2.64*9.31±2.21*9.580 0.00持续时间(s/次)治疗前55.56±8.17 55.24±8.29 0.180 0.857治疗后38.14±7.32*26.67±6.14*7.872 0.00
2.3 两组睡眠质量比较治疗前,两组PSQI评分比较,差异无统计学意义(P>0.05);治疗后,两组PSQI评分均下降,且联合组低于对照组(P<0.05)。见表3。
表3 两组PSQI评分比较(±s,分)
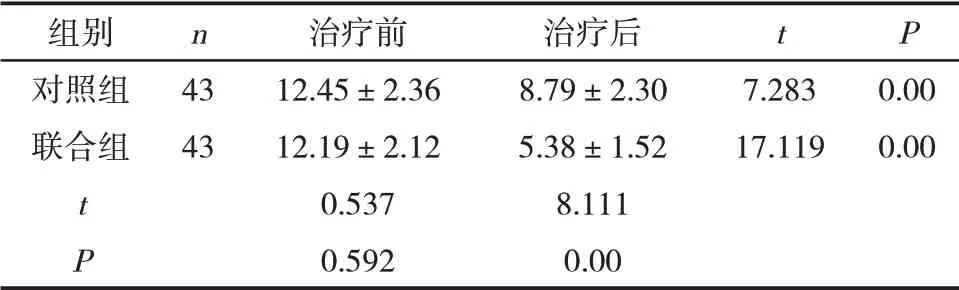
表3 两组PSQI评分比较(±s,分)
组别对照组联合组t P n 43 43治疗前12.45±2.36 12.19±2.12 0.537 0.592治疗后8.79±2.30 5.38±1.52 8.111 0.00 t 7.283 17.119 P 0.00 0.00
2.4 两组炎性因子水平比较治疗前,两组血清TNF-α、IL-6、IL-1β水平比较,差异无统计学意义(P>0.05);治疗后,两组血清TNF-α、IL-6、IL-1β水平 均下降,且联合组低于对照组(P<0.05)。见表4。
表4 两组血清炎性因子水平比较(±s,pg/ml)
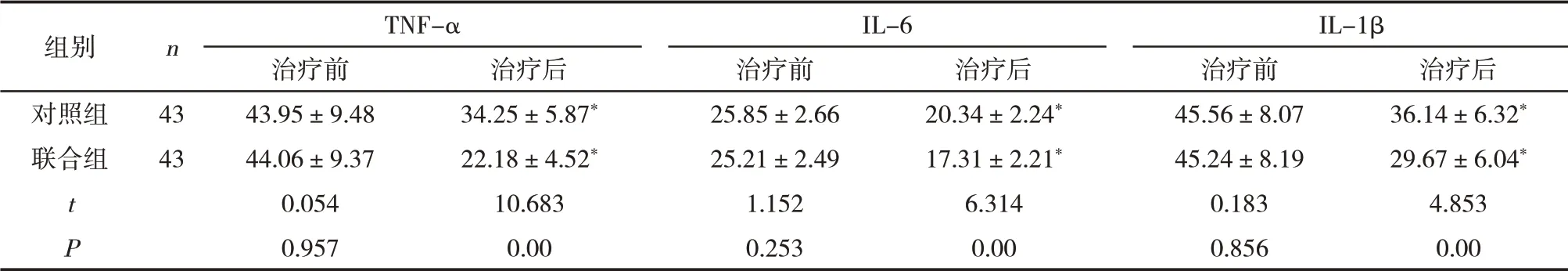
表4 两组血清炎性因子水平比较(±s,pg/ml)
注:与本组治疗前比较,*:P<0.05。
组别对照组联合组t P n 43 43 TNF-α治疗前43.95±9.48 44.06±9.37 0.054 0.957治疗后34.25±5.87*22.18±4.52*10.683 0.00 IL-6治疗前25.85±2.66 25.21±2.49 1.152 0.253治疗后20.34±2.24*17.31±2.21*6.314 0.00 IL-1β治疗前45.56±8.07 45.24±8.19 0.183 0.856治疗后36.14±6.32*29.67±6.04*4.853 0.00
2.5 两组不良反应发生情况比较两组不良反应发生率比较,差异无统计学意义(P>0.05)。见表5。

表5 两组不良反应发生情况比较[n(%)]
3 讨论
三叉神经痛是一种严重影响患者生活质量的神经系统疾病,其发病机制比较复杂,大部分学者认为与脱髓鞘学说、血管压迫学说、中枢病变学说及免疫因素等有关[7]。现阶段,西医治疗三叉神经痛主要包括药物治疗、手术治疗及神经阻滞治疗,但疗效一般,而且治疗过程中存在一定副作用,影响患者预后[8]。因此,如何有效治疗三叉神经痛是目前各大医院研究的热点。
祖国医学中并无三叉神经痛病名,多根据患者临床表现归属于“头风”、“面痛”等范畴。中医认为,三叉神经痛病机在于经络受阻、气滞血瘀,多因脾、肝、肾等脏器功能失常,风邪入侵,瘀痰互结,脉络瘀阻,导致气滞血瘀,引发疼痛;或因情志不畅,导致肝气郁结化火,上扰头面,伤及脉络,引发头痛[9]。由此可见,对于三叉神经痛患者的治疗应以活血化瘀、通络解挛为原则[10]。本研究结果显示,联合组治疗总有效率显著高于对照组。治疗后,两组VAS评分、发作次数、持续时间、PSQI评分均下降,且联合组低于对照组;两组不良反应发生率比较,差异不显著。提示给予三叉神经痛患者活血逐瘀解挛汤联合卡马西平进行治疗,疗效确切,缓解患者疼痛程度,改善睡眠质量,且不增加不良反应。分析原因在于:卡马西平作为一种常见的抗癫痫药物,主要用于精神运动性癫痫、癫痫大发作等的治疗中,可通过减少三叉神经的病理性神经反射,降低神经细胞膜钠离子与钙离子的通透性,抑制细胞膜兴奋度,减少突触传递兴奋冲动,发挥缓解疼痛的作用[11]。活血逐瘀解挛汤方中柴胡疏肝升阳,桃仁活血化瘀,白芍平抑肝阳,川芎活血化瘀、祛风止痛,桔梗祛瘀化痰、清热解毒,生地黄养阴生津、清热凉血,怀牛膝祛瘀活血,红花活血通络、清瘀止痛,枳壳理气宽胸、行气消积,当归活血通络、养血补血,灸甘草益气复脉、调和诸药。诸药合用,共奏活血化瘀、通络解挛、行气止痛之功效。现代药理研究发现[12-13],川芎主要化学成分川芎嗪能有效改善血管内皮功能,扩张血管,增加血流量,且具有修复神经损伤、镇痛等作用;红花主要活性成分水溶性红花黄色素具有抗凝抗血栓等作用;当归主要活性成分酸性挥发油能营养神经、消炎镇痛、增强机体免疫功能。
临床发现,炎症反应与三叉神经痛的发生发展密切相关。皮治兵[14]等学者研究发现,三叉神经痛患者血清水平明显高于健康人群。TNF-α、IL-6、IL-1β均是典型的炎性因子,通过测定其水平,可有效评估患者体内炎症反应程度。本研究结果显示,治疗后,两组血清TNF-α、IL-6、IL-1β水平均下降,且联合组显著低于对照组。表明给予三叉神经痛患者活血逐瘀解挛汤联合卡马西平进行治疗,可有效减轻炎症反应程度。分析原因为:桃仁中含有黄酮类及糖类等化学成分,可改善毛细血管通透性,发挥吸收炎症、控制炎性渗出的作用;柴胡的有效活性成分柴胡皂苷及桔梗的皂苷类成分均具有抗炎性渗出作用[15]。
综上所述,给予三叉神经痛患者活血逐瘀解挛汤联合卡马西平进行治疗,可有效提升治疗效果,缓解患者疼痛程度,改善睡眠质量,减轻炎症反应程度,且安全性较高,值得临床推广应用。

