分析高热惊厥患儿急诊期间改良早期预警评分与分级护理的应用效果
张亚田
(山东省巨野县中医医院/急诊科 山东 菏泽 274900)
高热惊厥为急诊常见疾病,以6岁及以下儿童为好发群体,当儿童的体温超过39摄氏度时,便有较高的高热惊厥风险,症状表现常见于眼睛上翻、意识模糊以及全身型痉挛等,一般情况下,惊厥的持续时间会超过30分钟,且罹患该病后有较高的遗留智力障碍风险,不利于患儿的正常发育与健康成长,所以针对儿童高热惊厥采取有效的干预方案意义重大[1-2]。本次以2019年2月至2022年2月期间在我院急诊接受的48例高热惊厥患儿为例,联合应用改良早期预警评分与分级护理方案,通过对比同期接受常规护理患儿发现具有较理想的应用价值,因此现就具体研究内容进行如下报道:
1 资料与方法
1.1一般资料
将2019年2月至2022年2月期间在我院急诊接受治疗的96例高热惊厥患儿纳为本次研究病例,纳入标准:①与《热性惊厥诊断治疗与管理专家共识》中标准相符的患儿;②年龄介于6个月到6岁之间的患儿;③临床资料完整且家长在知情本次研究内容后签署授权声明的患儿。排除标准:①合并严重脏器官功能障碍的患儿;②合并脑外伤病史的患者;③合并其他神经性疾病的患儿;④研究依从性较差的患儿等;本研究经医学伦理委员会审批通过;参考综合平衡法进行分组,其中48例为对照组,详细资料如下:男性患儿27例,女性患儿21例,年龄最小的为7个月,年龄最大的为5岁,平均(2.46±1.12)岁,原发病包含上呼吸道感染(23例)、急性细菌性痢疾(17例)、急性肺炎(8例);余48例为研究组,详细资料如下:男性患儿25例,女性患儿23例,年龄最小的为6个月,年龄最大的为6岁,均值(2.72±1.33)岁,原发病包含上呼吸道感染(21例)、急性细菌性痢疾(18例)、急性肺炎(9例);将两组患儿的一般资料进行比较,相应数据的差值不具有统计学意义(P>0.05),研究满足开展条件。
1.2方法
对照组实施常规护理:患儿入院后常规接受吸氧、止痉、退热以及控制感染等治疗,期间护理人员需要告知患儿家长关于高热惊厥的相关知识,例如发病原因、可能存在的不良反应(蛇咬伤、嗜睡、脑损伤等)以及相关预防措施;此外护理人员还要遵医嘱为患儿提供物理降温护理,例如取毛巾蘸取冷水擦拭患儿身体等,或是遵医嘱使用退热药物,例如尼美舒利、泰诺林等;另叮嘱家长在患儿饮食中增加蛋白质摄入量,有利于提高患儿抵抗力。
研究组实施改良早期预警评分与分级护理,其中改良早期预警评分如下:患儿入院后通过改良儿童早期预警评分表评价患儿的状态,该表包含呼吸状况、意识状态、心血管系统以及附加项(体质偏弱、早产儿、合并其他疾病等)四方面,单方面以四个等级进行划分,对应0~3分,所得分值越高表示患儿的状态越差;统计患儿的所得分值,若总分不低于7分归为Ⅰ级风险,若总分介于5~6分为Ⅱ级风险,总分达到4分或单方面评分为3分为Ⅲ级风险,总分达到3分为Ⅳ级风险,总分不超过2分为Ⅴ级风险[3]。按照患儿的风险等级评估结果进行分区管理,其中Ⅰ级、Ⅱ级风险患儿归为红区,Ⅲ级风险患儿归为黄区,Ⅳ级、Ⅴ级风险患儿归为绿区;其中红区患儿由工作年限不低于5年的护师或主管护师负责提供高热惊厥、急救相关护理工作,黄区患儿由工作年限不低于3年的护师负责提供高热惊厥相关护理,绿区患儿由工作年龄不足3年的护师或不足5年的护士提供情景模拟教育,以此帮助患儿家长了解高热惊厥并掌握一定的防护意识及能力[4]。具体分级护理内容如下所述:①情景模拟教育。针对绿区患儿,护理人员需要通过情景模拟的方式为患儿家长提供相关教育,即创设高热惊厥发作情景,利用婴儿模型开展相关护理操作演示,例如构建静脉通道、物理降温、药物降温、吸氧、呼吸道护理等,同时还要帮助家长了解应急措施,例如温水擦拭患儿机体帮助降温、掐患儿的人中合谷穴等;此外还要详细为家长讲解高热惊厥的诱因、危害性,例如可能对患儿的正常生长发育、智力产生影响等,并告知对症处理方案以及可获取的效果,帮助家长树立治疗信心,提高他们的治疗配合度。一般情况下可为家长提供两次情景模拟教育,第一次为护理操作演示,第二次为应急处理演示,单次教育时间控制在8min左右[5]。②惊厥防控护理。患儿惊厥发作期间护理人员需要帮助其调整为去枕平卧体位,并侧偏头部,做好口腔、鼻腔分泌物的清洁工作,保证患儿呼吸畅通;以拇指、食指捏按患儿的人中、合谷、内关穴位,持续1到2min左右,以此帮助患儿缓解惊厥症状;若患儿存在反复性惊厥情况,需要取舌钳轻轻的将患儿舌体拉出,以预防舌后坠[6]。③高热防控护理。若患儿腋温超过38摄氏度,或肛温超过38.5摄氏度,需要为其提供退热护理,方案包括温水浴、头部降温以及温水擦拭身体等,同时还要做好病房温度的调控,一般情况下,病房温度需控制在22~22摄氏度,湿度控制在50%~60%,并以0.5h为间隔测量患儿体温,直至体温恢复正常。本研究中所用温水浴为中药包煎煮,组方包含青蒿、艾叶以及荆芥等,加水煮至45°后,取毛巾蘸取擦拭患儿身体,并对头部、肩颈部热敷(1~2min左右),3次/d,待患儿体温恢复正常后停止[7]。
1.3观察指标
①统计并对比两组患儿的抢救时间、抽搐停止时间、意识恢复时间、体温恢复正常时间。
②统计并对比两组患儿家长的护理满意度:每例患儿急救后由1名家长以匿名投票的方式对护理服务进行非常满意、基本满意、不满意的评价,(非常满意+基本满意)/总例数×100%=护理满意度。
1.4统计学方法
针对研究中的观察指标借助SPSS23.0软件做统计学分析,计量资料中若为正态分布、近似正态分布,则以均数±标准差(Mean±SD)的形式进行数据表述,通过t值对两个独立样本进行对比;而非正态分布的独立样本、多组独立样本需要通过非参数统计方法的秩和检验(Wilcoxon检验);计数资料用百分比表示,比较两个或多个发生率或结构比之间是否存在差异,采用卡方检验。概率(Probability)P<0.05具有统计学意义。
2 结果
2.1两组患儿的抢救相关指标对比
研究组患儿的抢救时间、抽搐停止时间、意识恢复时间、体温恢复正常时间与对照组患儿比较,数据均较小,即组间差值具有统计学意义(P<0.05)。如表1:
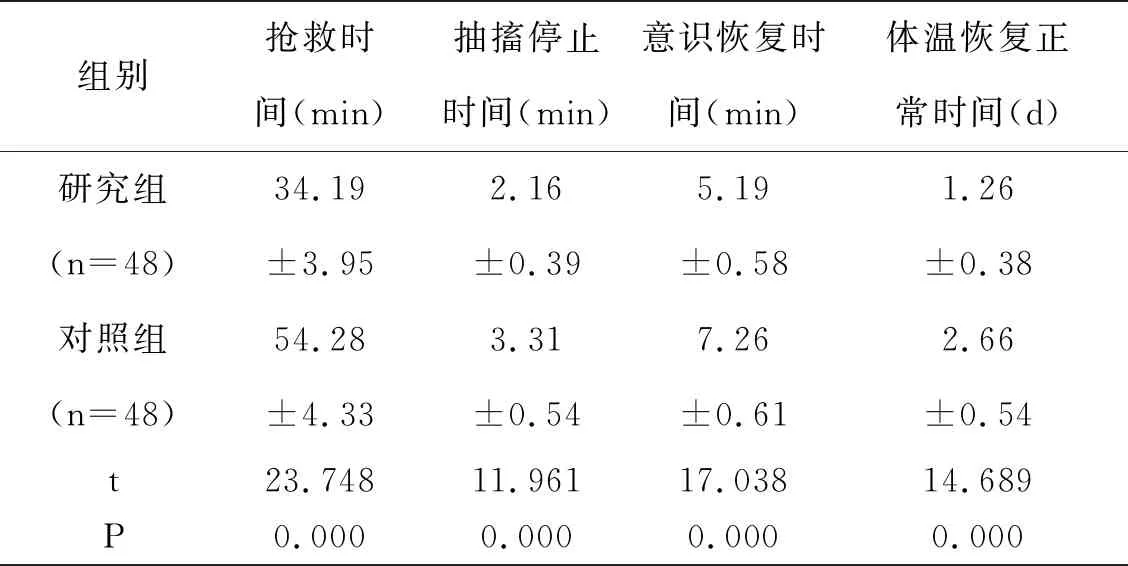
表1 两组患儿的抢救相关指标对比
2.2两组患儿家长的护理满意度对比
统计患儿家长护理满意度,研究组护理满意度占比为97.92%,对照组护理满意度占比为83.33%,数据组间差值具有统计学意义(P<0.05)。如表2:

表2 两组患儿家长的护理满意度对比
3 讨论
近些年来我国高热惊厥患儿的基数持续增加,临床实践发现,高热惊厥患儿若抽搐持续时间超过5分钟,便可能导致脑部因供氧、供血不足而出现脑水肿、脑损伤等问题[8],此外若患儿发病后没有及时接受有效治疗,也会对其脑部发育造成不良影响,严重的甚至会危及患儿的生命安全。很多学者经过大量研究发现,小儿高热惊厥具有起病急骤、进展迅速等特点,且复发率高达30%[9]。由于小儿尚处于发育阶段,机体各器官功能不完善,缺乏良好的抵抗力,所以感染后会存在较高的高热惊厥风险,症状表现以双眼上翻、肌肉痉挛、神志不清等为主,治疗不及时或无效可能导致永久性神经系统损伤。现阶段临床广泛使用退热药治疗高热惊厥,但长期用药易引发患儿的不良反应,且常规护理方案不具有预见性,难以取得理想的惊厥、体温控制效果,无法在短时间内缓解患儿的脑细胞缺氧症状,与临床预期存在一定差距。
本次为探讨儿童高热惊厥更为有效的干预方案,以2019年2月至2022年2月期间在我院急诊接受治疗的48例高热惊厥患儿为例,联合应用改良早期预警评分与分级护理方案,通过对比同期接受常规护理患儿发现,研究组患儿的抢救时间、抽搐停止时间、意识恢复时间、体温恢复正常时间与对照组患儿比较,数据均较小(P<0.05);原因分析,通过改良儿童早期预警评分表通过呼吸状况、意识状态、心血管系统以及附加项等方面对患儿病情进行评估,可以帮助护理人员准确且全面的了解患儿的状态,继而为急诊护理工作提供参考,保证病情危急的患儿可以及时得到有效救治,同时还能提高护理方案的针对性,例如通过惊厥防控护理清理患儿呼吸道保证其呼吸畅通,通过捏按人中、合谷以及内关穴位调节患儿的神经系统,改善惊厥症状,温水浴等物理降温方式可以促进患儿机体内部热量的会挥发,再辅以药物治疗,可以在更短的时间内取得理想的降温效果[10]。另外,在本次研究中统计患儿家长护理满意度,研究组护理满意度占比为97.92%,对照组护理满意度占比为83.33%,数据组间差值具有统计学意义(P<0.05)。可见基于改良儿童早期预警评分实施分级护理,相对比常规护理而言更符合患儿家长对护理工作的预期,同时还能帮助患儿家长了解疾病及防护相关知识,所以也更易于获取护理满意度。
结束语:
综上所述,高热惊厥患儿急诊期间实施改良早期预警评分与分级护理方案,不仅可以在更短的时间内帮助患儿解除症状,提高抢救质量,还能改善患儿家长的护理满意度,对患儿预后以及护患关系的和谐建设均有积极作用。

