个性化护理在早发型子痫前期患者剖宫产术后护理中的应用
程 雪
(济南市第五人民医院/妇产科 山东 济南 250022)
子痫前期是临床常见妇产科病变,也是妊娠期特有的一种多系统性高血压病变,该疾病的主要特点包括妊娠20周以后发生并有蛋白尿、高血压等表现,该疾病具有造成孕妇及新生儿死亡的风险,因此需要及时进行控制和治疗以保证母婴安全。通常发生在妊娠34周以前的子痫前期为早发型,而发生在妊娠34周及以后的子痫前期为晚发型[1]。现阶段临床中尚未完全明确该疾病的病机,主要认为该疾病发生发展过程中胎盘有重要作用,而通过剖宫产术娩出胎盘是治疗该疾病时常用的终止妊娠的一种方法,但早发型子痫前期患者妊娠时间较短,胎儿尚未发育成熟,通过剖宫产术可能诱发医源性早产,对新生儿健康有一定负面影响[2]。由此可见为早发型子痫前期剖宫产患者提供有效的、科学的以及具有个性化特点的术后护理十分重要。为探究个性化护理模式在该类患者中的应用效果,本次选取我院在2021年2月到2022年2月期间接诊的早发型子痫前期剖宫产手术患者86例开展对照研究,具体情况如下所述:
1 资料与方法
1.1一般资料
选取我院在2021年2月到2022年2月期间接诊的早发型子痫前期剖宫产手术患者共86例作为研究对象,通过抽签法将其随机分为对照组与观察组,每组43例。对照组患者年龄介于22~37岁,均值(29.86±2.38)岁,疾病发生前孕周介于23~33周,均值(29.71±2.27)周,包括初产妇28例,经产妇15例;观察组患者年龄介于23~40岁,均值(30.12±2.41)岁,疾病发生前孕周介于21~32周,均值(28.67±2.33)周,包括初产妇26例,经产妇17例,统计学检验结果显示两组患者一般资料数据之间不存在明显差异(P>0.05),可比。我院伦理委员会已经批准此次研究。
纳入标准:所有入组患者在妊娠20周以后出现妊娠期高血压症状表现,24h蛋白尿含量达到0.3g及以上,或者患者随机尿蛋白检测结果为阳性,在妊娠34周以前发生病变,符合早发型子痫前期的诊断标准;均具有剖宫产术指征及适应证;对研究知情且自愿参与。
排除标准:晚发型子痫前期;合并凝血功能障碍;合并严重术后并发症;合并精神疾病;合并严重肝肾功能障碍;临床资料不全。
1.2方法
对照组采取常规化护理干预,患者完成手术后立即开展生命体征监测,对其输液速度进行控制,检查各项管路通畅性以免堵塞,按压患者宫底部促进子宫收缩,对其尿量、阴道出血量进行记录并观察形态、颜色等,指导患者合理饮食,适当运动,做好乳房清洁及护理等。
观察组采取个性化护理干预,具体措施包括:首先根据患者的实际情况和需求制定护理方案,了解患者当前病情进展、对于疾病的知晓度、终止妊娠时间、心理健康状态、自我效能及管理能力等指标,对各项指标进行综合分析与整理后寻找患者护理重点,再制定与其情况相符的护理方案。其次开展健康知识宣教,术前为患者及其家属讲解疾病以及手术相关知识,告知其围术期的注意事项以及术后可能出现的不良情况等,提升其对疾病的认知程度,同时叮嘱其术后通过静脉滴注给药硫酸镁对控制病情进展的作用,也许讲解术后降压治疗的重要性及注意事项,进而提升其依从性。然后开展个性化心理干预,该疾病发生时多处于患者妊娠早期,发病引起的肢体水肿、血压上升、蛋白尿等症状会引起患者的不良心理,对于自身及胎儿健康情况产生过度担忧情绪,且剖宫产术后的新生儿均为早产,需要在新生儿科进行对应治疗和监护,母婴分离也会加重患者的焦虑或抑郁等负面情绪,这就需要为患者进行心理干预,积极与患者沟通了解其情绪变化和心理状态,鼓励其倾诉自己的想法,通过观看视频、读书或听音乐等方式转移注意力,缓解其不良心理;及时告知患者新生儿的当前情况,减轻其担忧。同时与其家属沟通并告知家属目前患者的心理状态,通过家属的陪伴、鼓励、安慰给予患者情感支持,维持健康的心态。最后开展生活方式指导,患者术后回到病房后需要在床上无枕头的情况下平卧至少6h,此后可放置枕头提升舒适度,指导其床上肢体活动和翻身,按摩四肢促进血液循环,饮食以流食为主,在术后第2d应鼓励其尽早下床进行适当活动,拔除导尿管后增加饮水量,促进小便,在首次排气后可恢复正常饮食。此外做好患者的乳房护理,清洁乳房周围皮肤并及时将乳房排空,再将吸出的乳汁送往新生儿所在处备用。
1.3观察指标及评定标准
对两组患者术后子宫高度及平均动脉压、妊娠结局进行比较,同时对比分析两组患者护理前后不良心理状态评分。
(1)妊娠结局包括胎盘早剥、子痫、新生儿窒息、胎儿窘迫、产后出血。
(2)不良心理状态评分量表包括焦虑(SAS)及抑郁(SDS)自评量表,前者分值超过50时表明已有轻度焦虑情绪,后者分值超过53时表明已有轻度抑郁情绪,二者分值越低则不良心理状态越好[3]。
1.4统计方法
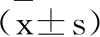
2 结果
2.1两组患者术后子宫高度及平均动脉压比较 观察组患者术后子宫高度及平均动脉压相比对照组均更低(P<0.05),如表1所示。
表1 两组患者术后子宫高度及平均动脉压比较
2.2两组患者术后妊娠结局比较 观察组患者胎盘早剥、子痫、新生儿窒息、胎儿窘迫及产后出血发生率相比对照组更低(P<0.05),如表2所示。
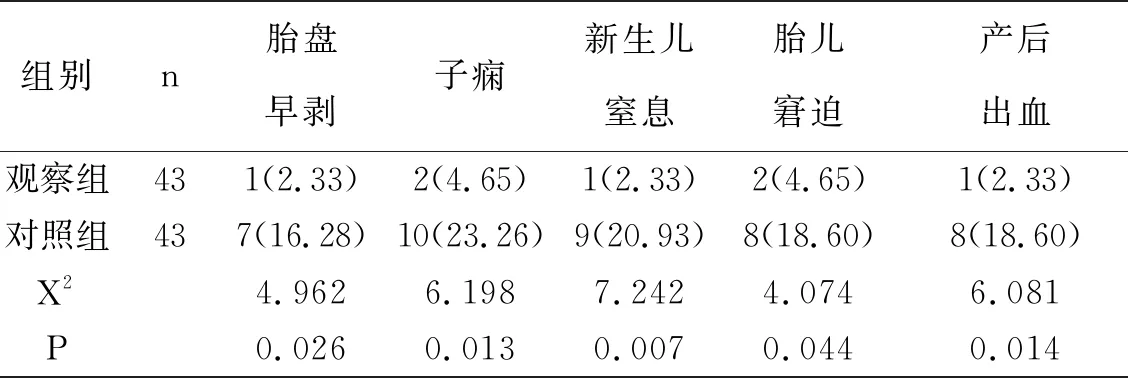
表2 两组患者术后妊娠结局比较(n,%)
2.3两组患者护理前后不良心理状态评分比较 两组患者在护理前不良心理状态评分无明显差异(P>0.05),观察组护理后不良心理状态评分相比对照组更低(P<0.05),如表3所示。
表3 两组患者护理前后不良心理状态评分比较
3 讨论
剖宫产术作为创伤性手术仍有较高的术后并发症风险。此外有研究显示,剖宫产术术后感染、腰背疼痛、创伤后应激综合征等并发症及不良心理状态发生率显著高于阴道分娩,并且该术式会延长患者术后恢复时间[4]。剖宫产术患者术后因切口疼痛、身体活动受限等因素影响无法哺乳新生儿、无法走路等,则会引起患者的焦虑或抑郁等不良心理,因此术后开展有效的护理干预对促进其尽快恢复和保证母婴健康具有重要意义。优质的术后护理模式能够增强患者信心,提升依从性,对其术后生理及心理康复均有积极影响。早发型子痫前期是发病率较高的产科合并症,患者发病的妊娠时间越早则病情越严重,对患者自身及胎儿的影响也会越严重[5]。目前尚未完全明确该疾病的病机,但主流观点热内疾病的发生与胎盘、子宫螺旋动脉重铸障碍等有关,需要通过终止妊娠的方法进行治疗。但是早发型子痫前期通常病情严重,且宫颈组织尚未完全成熟,对长时间产程耐受度偏低,因此需要进行剖宫产术来完成终止妊娠治疗。
剖宫产术虽然能够快速终止妊娠,但其自身也属于创伤源,且术后胎盘娩出引起的血流动力学变化会导致患者血压出现大幅度波动,进而增加了心脑血管意外等风险,故术后是患者的一段危险时间,需要精心呵护患者,开展具有精细化和个性化特点的护理促使,保证母婴安全[6]。本次研究结果显示,观察组患者术后子宫高度、平均动脉压及不良心理状态评分均低于对照组,说明个性化护理方案有利于控制患者血压,促进子宫收缩恢复,消除不良情绪,对其尽快康复具有重要作用。常规化护理模式更多关注疾病情况,为患者提供的一般性护理无针对性特点,但个性化护理模式以人文关怀理念为指导,为其提供根据患者的情况和需求的不同开展具有差异性和个性化的护理方案,不仅可以满足患者医学需求,还会兼顾其生活需求和精神需求,多层次的护理方法可提升其依从性,维持健康的心态,减少不良心理状态带来的危害[7]。此外该种护理模式针对患者无法在术后即使陪伴和照护新生儿而产生的焦虑、不安等情绪开展对应的心理干预,及时向患者反馈新生儿信息,帮助稳定其情绪和缓解顾虑,可有效平稳血压。同时为患者开展乳房干预和生活护理能够及时排空乳房,对乳房周围皮肤进行清洁并按摩乳房组织,可为新生儿提供备用母乳,也可以有效预防乳腺炎等并发症,还能够促进患者尽早下床活动,进而促进其术后子宫收缩[8]。子痫前期患者产后抑郁症发病率远高于正常妊娠的健康女性,产后抑郁会对患者造成严重打击,使其陷入悲观绝望的情绪无法自拔,甚至会导致患者死亡,因此开展心理干预,通过转移注意力、提供家属陪伴和情感支持等方式能够有效缓解其不良情绪,帮助患者维持乐观的心态和正面的情绪,有效预防产后抑郁等不良心理状态的发生。
结束语:
综上,早发型子痫前期剖宫产患者术后开展个性化护理能够控制其血压水平,对子宫收缩有良好的促进作用,还可减轻不良心理带来的负面影响,对患者尽快康复及保证母婴健康均有重要作用,故可推广应用。

