阶段性康复方案对心脏瓣膜置换术患者术后康复进程及血栓形成的影响
朱刘金,王 婷,胡奇全,耿丹丹,管玉珍,张 伟
南京医科大学第一附属医院(江苏省人民医院)心脏大血管外科监护病区,江苏 南京 210029
心脏瓣膜病变是指由各种原因所致的心脏瓣膜功能损伤而形成的一系列症状,以瓣膜关闭不全、狭窄等为主要表现[1-3]。心脏瓣膜病所致的反流及瓣膜狭窄等症状,可诱发心力衰竭,从而导致患者活动耐力下降,严重影响患者的生活质量[4-6]。目前,临床上主要采用心脏瓣膜置换术(heart valve replacement,HVR)进行治疗。HVR使用机械瓣膜或者生物瓣膜替代患者病变瓣膜,疗效确切[7-8]。但手术治疗属于有创性疗法,可在一定程度上对机体造成损伤,引起术后高凝状态,加之患者术后需要较长时间的卧床休养,易诱发下肢深静脉血栓(deep vein thrombosis,DVT)。另外,瓣膜置换后因异物机械性刺激易诱发炎性,反应物于瓣膜周围积聚并可激活血小板活性而形成瓣膜血栓。下肢DVT形成则可能诱发肺栓塞,瓣膜血栓形成则可能引发急性心肌梗死,因此,预防患者术后血栓形成对于HVR患者具有重要意义。为了预防血栓形成,HVR术后需长期服用抗凝药物,但患者常在主要症状得到极大缓解后忽视了后续抗凝治疗的重要性。阶段性康复方案对于保障HVR手术疗效、改善患者预后、预防血栓形成均具有重要意义。本研究旨在客观评估阶段性康复方案对HVR患者术后康复进程及血栓形成的影响,以期为临床提供参考,现报道如下。
1 资料与方法
1.1 一般资料
收集2019年6月至2021年6月南京医科大学第一附属医院(江苏省人民医院)行HVR治疗的心脏瓣膜病患者的临床资料。纳入标准:(1)首次行HVR治疗;(2)年龄≥18岁;(3)临床资料完整。排除标准:(1)同期接受其他心脏手术;(2)合并精神科疾病、认知功能障碍、沟通障碍;(3)合并其他心脑血管系统疾病、其他先天性心脏病;(4)合并肝炎、梅毒等传染性疾病;(5)合并慢性阻塞性肺疾病;(6)合并恶性肿瘤。根据纳入与排除标准,最终共纳入146例心脏瓣膜病患者,由于本院2020年6月开始在临床上应用阶段性康复方案,因此,根据干预方法的不同将其分为常规组(n=73,2019年6月至2020年5月采用常规康复方案)和阶段组(n=73,2020年6月至2021年6月实施阶段性康复方案)。常规组中,男性34例,女性39例;年龄32~65岁,平均(50.16±8.74)岁;术前心功能分级:Ⅱ级51例,Ⅲ级20例,Ⅳ级2例;术式:二尖瓣置换术31例,主动脉瓣置换术18例,二尖瓣、主动脉瓣置换术21例,三尖瓣置换术2例,二尖瓣、主动脉瓣、三尖瓣置换术1例。阶段组中,男性35例,女性38例;年龄31~67岁,平均(50.23±8.81)岁;术前心功能分级:Ⅱ级49例,Ⅲ级21例,Ⅳ级3例;术式:二尖瓣置换术27例,主动脉瓣置换术16例,二尖瓣、主动脉瓣置换术28例,三尖瓣置换术1例,二尖瓣、主动脉瓣、三尖瓣置换术1例。两组患者性别、年龄、术前心功能分级、术式比较,差异均无统计学意义(P>0.05),具有可比性。
1.2 干预方法
常规组采用常规干预措施,包括常规入院宣教,常规术前准备,术前8 h常规禁食,术前6 h禁饮,术后进行生命体征监测、症状监护,出院时说明院外用药方法、复查时间等,并向患者说明其心功能分级水平,嘱其日常活动、工作、运动等强度适量,以活动后心率在静息状态下加快20%为宜。阶段组采用阶段性康复方案,由本科室全体医护人员参与实施,采用接诊负责制,主导实施该患者后续阶段性康复方案。方案共分为术前期、康复1期(术后2~8周)、康复2期(出院指导)、康复3期(术后9~10周或适当延长)4个阶段,各阶段具体措施如下。
1.2.1 术前期
入院后,根据患者的具体情况由医护人员向患者讲解手术的优势,示范并帮助患者开展呼吸练习、咳嗽练习、运动练习等;与患者交流的过程中评估其心理状态,并据此给予心理干预;以患者可理解的语言耐心解答患者疑问;叮嘱患者各项术前准备的方法并说明其重要性。
1.2.2 康复1期
患者术后转回监护病区进行生命体征监护,术后第2天拔除气管插管,待患者完全清醒后观察其健康状况并给予对症干预,当各项体征平稳且无明显不良反应时可开始康复训练。(1)由医师听诊患者的肺部呼吸音,根据患者具体情况由医护人员指导患者开展深呼吸、腹式呼吸训练,必要时给予示范,以提高患者肺通气量,预防术后肺部感染、肺不张。若患者呼吸练习有困难时,按压其胸骨上窝气管,以刺激患者应激咳嗽,痰液过于黏稠者给予超声雾化吸入治疗,每次20分钟,每天4次,维持呼吸道湿润。(2)开展床上主动活动(四肢关节屈伸),医护人员辅助开展床上四肢被动运动,于术后1~3 d开始逐渐开展下床活动,均采用有氧式运动,以患者可耐受为度,以循序渐进为原则,不可过分勉强,下床活动过程中给予专业保护。(3)疼痛干预,向患者介绍穴位按压、注意力转移法等非药物镇痛方法,尽量减少镇痛药物使用量,主诉疼痛严重者遵医嘱给予地佐辛镇痛。
1.2.3 康复2期
出院前由本科室医护人员以视频方式向患者及家属讲解院外自我康复训练的方法与注意事项,说明康复训练的重要性、出院后复查时间、复查项目以及复查时的注意事项和准备方法,向患者与家属讲述抗凝治疗的重要性,说明遵医用药的必要性,嘱患者按时、按量用药,同时说明出血征象的观察方法,与患者及其家属建立微信、短信、电话等联络机制。
1.2.4 康复3期
根据患者的个人爱好由医护人员帮助其制定院外日常饮食方案,注意保证每日饮水量不低于1500 ml,避免饮用浓茶、咖啡、高糖类饮料、运动型饮料等,保证膳食纤维、蛋白质的摄入量,控制盐、糖、脂类摄入量。根据患者的个人爱好帮其制定院外康复训练方案,以提高患者的依从性,可采用多种康复训练方案,但注意避免无氧运动,抗阻训练过程中力度适宜。保持良好的生活习惯,禁烟禁酒,规律作息,避免23时以后入睡。通过微信、短信等平台定期或不定期向患者推送相关院外自我管理方法信息,信息采取视频、文字等结合的方式,便于患者随时查阅,及时解决患者的问题。
1.3 观察指标及判定标准
比较两组患者术后康复进程指标,包括重症监护室(intensive care unit,ICU)留置时间、床上主动活动时间、下床时间、住院时间。观察两组患者干预前(术前1 d)、干预后的临床指标,包括左室射血分数(left ventricular ejection fraction,LVEF)、6分钟步行试验(6-minute walking test,6MWT)、疲劳Borg指数的变化。出院前统计两组患者术后并发症发生情况。出院后随访6个月,统计两组患者血栓相关疾病发生情况,调查两组患者院外用药依从性及对本院工作的满意度。
疲劳Borg指数评分为0~10分,0分为完成6MWT后完全无疲劳感,10分为疲劳感达到最大限度[9]。依从性采用改良Morisky量表进行评估[10],总分12分,12分为完全依从,8~11分为部分依从,低于8分为不能依从,依从率=(完全依从+部分依从)例数/总例数×100%。术后6个月复查时采用不记名方式调查患者满意度,分为非常满意、满意、基本满意与不满意4个等级,满意度=(非常满意+满意+基本满意)例数/总例数×100%。
1.4 统计学方法
应用SPSS 23.0软件对数据进行统计分析,符合正态分布且方差齐性的计量资料以(±s)表示,组间比较采用两独立样本t检验;计数资料以n(%)表示,组间比较采用χ2检验。P<0.05为差异有统计学意义。
2 结果
2.1 术后康复进程指标的比较
阶段组患者术后ICU留置时间、床上主动活动时间、下床时间、住院时间均短于常规组患者,差异均有统计学意义(P<0.05)。(表1)
表1 两组患者术后康复进程指标的比较(±s)
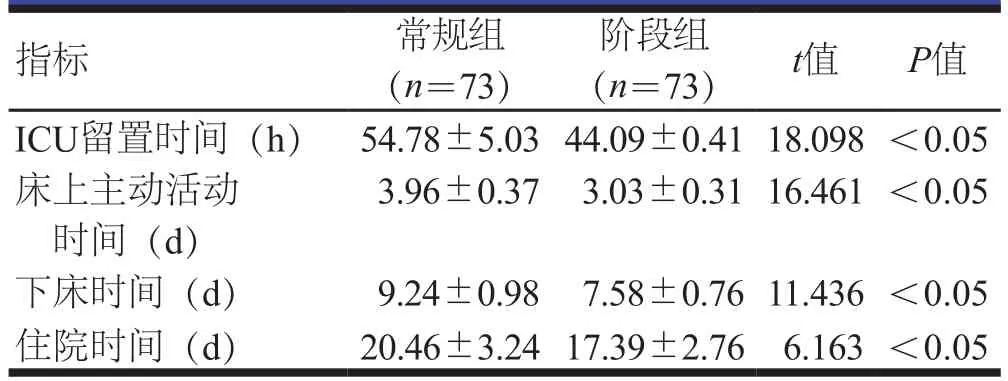
表1 两组患者术后康复进程指标的比较(±s)
指标 常规组(n=73)阶段组(n=73) t值 P值ICU留置时间(h) 54.78±5.0344.09±0.4118.098<0.05床上主动活动时间(d)3.96±0.37 3.03±0.3116.461 <0.05下床时间(d) 9.24±0.98 7.58±0.7611.436<0.05住院时间(d) 20.46±3.2417.39±2.76 6.163<0.05
2.2 临床指标的比较
干预前,两组患者6MWT、LVEF、疲劳Borg指数评分比较,差异均无统计学意义(P>0.05)。干预后,两组患者6MWT、LVEF均高于本组干预前,疲劳Borg指数评分均低于本组干预前,且阶段组患者6MWT、LVEF均高于常规组患者,疲劳Borg指数评分低于常规组患者,差异均有统计学意义(P<0.05)。(表2)
表2 干预前后两组患者临床指标的比较(±s)

表2 干预前后两组患者临床指标的比较(±s)
注:与本组干预前比较,*P<0.05
指标 时间 常规组(n=73)阶段组(n=73) t值 P值LVEF(%)干预前 42.32±4.36 42.28±4.29 0.0560.956干预后 62.37±6.13* 66.74±6.35* 4.230<0.05 6MWT(m)干预前248.13±20.61247.98±19.97 0.0450.964干预后342.65±29.73*413.58±31.56*13.977<0.05疲劳Borg指数评分干预前 7.36±0.72 7.42±0.76 0.4900.625干预后 5.24±0.51* 2.08±0.23*48.259<0.05
2.3 术后并发症及血栓形成相关疾病的比较
阶段组患者术后并发症总发生率为2.74%(2/73),低于常规组患者的16.44%(12/73),差异有统计学意义(P<0.05)。出院后随访6个月,阶段组患者下肢DVT、机械瓣膜血栓发生率均低于常规组患者,差异均有统计学意义(P<0.05)。(表3)
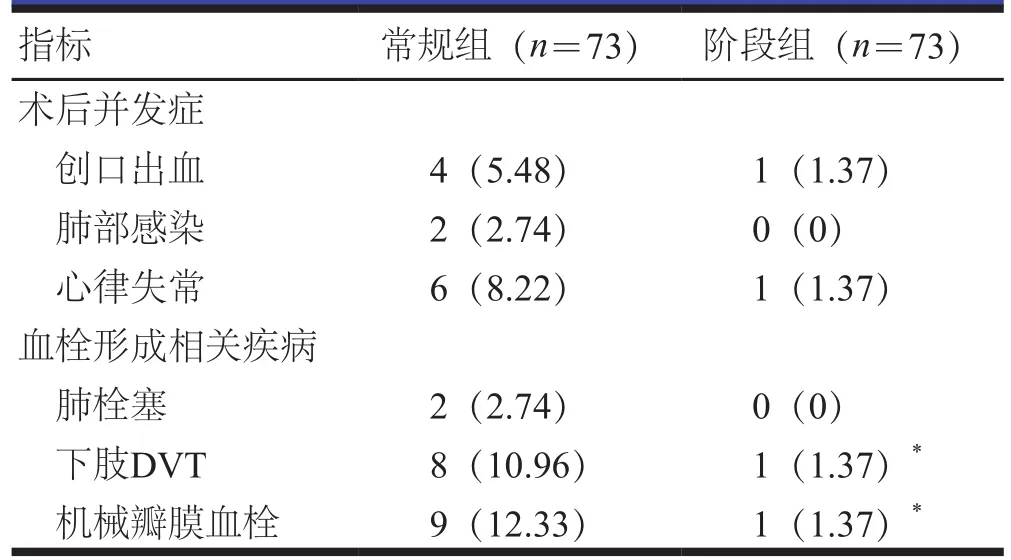
表3 两组患者术后并发症及血栓形成相关疾病的比较[n(%)]
2.4 院外用药依从性的比较
阶段组患者院外用药依从率为98.63%(72/73),高于常规组患者的89.04%(65/73),差异有统计学意义(P<0.05)。(表4)
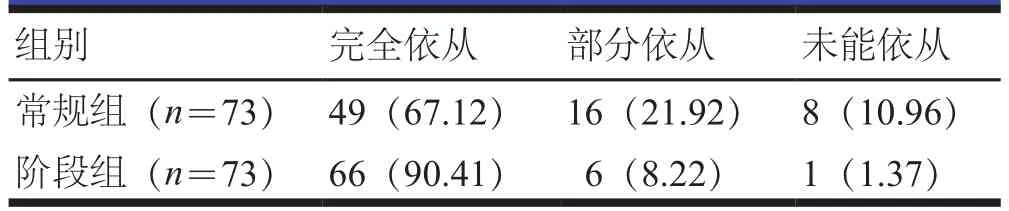
表4 两组患者院外用药依从情况[n(%)]
2.5 满意度的比较
阶段组患者满意度为98.63%(72/73),高于常规组患者的84.93%(62/73),差异有统计学意义(P<0.05)。(表5)

表5 两组患者的满意情况[n(%)]
3 讨论
心脏瓣膜病是一种临床上较为常见的心脏疾病,以气短、疲乏、活动耐力下降等为主要特征,随着病情的进展可诱发急性肺水肿、感染性心内膜炎、慢性心力衰竭等危重症,严重威胁着患者的生命安全[11-13]。心脏瓣膜病多由风湿热、先天瓣膜畸形、瓣膜缺血性坏死等原因诱发,其中风湿热所诱发的瓣膜损伤最为多见。HVR为现阶段心脏瓣膜疾病的一种主要治疗术式,其能够有效改善患者的主要临床症状,提高患者活动耐力,改善患者生活质量[14-16]。但手术治疗属于有创性疗法,术中出血可激活患者凝血系统与血小板活性,加之术后手术创伤引起的炎性应激反应易诱发血栓形成[17-18]。术后患者置换的人工瓣膜或药物瓣膜均属于机体内异物,在长期作用下可引起局部微炎性反应,并可刺激血小板活性,从而形成瓣膜血栓[19]。同时,HVR术后高凝状态加之患者术后需要较长时间的卧床休养,导致下肢深静脉血流速下降,血液过度瘀积形成下肢DVT,因此,HVR患者术后与预后均需长期抗凝治疗。HVR患者术后多可获得明显疗效,主要症状得到极大改善,因此常忽视后续长期的抗凝治疗,从而导致血栓形成而危及患者生命安全。传统常规干预措施主要针对围手术期患者的相关症状,难以兼顾患者术后院外的康复阶段。为此,本研究总结以往工作经验,利用现代新型信息交互平台,制定出阶段性康复方案能够更好地服务于患者。
阶段性康复方案共分为4个阶段,术前阶段的相关措施能够确保患者以最佳的身体状态迎接手术治疗,同时还可帮助患者将心理状态调整至最佳状态,减轻心理因素对手术治疗的不良影响。术前指导患者掌握相关训练方法不仅能够使其术前的心肺功能得到一定程度的提升,从而提升对手术的耐受度,同时还使患者更明确术后应开展的康复训练内容,对于术后康复过程更有信心,提高了手术治疗的信心。康复1期各项措施能够提高患者术后康复水平,术后尽早开展术后康复活动,从床上活动到床下活动,能够增强患者的肌肉力量,增加心排血量,改善冠状动脉血液循环,促进患者心肺功能尽早恢复。康复2期阶段的各项措施能够提高患者对院外康复方法的掌握水平,并可使患者充分重视预后抗凝治疗,提高对院外用药的依从性,利用现代信息交互平台与患者建立联络机制,可提高患者出院后的安全感,并可利用现代信息交互平台高效地向患者推送相关信息,提高患者院外自我管理水平。康复3期中根据患者的个人爱好帮助其制定饮食方案与康复训练方案,患者易于长期坚持,从而全面提高患者预后疗效,降低血栓相关疾病的发生风险。
本研究结果表明,阶段组患者术后ICU留置时间、床上主动活动时间、下床时间、住院时间均短于常规组患者,提示阶段性康复方案能够促进患者术后恢复。阶段组患者6MWT、LVEF均高于常规组患者,疲劳Borg指数评分低于常规组患者,提示应用阶段性康复方案能够提高HRV患者术后康复水平。阶段组患者院外用药依从性高于常规组患者,提示阶段性康复方案能够有效提高患者对院外用药的依从性。上述研究结果与王亚明[20]研究结论相符。本研究结果显示,阶段组患者术后并发症发生率低于常规组患者,出院后随访6个月,阶段组患者下肢DVT、机械瓣膜血栓发生率均低于常规组患者,提示阶段性康复方案能够有效降低患者术后并发症发生率,促进患者术后康复,并可通过提高患者院外自我管理水平与用药、抗凝治疗的依从性,发挥降低患者血栓形成相关疾病的发生风险。本研究结果显示,阶段组患者满意度优于常规组患者,分析原因为阶段组患者临床康复水平更高、术后并发症较少以及预后血栓形成风险更低,而且与患者交流时效性更高,从而全面提高了患者满意度。
综上所述,阶段性康复方案能够缩短HRV患者术后康复进程,提高患者对抗凝治疗的依从性,降低血栓形成风险。

