MxA、CRP和WBC计数鉴别诊断急性呼吸道病毒感染与细菌感染的价值
刘春晓, 易长林, 王小山, 朱咏臻, 罗安珥, 陈长强
(1.上海交通大学医学院附属瑞金医院儿内科,上海 201801;2.上海交通大学医学院附属瑞金医院检验科,上海 201801;3. 上海交通大学医学院附属瑞金医院急诊内科,上海 201801)
急性呼吸道感染是常见的感染性疾病,下呼吸道感染或合并下呼吸道感染是感染性疾病患者死亡的主要原因[1]。病毒和细菌感染是急性呼吸道感染最常见的病因,尤其是病毒感染,如流感病毒,极易引起暴发流行。由于呼吸道感染病原体较为复杂,疾病早期的临床症状不典型,需结合临床实验室的检测结果进行诊断和鉴别诊断[1]。病原学检查(病原体抗原、核酸等)是急性呼吸道感染诊断的金标准。然而,由于检测方法的局限性,如培养阳性率低、核酸检测要求高,急性呼吸道感染的早期快速诊断仍依赖其他实验室指标。本研究拟通过检测急性呼吸道感染患者外周血中黏病毒抗性蛋白A(myxovirus resistance protein A,MxA)、C反应蛋白(C-reactive protein,CRP)和白细胞(white blood cell,WBC)计数的水平,探讨3项指标单独检测和联合检测在鉴别诊断呼吸道病毒感染和细菌感染中的应用价值。
1 材料和方法
1.1 研究对象
选取2019年11月—2021年11月上海交通大学医学院附属瑞金医院急性呼吸道感染患者594例,根据临床症状、体征和实验室检测结果确诊为流感病毒感染的患者350例(病毒感染组),其中男192例、女158例,年龄25~38岁;确诊为细菌感染的患者244例(细菌感染组),其中男152例、女92例,年龄27~41岁。另选取同期上海交通大学医学院附属瑞金医院体检健康者100名作为正常对照组,其中男50名、女50名,年龄27~34岁;纳入标准:1个月内无呼吸道感染及抗菌药物、抗病毒药物治疗史,无糖尿病、高血压等慢性基础性疾病,无肝、肾等其他重要器官病变,无凝血机制紊乱或活动性出血,无自身免疫系统疾病等。本研究经上海交通大学医学院附属瑞金医院北院伦理委员会批准[伦理编号:(2020)瑞北伦审第(019)-1],所有对象均知情同意。
1.2 方法
采用抗凝管采集所有研究对象就诊时的静脉血2 mL,立即采用BC-6900全自动血液细胞分析仪(深圳迈瑞公司)及配套试剂检测WBC计数,采用CRP-M100特定蛋白免疫分析仪(深圳迈瑞公司)及配套试剂检测CRP。完成WBC计数和CRP检测后,将血液样本以2 200×g离心10 min,分离血浆。采用酶联免疫吸附试验检测MxA,试剂盒购自上海茳莱生物科技有限公司(最低检测限为1.0 ng/mL,线性范围为6.25~200.00 ng/mL,批内、批间变异系数分别为<9%、<11%,标准曲线r2值为0.970 5),检测仪器为Multiska FC 酶标仪(美国ThermoFisher Scientific公司)。采集所有研究对象咽拭子,采用胶体金法检测甲型、乙型流感病毒,试剂盒购自广州万孚生物技术股份有限公司。严格按仪器和试剂说明书进行操作。
1.3 统计学方法
采用SPSS 22.0软件和MedCalc 20.1.0软件进行统计分析。数据的正态性检验采用Kolmogorov-Smirnov检验。呈非正态分布的计量资料以中位数(M)[四分位数(P25~P75)]表示,组间比较采用Mann-WhitneyU检验。采用受试者工作特征(receiver operating characteristic,ROC)曲线评价各项指标鉴别诊断病毒感染与细菌感染的效能,曲线下面积(area under curve,AUC)比较采用Delong分析。以P<0.05为差异有统计学意义。
2 结果
2.1 病毒感染组、细菌感染组与正常对照组MxA、CRP和WBC计数比较
病毒感染组MxA水平显著高于细菌感染组和正常对照组(P<0.05、P<0.01),细菌感染组显著高于正常对照组(P<0.05)。细菌感染组CRP水平和WBC计数显著高于病毒感染组和正常对照组(P<0.05、P<0.01),病毒感染组显著高于正常对照组(P<0.05)。见表1。
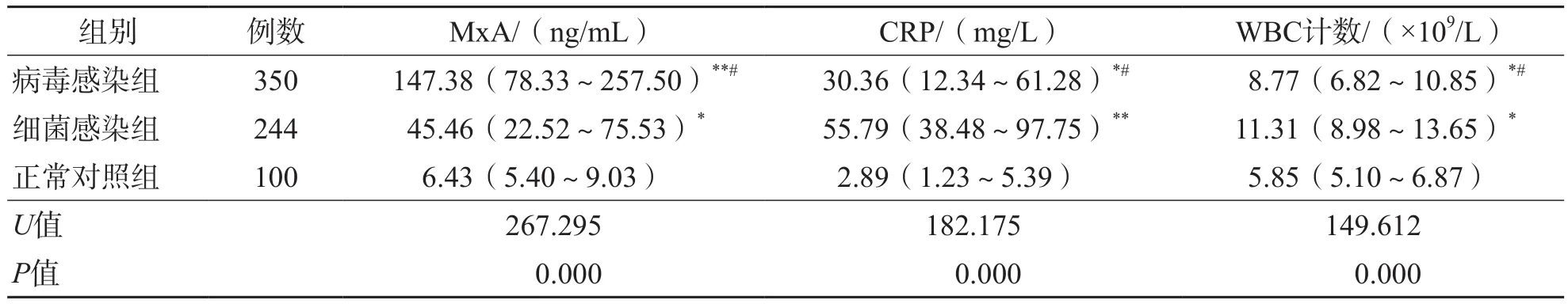
表1 病毒感染组、细菌感染组与正常对照组MxA、CRP和WBC计数比较
2.2 MxA、CRP和WBC计数单项及联合检测鉴别诊断病毒感染与细菌感染的效能
采用Logistic回归分析列出MxA、CRP和WBC计数联合检测模型:Logit(P)=-0.349-0.014×MxA+0.011×CRP+0.078×WBC计数。ROC曲线分析结果显示,MxA、CRP和WBC计数单项检测及联合检测鉴别诊断病毒感染与细菌感染的AUC分别为0.829、0.703、0.665、0.850。联合检测模型的鉴别诊断效能优于各项指标单项检测的效能(P<0.01)。见表2、图1。
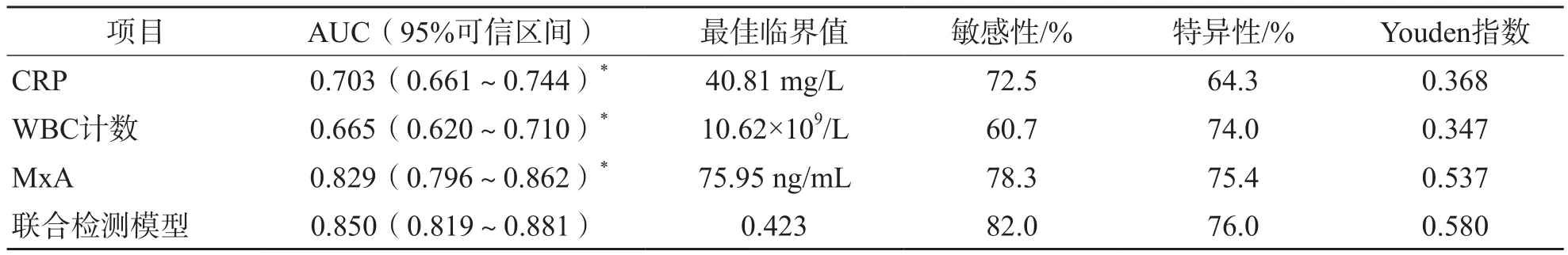
表2 MxA、CRP和WBC计数单项及联合检测鉴别诊断病毒感染和细菌感染的ROC曲线参数

图1 MxA、CRP和WBC计数单项及联合检测鉴别诊断病毒感染与细菌感染的ROC曲线
3 讨论
急性呼吸道感染是最常见的感染性疾病,可由多种病原体导致,如病毒、细菌、肺炎支原体、衣原体。呼吸道病原体感染较为复杂,病原体不同,后续的治疗药物选择、治疗方案制定及疗效监测等均有较大差异。大多数急性呼吸道感染的早期临床症状相似,临床上常依靠实验室的病原学检测结果来明确诊断,进而合理治疗。然而,部分急性呼吸道感染患者由于临床病程迁延或出现并发症,且检测项目、病原学循证资料有限,导致治疗过度或治疗失败[1]。因此,早期快速明确急性呼吸道感染的病因,对于改善患者预后,控制疾病传播有重要意义。
目前,血常规和CRP作为临床常规检查项目,已被广泛用于急性呼吸道感染性疾病的早期鉴别诊断中。WBC计数和CRP在病毒感染患者中不升高或轻度升高,而在细菌感染患者中明显升高,是细菌感染的敏感标志物[1]。本研究结果显示,细菌感染组WBC计数和CRP水平显著高于病毒感染组(P<0.05),但WBC计数和CRP鉴别诊断病毒感染和细菌感染的AUC分别为0.665和0.703。提示WBC计数和CRP鉴别细菌感染与病毒感染的效能不理想。因此,临床亟需一种能够准确鉴别细菌感染与病毒感染的标志物,以弥补WBC计数和CRP的不足,提高急性呼吸道感染早期鉴别诊断的效能。
病毒感染机体后,会刺激细胞产生Ⅰ型干扰素(interferon,IFN),Ⅰ型IFN参与了机体的固有免疫,具有调节免疫、抗细胞增殖、抗病毒等功能[2-3]。Ⅰ型IFN在体液中的半衰期较短,不适宜作为病毒感染的标志物[2-3]。MxA是一种受Ⅰ型IFN诱导的蛋白,且仅受IFN诱导,不受其他细胞因子调控,可特异地反映IFN诱导状态,间接反映病毒感染[4]。有研究发现,MxA具有抗流感病毒活性;随着研究的深入,发现MxA还具有广谱的抗病毒活性,能够抵抗多种RNA病毒和DNA病毒[2,4]。感染病毒后1~2 h内,机体即能诱导产生MxA;发生感染后16 h,外周血MxA水平可达峰值,其半衰期为2.3 d[2-3]。有研究结果显示,相较于健康对照者和细菌感染患者,急性呼吸道病毒感染患者MxA水平显著升高(P<0.01)[5-7]。TOIVONEN等[5]的研究结果显示,有症状的病毒感染患者MxA水平为[695(345~1 370)μg/L],显著高于细菌感染者[110(55~170)μg/L](P<0.001);MxA诊断病毒感染的最佳临界值为175 μg/L,敏感性和特异性分别为92%和77%。KAWAMURA等[6]的研究结果显示,病毒感染组MxA水平为[110.0(30.0~250.0)ng/mL],显著高于细菌感染组[10.6(2.0~50.0)ng/mL]和健康对照组[2.0(0.1~18.0)ng/mL](P<0.000 1);以36.7 ng/mL为最佳临界值时,MxA诊断病毒感染的敏感性和特异性分别为87.1%和90.9%。本研究结果显示,病毒感染组MxA水平显著高于细菌感染组和正常对照组(P<0.05),与文献报道[6]结果基本一致。由此可见,MxA是一个病毒感染的敏感标志物,可用于病毒感染和细菌感染的鉴别诊断。
目前,国外已有基于免疫层析平台的可用于MxA快速检测的即时检验(point-of-care testing,POCT)产品,使用全血样本,检测时间为15~20 min,可与CRP联合检测[8]。MxA诊断新型冠状病毒感染的敏感性和特异性分别为93%和86%[9],与新型冠状病毒核酸检测结果的一致性较好(κ=0.93),当新型冠状病毒肺炎的患病率为68%时,MxA的阴性预测值可达95.3%[10]。
综上所述,MxA、CRP和WBC计数在急性呼吸道感染性疾病中具有较好的临床应用价值。MxA在鉴别病毒感染和细菌感染方面优于CRP和WBC计数,3项指标联合检测可提高急性呼吸道感染性疾病的鉴别诊断效率。由于本研究样本量较小、病原体相对单一,且目前我国对MxA在感染性疾病中的研究还较少,因此结论还需要大规模临床研究进一步验证。

