全国体外循环血液管理问卷调查研究
闫姝洁,章晓华,侯晓彤,吉冰洋
心脏外科手术常伴随大量围术期失血和异体输血,尤其是需要体外循环的心脏手术。 心脏手术围术期患者血液管理(patient blood management,PBM)的概念在近几年被提出,是过去“血液保护”概念的升级和扩大,是一种多学科多模式的以患者为中心的围术期管理方式。 血液管理的内容包括处理贫血、优化凝血、跨学科多模血液保护和以患者转归为中心的决策,以最终改善患者预后。
体外循环是心脏手术区别于其它手术的主要不同,体外循环本身引起血液稀释、血液破坏、血液激活,导致血液中血红蛋白水平下降、凝血因子和血小板消耗、纤溶亢进,从而增加围术期失血和异体输血。 此外,体外循环期间的抗凝也是增加围术期失血的因素之一。 因此体外循环的血液管理是心脏外科血液管理中至关重要的一环[1-2]。 欧洲和美国颁布的成人心脏手术血液管理的指南和欧洲成人心脏手术体外循环指南[3-5]均强调了体外循环中血液管理的重要性并给出了具体推荐条目。
为了解国内体外循环血液管理的现状,提升国内各中心体外循环血液管理的理念,设计并向全国多个中心发放了全国成人心脏手术体外循环血液管理调查问卷,并对回收的问卷进行分析。
1 材料与方法
1.1 调查问卷设计 调查问卷涵盖五大类问题:①该中心级别、地区、心脏手术年例数;②成人体外循环心脏手术术中输血率、体外循环期间输血率;③成人常规手术、全主动脉弓置换术、二次手术、70 岁以上患者手术体外循环期间和体外循环停机时的异体红细胞输注阈值;④体外循环血液管理措施的应用情况;⑤问卷填写人基本信息。 其中第四类问题中的体外循环血液管理措施具体包括:输血质量控制、术前高危患者筛查、术前急性等容血液稀释、体外循环中“放血”(指体外循环开始后,如患者血容量过多或血红蛋白过高,通过体外循环系统部分血液储存,并可对体外循环系统内血液进行稀释的操作)、术前富血小板血浆分离、逆行自体血预充、自体血液回收、管路缩短或微创体外循环系统、心外吸引隔离、离心泵、微量停搏液、个体外抗凝管理、剩余机血回输、抗纤溶药物、床旁即时检验指导体外循环后止血。 这些措施为指南中推荐级别在Ⅱa 级以上的血液管理措施或者是问卷设计者感兴趣的措施。
1.2 调查问卷发放和回收情况 电子调查问卷通过在线工具“问卷星”编写,通过微信发放,发放时间为2021 年9 月13 日至2021 年9 月21 日。 本次调查回收答卷197 份。 对于来自同一中心的答卷,选取体外循环负责人填写的为有效答卷;对于体外循环负责人重复填写的,选取后一时间点填写的为有效答卷。 最终回收有效答卷181 份,其中136 份答卷(占75.1%)由该中心体外循环负责人填写。
1.3 统计分析 数据分析和图表绘制通过SPSS 26软件完成。 问卷答复中输血率以中位数和四分位间距Q[Q1,Q3]描述;中心分布情况、输血阈值占比、血液管理措施应用占比以频数和百分比[n(%)]描述。 研究中定义心脏手术年例数≥2 000 例的中心为大中心,年例数<2 000 例的中心为非大中心。 大中心与非大中心之间输血率的比较采用Mann-Whitney U 检验,大中心与非大中心之间血液管理措施的应用的比较采用Fisher 精确检验,P<0.05 认为有统计学意义。
2 结 果
2.1 中心分布 本次调查回收有效答卷181 份。其中,169 份答卷(占93.3%)来自三甲医院,10 份答卷(占5.5%)来自三乙医院,1 份答卷(占0.6%)来自三丙医院,1 份答卷(占0.6%)来自二级医院。 心脏手术年例数分布情况如图1A 所示,在报告年手术例数的答卷(175 份)中,大中心共23 家(占13.1%),非大中心共152 家(占86.9%),大部分答卷来自年手术例数100~500 例的中心。 答卷中心地区分布情况如图1B 所示,其中31.5%的答卷来自华东地区。
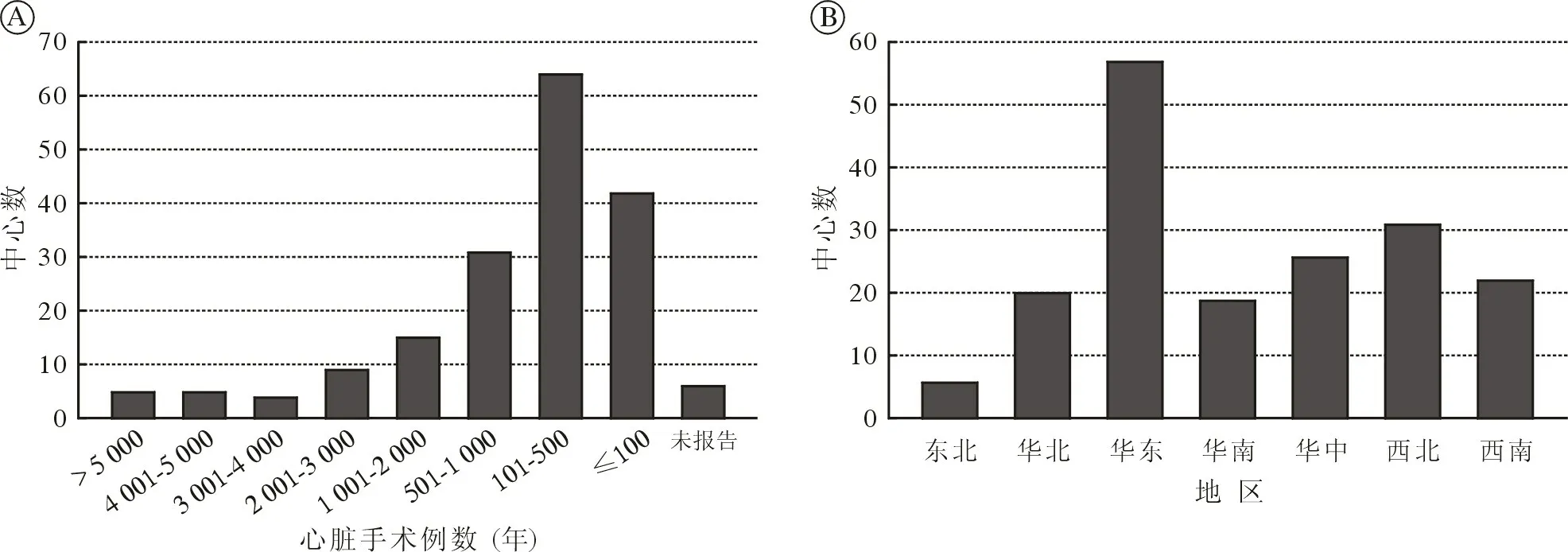
图1 中心数量在成人年心脏手术规模和地区的分布情况
2.2 输血率 共有158 份(占87.3%)答卷报告了体外循环心脏手术术中和体外循环期间的输血率,术中输血率为60.5%(30%, 85%),体外循环期间输血率为25%(10%, 50%)。
大中心术中输血率低于非大中心[45%(23.59%,55.00%) vs. 70%(30%, 90%),P=0.008],两组的体外循环期间输血率无统计学差异[20%(12.16%,27.50%) vs. 28%(10%, 50%),P=0.155]。 体外循环心脏手术体外循环期间输血率和术中输血率按中心心脏手术年例数分组分布情况分别如图2 所示。 术中输血率≥80%的中心占比随中心年手术例数增加而减少,分别为50.0%、51.7%、17.9%、8.3%和5.9%;体外循环期间输血率≥80%的中心占比同样随中心年手术例数增加而减少,分别为36.2%、51.7%、8.6%、1.7%、1.7%。
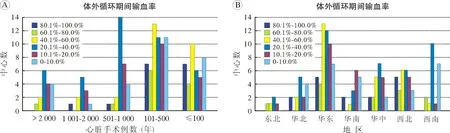
图2 不同规模的中心在成人体外循环期间输血率和地区分布
心脏手术体外循环期间输血率和术中输血率按中心地域分组分布情况分别如图3 所示。术中输血率≥80%的中心占比从高至低排序分别为华东(29.3%)、西北(25.9%)、华中(15.5%)、华北(12.1%)、西南(8.6%)、华南(5.2%)、东北(3.4%)。

图3 不同规模的中心在成人心脏手术中输血率及地区分布
2.3 红细胞输注阈值 对于成人常规心脏手术(非大血管、非二次手术)体外循环中的红细胞输注阈值,69.6%的大中心和42.5%的非大中心选择血红蛋白浓度70 g/L。 对于停机时红细胞输注阈值,大中心中26.1%选择80 g/L,21.7%选择70 g/L。 相比而言,非大中心更加保守,34%选择80 g/L,2.6%选择70 g/L(图4A~B)。
对于成人全主动脉弓置换术体外循环中的红细胞输注阈值,56.5%的大中心和30.1%的非大中心选择70 g/L。 而停机红细胞输注阈值上,13%的大中心和18.3%的非大中心选择80 g/L,30.4%的大中心和35.3%的非大中心选择90 g/L,26.1%的大中心和13.1%的非大中心选择100 g/L,大中心停机输血更积极(图4C~D)。
对于成人二次手术体外循环中的红细胞输注阈值,52.2%的大中心和41.8%的非大中心选择70 g/L,21.7%的大中心和20.3%的非大中心选择80 g/L。而停机红细胞输注阈值上异质性较大,17.4%的大中心和22.9%的非大中心选择80 g/L,26.1%的大中心和24.8%的非大中心选择90 g/L,21.7%的大中心和13.1%的非大中心选择100 g/L(图4E~F)。
对于年龄≥70 岁的高龄患者的体外循环中红细胞输注阈值,30.4%的大中心和19.6%的非大中心选择70 g/L,21.7%的大中心和24.2%的非大中心选择75 g/L,34.8%的大中心和38.6%的非大中心选择80 g/L。 而对于停机红细胞输注阈值,26.1%的大中心和11.8%的非大中心选择80 g/L,17.4%的大中心和27.5%的非大中心选择90 g/L,30.4%的大中心和30.1%的非大中心选择100 g/L(图4G~H)。

图4 不同类型手术各中心在成人体外循环转中和停机时的红细胞输注阈值分布情况
2.4 血液管理措施应用情况 与非大中心相比,大中心应用术前高危筛查、机血回输、术前血小板分离、缩短管路/微创系统、床旁检测指导停机后止血、离心泵的措施比例更高。 总体而言,常规应用和大部分应用比例之和高于50%的措施包括:输血质控(67.9%)、血液回收技术(58.7%)、机血回输(83.3%)、抗纤溶药物(69.5%)。 不应用比例高于50%的措施包括:术前血小板分离(68.4%)、逆行自体血预充(65.1%)、心外吸引隔离(76%)、床旁检测指导停机后止血(50%)、离心泵(71.3%)、个体化抗凝(56.2%)、微量停搏液(75.3%)。 15 项措施的应用比例详见表1 ~3,表1 显示了在美国心脏手术血液管理指南、欧洲体外循环指南或欧洲血心脏手术液管理指南中I 级推荐的措施,表2 显示了在以上三个指南中II 级推荐的措施,表3 显示了未出现于指南中但作者感兴趣的措施。

表1 指南Ⅰ级推荐的措施血液管理应用情况[n(%)]

表2 指南Ⅱ级推荐的措施血液管理应用情况[n(%)]
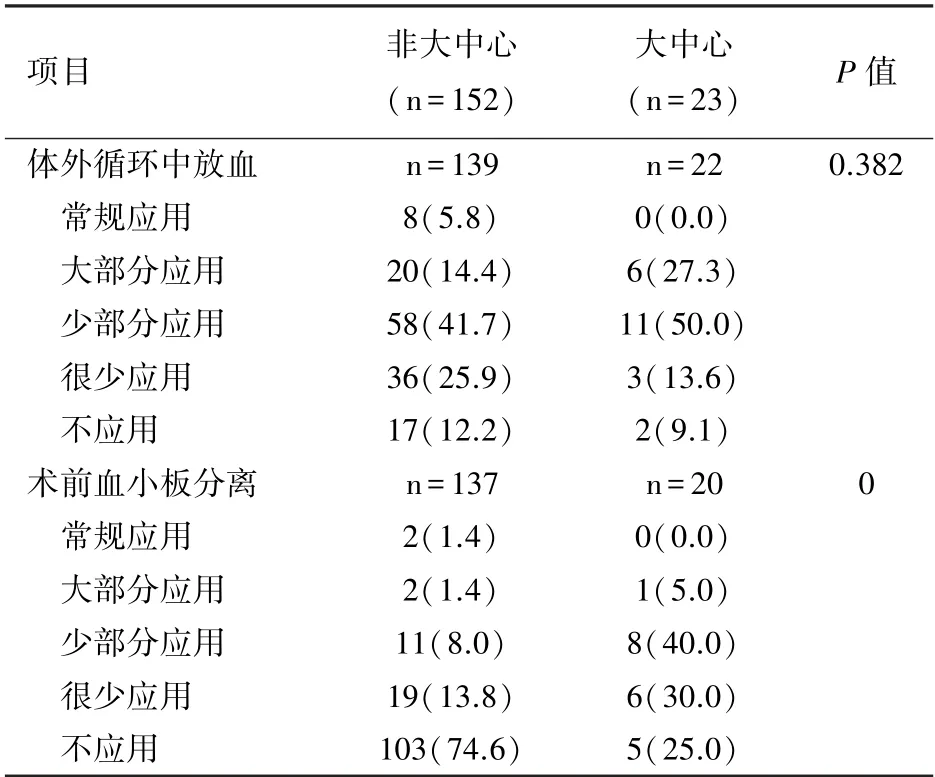
表3 作者感兴趣的措施血液管理应用情况[n(%)]
3 讨 论
本调查研究反映了目前国内心脏手术体外循环血液管理的现状,涉及181 个中心,涵盖不同地区、不同规模的心脏外科中心,且75.1%的调查问卷由体外循环负责人填写,说明具有较高的广泛性和可信度。
在美国心血管手术中输血率高达50%~70%[6]。本调查显示,国内体外循环心脏手术术中红细胞输注率为60.5%(30%,85%),与国外报道相近,但各中心间仍存在较大差异。 大中心输血率低于非大中心,笔者推测这可能得益于大中心血液管理意识更强、输血阈值更低、止血技术更高、处理出血更有经验。
调查研究显示,国内各个中心关于体外循环期间和体外循环停机时的红细胞输注阈值存在较大差异,并呈现几个特点。 首先,越大的中心红细胞输注阈值越接近或统一,越小中心输血阈值差异性越大。第二,体外循环中红细胞输注阈值相对统一,而停机时阈值差异更大。 第三,常规手术红细胞输注阈值相对统一,特殊手术(如深低温停循环手术、预期止血困难的手术、高龄手术)差异较大。 近几年,一系列大型随机对照研究显示心脏手术围术期限制性输血相比于开放性输血可减低红细胞输注量而不增加术后死亡和并发症发生率。 因此,指南也将限制性输血列为推荐。 但由于不同研究对限制性输血和开放性输血阈值的定义存在差异,最新的美国血液管理指南未对红细胞输注的具体阈值作出推荐[3],而2011 年版本的美国指南所推荐转中和术后红细胞输注阈值分别为60 g/L 和70 g/L 并应综合考虑患者年龄、病情、氧供等指标。 2019 年欧洲体外循环指南[2]推荐转中红细胞输注阈值为60 g/L(ⅠC),当红细胞压积为0.18 ~0.24 时,可基于组织氧供评估输注红细胞(Ⅱb B),当转中红细胞压积>0.24 不建议输注红细胞(ⅢC)。 总体而言,国内大多数中心的输血阈值高于欧美指南推荐。 另外,对于特殊类型的手术包括全弓置换术、高龄手术,由于相关输血阈值的研究很少,尚无可推荐的输血阈值。
关于体外循环血液管理措施的应用率,本调查也显示了非大中心与大中心的差异。 另外,本调查研究还体现国内体外循环血液管理措施与欧美指南的差距。 有几项在欧美指南中均作为Ⅰ级推荐的措施目前在国内的不应用率大于50%(如逆行自体血预充技术和床旁检测指导止血技术)。 分析其可能原因,一是对这些措施认知度较低;二是这些措施是否适用于国内患者或医疗流程尚不清楚,比如,国内患者相比欧美患者体表面积小,应用逆行自体血预充技术可能难以维持转中储血罐液面。 因此,对于一些在欧美指南中Ⅰ级或Ⅱa 级推荐的国内目前应用率较低的措施还应在国内临床上进一步研究或进行技术改良的需求,包括急性等容稀释、逆行自体血预充、心外吸引隔离、床旁检测指导停机后止血等。
4 总 结
本调查研究显示了国内非大中心与大中心的差距,非大中心血液管理的理念相对不足,尤其是年手术例数少于500 例的中心。 因此,有必要制定国内体外循环血液管理专家共识,以推动体外循环中血液管理理念的普及。 本调查研究还显示国内体外循环血液管理现状与欧美指南的差距,这需要更多国内的血液管理研究,以探索适合于国人的血液管理措施。
致谢:国家心血管病专业质量控制中心专家委员会体外循环及体外生命支持专家工作组对本调查研究提供的帮助。

