不同评分系统对NSTEMI病人住院期间死亡风险的预测效能比较
李 娟,陈会校,柴巧英,张 巍,赵沙沙,房健健
急性心肌梗死病人住院期间死亡风险的影响因素复杂,有研究显示,年龄、是否合并心力衰竭、发病至接受治疗时间、既往史、基础疾病、冠状动脉病变数量、左室射血分数及住院期间心血管不良事件均与此有关[1]。有研究显示,以往明确的冠心病危险因素可能改善急性心肌梗死病人临床预后,故急性心肌梗死危险度分层与病人死亡风险的关系存在较大争议[2]。既往研究显示,早期通过准确的评分系统可初步评估非ST段抬高型心肌梗死(NSTEMI)病人病情严重程度并给予针对性干预,有助于改善临床预后[3]。心肌梗死溶栓试验(TIMI)评分和GRACE评分是急性心肌梗死病人常用的危险分层系统,多项研究显示,TIMI评分和GRACE评分预测病人住院期间死亡风险临床效能相近,但国内人群应选择何种评分无明确定论[4-5]。目前关于经皮冠状动脉介入(PCI)术前最佳血压水平医学界无明确定论。本研究探讨TIMI评分和GRACE评分用于NSTEMI病人住院期间死亡风险预测临床效能差异,现报道如下。
1 资料与方法
1.1 一般资料 选取2015年1月—2021年1月我院收治的NSTEMI病人590例,根据TIMI评分和GRACE评分分组。纳入标准:临床确诊NSTEMI[6];7 d内入院接受治疗;年龄≥18岁;临床资料完整。排除标准:合并其他急性心血管疾病;凝血功能障碍;恶性肿瘤;全身严重感染无法控制;重要脏器功能障碍;不愿配合治疗检查。本研究方案设计符合《赫尔辛基宣言》要求,且病人或家属均签署知情同意书。
1.2 方法 入选病人均给予负荷剂量他汀药物治疗,即每次阿托伐他汀≥40 mg或瑞舒伐他汀≥20 mg口服。查阅病例收集病人年龄、性别、身高、体重、吸烟情况、血压、心率、既往史、合并疾病情况、Killip分级、实验室指标、治疗及预后相关指标等。实验室指标检测于入院后24 h内由我院检验科完成;血压均在术前08:00完成测量,连续测量3次,取平均值。主要终点事件为住院期间全因死亡,次要终点事件为住院期间再次心肌梗死、再次急诊血运重建、心搏骤停、心力衰竭、心源性休克、恶性心律失常、心肌梗死机械相关并发症、脑卒中及严重出血;恶性心律失常包括室性心动过速/心室纤颤、窦性停搏、高度或Ⅲ度房室传导阻滞;严重出血指血红蛋白下降≥3 g/L。再灌注时间指发病至球囊扩张通过时间。TIMI评分包括年龄(≥65岁)、冠心病危险因素(即冠心病家族史、高血压、高胆固醇血症、糖尿病或吸烟,≥3个),冠心病史(冠状动脉造影≥1支主要血管狭窄超过50%且ST段改变>0.05 mV),24 h内心绞痛发作≥2次,7 d内口服阿司匹林,心肌肌钙蛋白I(cTnI)或心肌肌钙蛋白T(cTnT)升高。符合上述任意一项指标计1分,总分0~7分;其中0~2分为低危,3分或4分为中危,5~7分为高危[7]。GRACE评分指标包括年龄、Killip分级、收缩压、心电图ST段变化、就诊时心搏骤停、肌酐、基线心脏标志物及心率;其中≤108分为低危,109~140分为中危,≥141分为高危[8]。
2 结 果
2.1 不同TIMI评分亚组病人临床资料比较 不同TIMI评分亚组病人性别、年龄、体重、体质指数、收缩压、心率、肌酐、Killip分级、住院时间、住院期间死亡率、再次心肌梗死发生率、心力衰竭发生率、严重出血发生率、吸烟、原发性高血压、2型糖尿病、高脂血症、心绞痛病史、心肌梗死病史、心脏介入治疗史、急诊PCI及脑卒中病史比例比较,差异有统计学意义(P<0.05或P<0.01)。详见表1。
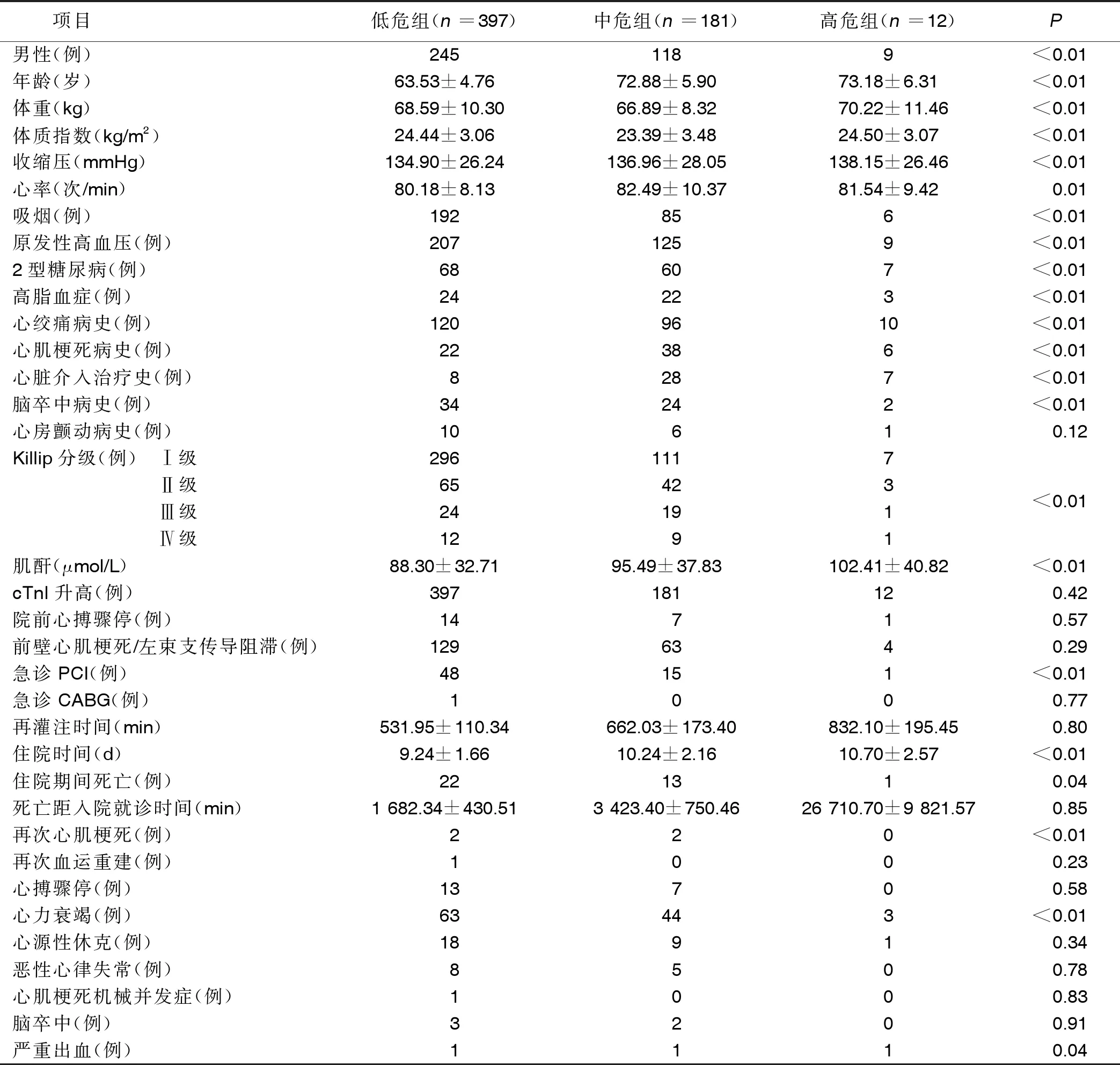
表1 不同TIMI评分亚组病人临床资料比较
2.2 不同GRACE评分亚组临床资料比较 不同GRACE评分亚组性别、年龄、体重、体质指数、收缩压、心率、肌酐、Killip分级、住院时间、住院期间死亡率、死亡距入院就诊时间、再次心肌梗死发生率、心力衰竭发生率、心搏骤停发生率、脑卒中病史比例、心源性休克发生率、严重出血发生率、恶性心律失常发生率、合并吸烟、原发性高血压、2型糖尿病、高脂血症、心绞痛病史、心肌梗死病史、心房颤动病史、急诊PCI、急诊CABG及脑卒中病史比例比较,差异有统计学意义(P<0.05或P<0.01)。详见表2。

表2 不同GRACE评分危险度亚组临床特征资料比较
2.3 TIMI评分和GRACE评分预测NSTEMI病人住院期间死亡风险的临床效能 ROC曲线分析结果显示:GRACE评分预测NSTEMI病人住院期间死亡风险临床效能优于TIMI评分(P<0.01)。详见表3。

表3 TIMI评分和GRACE评分预测NSTEMI病人住院期间死亡风险的临床效能
3 讨 论
急性心肌梗死病人危险度分层已成为临床医生关注的热点问题,包括TIMI、GRACE等在内多种评分系统已应用于临床[9-10]。其中TIMI评分是TIMI ⅡB和ESSENCE两项研究,纳入病人均为静息状态下发病24 h内的不稳定型心绞痛和NSTEMI病人,包括基础疾病、临床症状、用药及实验室检查指标[11-12];GRACE评分是针对NSTE-ACS病人的GRACE研究,指标包括生命体征和心肾功能[13]。临床实践认为,GRACE评分针对NSTE-ACS病人预后评估合理[14],但关于TIMI评分和GRACE评分系统评估NSTEMI病人预后比较的研究较少。
本研究针对NSTEMI病人TIMI评分和GRACE评分系统完成危险分层后,观察到TIMI不同危险度亚组病人比例差别明显,但住院期间死亡率比较差异无统计学意义,中高危死亡风险接近,提示TIMI风险评分可能无法实现对NSTEMI病人危险度的准确分层。GRACE不同危险度亚组相对均衡,同时低危组、中危组及高危组住院期间死亡率比较差异有统计学意义,有助于筛选出NSTEMI高危人群。ROC曲线分析结果显示,GRACE评分用于NSTEMI病人住院期间死亡风险预测临床效能优于TIMI评分(P<0.05),进一步提示对NSTEMI病人采用GRACE评分较TIMI评分具有更高的住院期间死亡风险预测效能,可作为此类病人危险度分层的可选方案; GRACE评分证实可用于急性冠脉综合征病人远期冠状动脉血栓不良事件发生风险的预测[15]。本研究结果证实,GRACE评分在急性冠脉综合征病人危险度评估中的作用完善;但需注意GRACE评分计算方法复杂,需借助计算器;且该评分内容不完全包括冠心病危险因素、既往心血管病病史及再灌注治疗策略等指标[16-17]。
本研究存在一定的局限性:属于小样本、单中心回顾性报道,所得结论存在偏倚可能;纳入指标可能不全面,随访时间较短,所得结论有待今后研究进一步证实。

