原发性高血压患者餐后低血压与24 h平均心率、心率变异性及颈动脉斑块的相关性研究
赵 伟 侯 晓 夏营营 王建秋 赵海英
(1 山东省聊城市第四人民医院内科病房,山东 聊城 252000;2 山东省聊城市第四人民医院老年康复科,山东 聊城 252000)
原发高血压患者发生餐后低血压(postprandial hypotension,PPH)的现象越来越受关注,经临床实践发现PPH的危害不亚于高血压本身。2018年欧洲高血压指南指出,静息心率增快为高血压患者心血管病及死亡的危险因素[1-2]。24 h平均心率更好的反映心率水平,PPH患者可能24 h平均心率更快,可能加重颈动脉损害,其次其发生可能与心率变异性(heartrate variability,HRV)降低有关。PPH的发生与交感神经活性有关,心率变异性可较好的反映交感及迷走神经活性。本文通过研究PPH与24 h平均心率、心率变异性及颈动脉损害的关系,为临床高血压餐后低血压的治疗提供依据。
1 资料与方法
1.1 一般资料 选择2019年1月至2021年5月入住于聊城市第四人民医院内科病房原发性高血压患者121例。高血压诊断符合《中国高血压防治指南(2018年修订版)》[3]的高血压诊断标准。PPH诊断标准[4]:①餐后2 h内收缩压比餐前下降≥20 mm Hg。②餐前收缩压≥100 mm Hg,而餐后收缩压<90 mm Hg;以餐前30 min血压平均值与餐后2 h血压最低值差值来判定餐后低血压,三餐中只要有1餐餐后的血压变化符合上述标准之一即诊断为PPH。根据有无PPH分为PPH组(n=70)和非PPH组(n=51)。所有患者均知情同意并签署知情同意书,本研究已获得我院伦理委员会的批准。排除标准:继发性高血压者;恶性心律失常者;严重心、脑、肝、肾功能疾患者;恶性肿瘤者;血液病、重度感染外伤者;假性高血压或白大衣高血压者。
1.2 方法
1.2.1 血压测量 按照《中国高血压防治指南(2018年修订版)》的方法测量受试者三餐(早、中、晚)前30 min、三餐后0、15、30、45、60、75、90、105、120 min的坐位血压。患者试验期间进食时间:早餐7:00~7:20,午餐11:00~11:20,晚餐17:00~17:20。
1.3.2 HRV和24 h平均心率测量 受试者同日行24 h动态心电图记录,得出24 h平均心率,利用分析软件自动计算出 24 h内窦性心律R-R间期总体标准差(SDNN)、24 h内每5 min窦性R-R间期标准差的平均值(SDNN Index)、全程相邻R-R间期差值的均方根(rMSSD)、相差>50 ms的相邻R-R间期占R-R间期总数百分比(pNN50)。
1.3.3 颈动脉斑块测量 ①用10 Mz超声探头探测双侧颈总动脉、颈外动脉及颈内动脉颅外段血管,将颈动脉内膜中层厚度(ITM)>1.5 mm并凸入管腔界定为斑块。②Crouse斑块积分[5]计算标准为:不考虑各个斑块长度,将双侧颈内动脉、颈总动脉、颈外动脉各个孤立性动脉粥样硬化斑块的最大厚度相加,即Crouse积分。
1.3.4 血生化检查 禁食水8 h以上,次日晨采集肘静脉血,10 min内送至检验科,获得血浆同型半胱氨酸(Hcy)、C反应蛋白(CRP)、尿酸、胱抑素C。
1.4 统计学方法 使用SPSS 22.0软件进行统计分析,符合正态分布的计量资料以()表示,非正态分布的计量资料采用中位数(下四分位数~上四分位数)表示,正态分布两组间均数比较采用t检验,非正态分布采用秩和检验;计数资料比较采用χ2检验;以是否有PPH为因变量,以各指标为自变量进行二分类Logistic回归分析。P<0.05为差异有统计学意义。
2 结果
2.1 两组一般资料比较 两组体质量指数、性别比例差异无统计学意义,PPH组年龄及高血压病程明显高于非PPH组(P<0.01)。见表1。
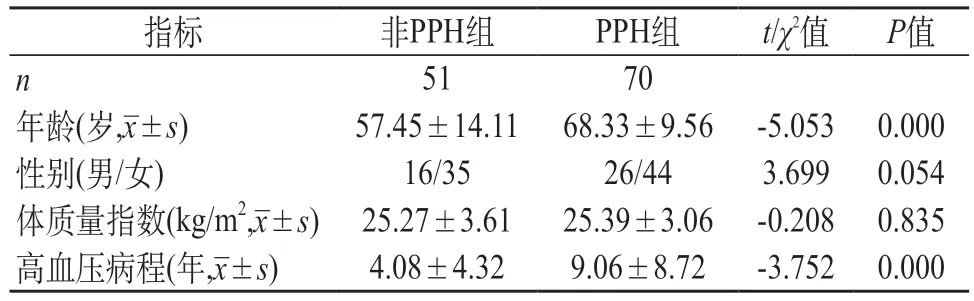
表1 两组一般状况比较
2.2 两组24 h平均心率及HRV比较 与非PPH组比较,PPH组24 h平均心率明显快于非PPH组(P<0.01)。PPH组SDNN、SDNN Index、rMSSD明显低于非PPH组(P<0.01),两组PNN50比较差异无统计学意义。见表2。
表2 两组24 h平均心率及HRV比较()
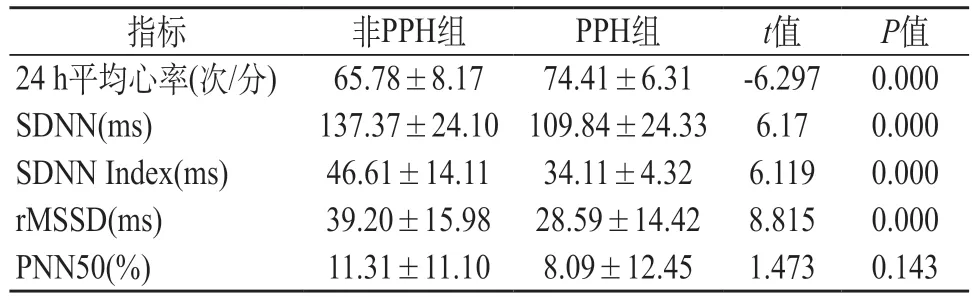
表2 两组24 h平均心率及HRV比较()
2.3 两组颈动脉斑块指标比较 PPH组Crouse积分、斑块检出率明显高于非PPH组(P<0.05)。见表3。

表3 两组颈动脉损害指标比较
2.4 两组化验指标比较 两组CRP、尿酸差异无统计学意义,PPH组Hcy、胱抑素C明显高于非PPH组(P<0.01)。见表4。
表4 两组化验指标比较()

表4 两组化验指标比较()
2.5 Logistic回归分析 以有无PPH为因变量,年龄、24 h平均心率、高血压病程、Crouse积分、Hcy、胱抑素C及心率变异性指标(SDNN、SDNN Index、rMSSD)为自变量做二分类Logistic回归分析,结果显示,静息心率、年龄、高血压病程、Crouse积分、SDNN、SDNN Index与PPH有关。血浆同型半胱氨酸及胱抑素C并未进入方程。见表5。
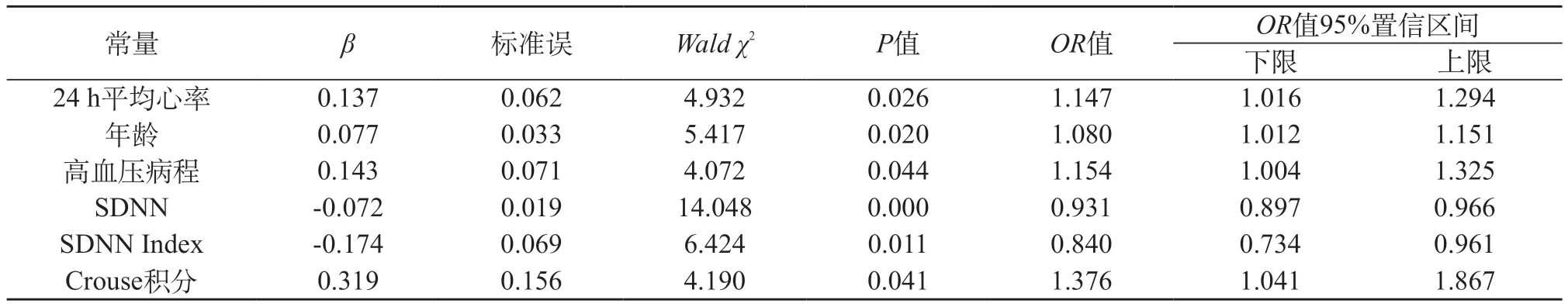
表5 PPH的Logistic回归分析
3 讨论
本研究发现,PPH组24 h平均心率明显快于非PPH组,经Logistic回归分析矫正后24 h平均心率仍与PPH有关。餐后低血压患者24 h平均心率升高原因可能为二者发生机制相似,均与交感神经兴奋性过高有关。PPH的发生机制可能涉及交感神经活动增高、体液、压力反射、内脏血流量、胃肠道动力等因素[6]。其中餐后交感神经活动不能代偿性增高是PPH发生的重要因素,正常老年人在进餐后由于交感神经功能完好,可代偿性出现交感神经兴奋,引起心率升高,以抵消血压降低,以至于不发生PPH。而PPH患者可能存在交感神经功能不全的问题,在静息状态下交感神经系统活性已接近达最高水平,24 h心率均处于较高水平,PPH患者进餐后交感神经活性不能像正常人一样发生兴奋增高,引起心率增快而维持正常血压,对进食后内脏血流量增加,PPH患者不能通过心率加快对抗内脏血流淤积产生的相对循环不足,导致PPH的发生。已有指南建议,将我国高血压患者的心率干预切点定义为静息心率>80次/分[7]。高血压患者积极控制心率能否降低PPH的发生,从而降低靶器官损害,可继续进一步试验验证。
PPH组Crouse积分、斑块检出率明显高于非PPH组,PPH发生的其中一个机制为与颈动脉窦压力感受器敏感性下降有关。正常人颈动脉窦压力感受器较敏感,血压波动时可感受颈动脉收缩和扩张的幅度及餐后回心血量的多少,从而调节血压维持血压的稳定,而颈动脉硬化后导致颈动脉压力感受性下降,不能调节餐后由于胃肠道血液淤积引起回心血量的减少导致PPH[8]。
高血压患者存在明显自主神经系统功能紊乱,表现为交感神经活动增强,迷走神经活性减低,导致血压波动及昼夜节律受损,加速动脉及靶器官损害。HRV能很好的反应自主神经功能。HRV时域指标[9]:SDNN代表交感及迷走神经总活性,其值降低表示交感神经活性增高,迷走神经活性降低;SDNN Index反映交感神经活性,其值降低反映交感神经活动增高;RMSSD、PNN50主要反映迷走神经功能,其值降低表示迷走神经功能降低。本研究中心率变异性指标SDNN、SDNN Index、rMSSD PPH组较非PPH组明显降低,经Logistic回归分析矫正混杂因素后SDNN、SDNN Index仍与餐后低血压发生有关,SDNN降低表示交感神经活性增高迷走神经功能减低,SDNN Index主要代表交感神经活性,其值降低说明交感神经活性升高,进一步验证PPH患者主要是交感神经参与了餐后血压的降低,活性增强,心率常处于较快水平这一结论。
本研究表明,年龄及高血压病程均与PPH发生有关,年龄越大,高血压病程长管壁弹力纤维减少,胶原纤维逐渐增多,管壁弹性下降,逐渐引起管壁增厚、动脉僵硬,其次压力感受器功能下降,心脏功能的减退,最终均引起血压调控能力下降导致PPH的发生。
现已知Hcy为心脑血管病的危险因素,主要破坏血管内皮细胞,促进炎性因子释放,诱发血管壁炎性反应破坏管壁[10]。本研究中PPH组同型半胱氨酸高于非PPH组,经年龄、24 h平均心率、高血压病程、心率变异性矫正后Hcy及胱抑素C均未进入方程,但仍不能确定Hcy是否为PPH发生的因素,考虑原因可能为本试验样本例数偏少,未进行重复试验。

