改良耳甲腔成形术联合乳突封闭用于中耳胆脂瘤患者的效果观察
朱红美,黄永久,吴 江,朱 勇
(泰州市人民医院耳鼻咽喉头颈外科,江苏泰州 225300 )
中耳胆脂瘤是临床常见的慢性中耳疾病,包括先天性和后天性两类,国内以后天性中耳胆脂瘤为主。临床主要表现为听力下降,部分患者可伴有感染,导致耳道流脓。目前临床认为中耳胆脂瘤的发生机制涉及上皮移行、基底细胞层过度增生等,但对其具体发病机制尚未完全阐明,研究证实中耳胆脂瘤具有侵袭性,并可破坏中耳传音结构,成为耳后骨膜下脓肿等的诱因,进而导致严重后果[1]。目前,手术在中耳胆脂瘤的治疗中发挥重要作用,可有效清除病变,改善临床症状。其中,耳甲腔成形术对中耳传音结构进行重建,可恢复患者听力,在外耳道胆脂瘤治疗中得到广泛应用[2-3]。近年来有学者对经典耳甲腔成形术进行改良,以促进引流[4]。本研究探讨改良耳甲腔成形术联合乳突封闭用于中耳胆脂瘤患者的效果,为优化治疗方案提供依据,现报道如下。
1 资料与方法
1.1 一般资料 选取2018年1月至2021年12月泰州市人民医院收治的90例中耳胆脂瘤患者作为研究对象进行回顾性分析,根据手术方式的不同分为观察组(48例,行改良耳甲腔成形术联合乳突封闭治疗)和对照组(42例,行常规经典耳甲腔成形术)。观察组患者中男性31例,女性17例;年龄23~68岁,平均年龄(46.72±12.15)岁;体质 量 指 数(BMI)17.50~25.50 kg/m2,平 均BMI(21.64±2.09)kg/m2;病程1~9年,平均病程(5.90±2.73)年;分型:上鼓室型28例,内陷粘连型20例。对照组患者中男性24例,女性18例;年龄25~65岁,平均年龄(45.09±11.66)岁;BMI 17.20~26.00 kg/m2,平均BMI(21.80±1.94)kg/m2;病程1~10年,平均病程(5.68±2.40)年;分型:上鼓室型25例,内陷粘连型17例。两组患者性别、年龄、BMI、病程及分型等一般资料比较,差异无统计学意义(均P>0.05),组间具有可比性。本研究经泰州市人民医院医学伦理委员会批准。纳入标准:①符合《欧洲耳科与神经耳科学会和日本耳科学会关于中耳胆脂瘤的定义、分类和分期的联合共识》[5]中耳胆脂瘤的诊断标准;②患者均接受手术治疗;③临床资料完整。排除标准:①既往有耳部手术病史者;②伴有恶性肿瘤、凝血功能障碍、肝肾功能严重不全及严重心肺基础疾病者;③合并有感音神经性耳聋者;④术前已伴有严重感染者;⑤因各种原因未完成手术治疗者。
1.2 手术方法 观察组患者行改良耳甲腔成形术联合乳突封闭治疗。在耳后C区作常规切口,清除外耳道分泌物,乙醇消毒后磨除乳突鼓皮质,取颞肌筋膜和未污染骨粉备用。用骨粉填塞乳突,再用颞肌筋膜填塞在骨粉表面,使乳突腔与外耳道后的面神经嵴平行。在外耳道切口处自前向后切开耳甲腔直至其后缘软骨,但不切开耳甲腔软骨,在形成“扇”形皮肤瓣后向后翻转,与耳后切口的颞肌缝合固定。扩大外耳道口,再将耳道皮瓣置于面神经嵴,填塞术腔后缝合切口。对照组患者进行常规经典耳甲腔成形术。术中未用骨粉和颞肌筋膜填塞乳突,切除耳甲腔两侧和深面的外耳道软骨,其余方法步骤同观察组。
1.3 观察指标 ①比较两组患者手术基本情况。记录两组患者手术时间、术后干耳时间(耳道无液态或脓性分泌物渗出)及术腔结痂堆积等基本情况,以术腔发现有明显痂皮为术腔结痂堆积。②比较两组患者治疗效果。在患者出院后进行随访,随访以电话和入院复诊形式进行,在术后半年时记录手术效果。治愈:听力正常、鼓膜愈合,耳鸣、耳聋症状消失;显效:听力改善≥30 dB,鼓膜愈合,耳鸣、耳聋症状显著改善;有效:15 dB≤听力恢复<30 dB,鼓膜愈合不完全,症状有改善;无效:未达到上述标准[6]。总有效率=(治愈+显效+有效)例数/总例数×100%。分别对两组不同治疗效果患者的例数进行等级资料比较,以评估整体疗效。③比较两组患者术后并发症发生率。并发症包括头晕、耳鸣、耳干后再流脓。④比较两组患者听力水平。分别在术前和术后6个月时记录两组患者听力水平值,包括外耳道口直径、气导听阈值及气骨导差水平。采用纯音测听仪(丹麦耳听美纯音测听仪MADSEN Astera,型号:1066)测定250、1 000及4 000 Hz时的气导听阈值,取平均值,计算气骨导差。
1.4 统计学分析 采用SPSS 20.0统计学软件进行数据处理。符合正态分布的计量资料以(x)表示,组间比较行独立样本t检验,组内比较行配对样本t检验;计数资料以[例(%)]表示,组间比较行χ2检验,等级资料比较行秩和检验。以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者手术基本情况比较 两组患者手术时间比较,差异无统计学意义(P>0.05),观察组患者术后干耳时间短于对照组,术后术腔痂皮堆积率显著低于对照组,差异均有统计学意义(均P<0.05),见表1。
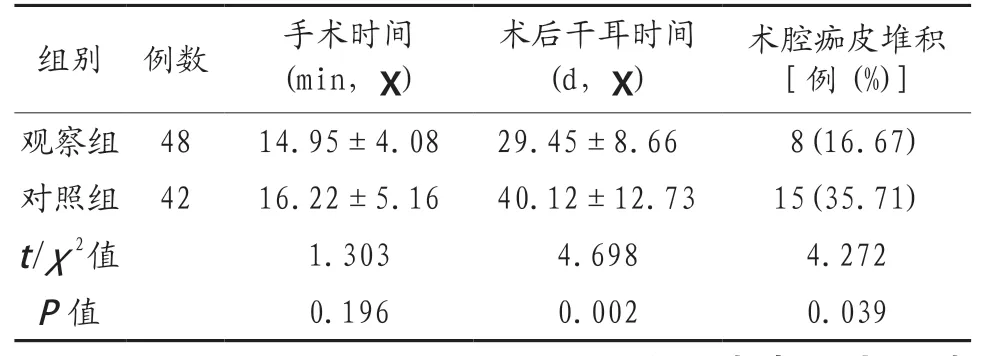
表1 两组患者手术基本情况比较
2.2 两组患者手术疗效比较 观察组患者手术整体疗效显著优于对照组,差异有统计学意义(P<0.05)。两组患者总有效率比较,差异无统计学意义(P>0.05),见表2。
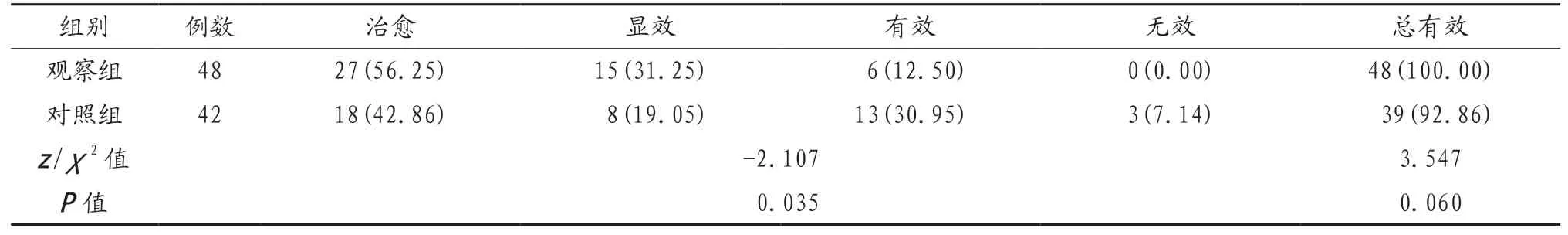
表2 两组患者手术疗效比较 [例(%)]
2.3 两组患者手术并发症发生率比较 观察组和对照组患者均无严重并发症,两组患者并发症发生率比较,差异无统计学意义(P>0.05),见表3。两组患者中发生头晕、耳鸣者均未行特殊干预,其症状在1~3 d内消失。对于耳干后流脓者给予及时清洗分泌物处理,并对分泌物进行病原菌培养分析,根据病原菌结果给予抗生素干预,患者流脓症状均在干预后2~5 d得到控制。
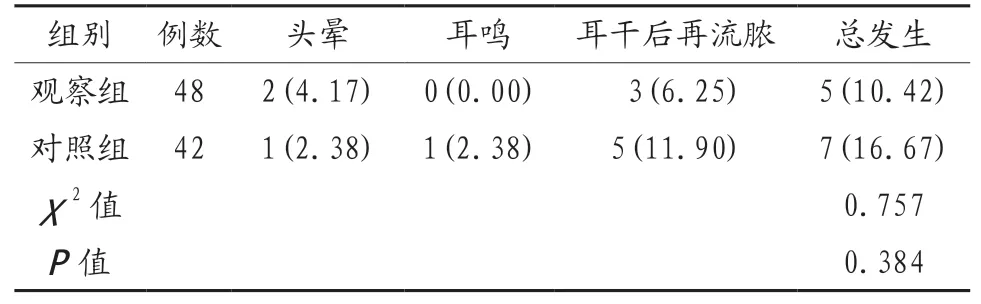
表3 两组患者并发症发生率比较 [例(%)]
2.4 两组患者听力水平比较 术后两组患者气导听阈值和气骨导差较术前均显著降低,差异均有统计学意义(均P<0.05)。观察组患者手术前后外耳道口直径比较,差异无统计学意义(P>0.05),对照组患者术后外耳道口直径较术前显著增加,差异有统计学意义(P<0.05)。术后观察组患者外耳道口直径较对照组显著缩短,气导听阈值和气骨导差均显著低于对照组,差异均有统计学意义(均P<0.05),见表4。
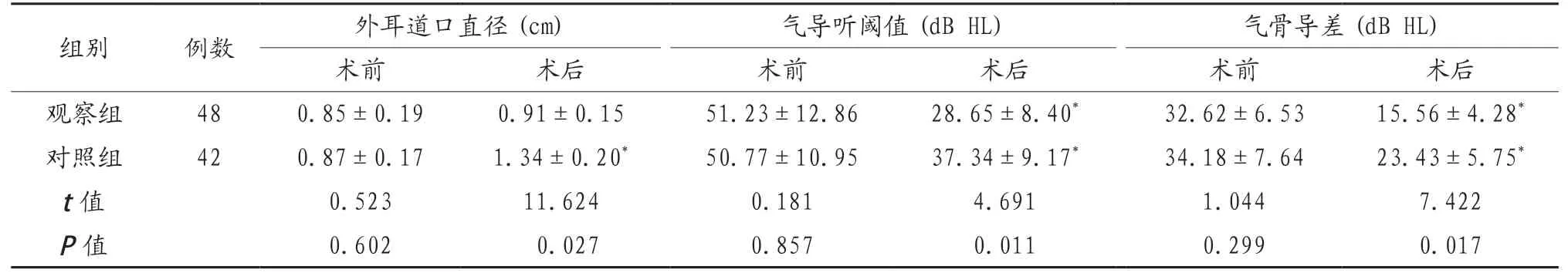
表4 两组患者听力水平比较(x)
3 讨论
中耳胆脂瘤病因复杂,与骨质破坏、炎症反应及维生素A缺乏相关,早期无特殊症状,随着病情进展,其机械性压迫和骨破坏作用可诱发硬脑膜外脓肿、耳后骨膜下脓肿等并发症。目前,手术治疗是中耳胆脂瘤的主要治疗方法,手术方法通过根除病变组织,降低并发症风险[7]。有学者还提出,术中应尽量保留外耳道生理结构,以重建中耳传音功能,促进术后听力恢复[8]。耳甲腔成形术属乳突开放填充式手术,综合了完璧式乳突根治术与开放式乳突根治术的优点,既保留了鼓沟和外耳道的完整性,有助于保护中耳通风引流功能,还可清除病变胆脂瘤组织[9],这对于避免感染和防止术后复发具有重要意义。
在常规耳甲腔成形术中,多采取切除部分耳甲腔和外耳道软骨的方法扩大外耳道口,以获得干耳,但这也延长了干耳时间。有学者发现,部分干耳时间甚至长达半年[10]。同时,过长的外耳道口也降低了外观美观度,成为降低患者满意度的重要原因[11]。本研究结果显示,观察组患者干耳时间显著短于对照组,这可能是因本研究在术中采用骨粉和颞肌筋膜对乳突腔进行填塞封闭,进而控制术腔气流量和术腔面积,促进术后引流,保证干耳[12]。另外,观察组患者术中未去除耳甲腔和外耳道软骨,这既有助于促进术腔引流和空气交换,又能提高手术美观度。
既往研究证实,气导听阈值、气骨导差与听力水平具有显著相关性[13]。因而目前临床多通过气导听阈和气骨导差评估中耳胆脂瘤患者听力受损程度[14],本研究显示,术后观察组患者外耳道口直径短于对照组,气导听阈值和气骨导差均显著低于对照组,提示改良术式有助于改善听力。这可能是因观察组方案仅切开外耳道口皮肤直达近耳甲腔的软骨,而不将耳甲腔暴露,这就显著缩短了外耳道口直径,不仅有助于保存原有的解剖结构,还可减小术腔,进而避免术腔宽阔而气流量不足的发生[15]。本研究结果显示,观察组患者整体疗效显著优于对照组。这也说明改良术式缩短干耳时间,保存耳内正常解剖结构,促进术腔气体交换,对保护耳甲腔组织、促进术后听力早期恢复具有重要作用。另外,两组患者并发症发生率比较,差异无统计学意义,提示改良术式的应用具有较高安全性。
综上所述,改良耳甲腔成形术联合乳突封闭治疗中耳胆脂瘤疗效显著,有助于缩短干耳时间,保留外耳道正常解剖结构,促进听力早期恢复。

